某养老机构新型冠状病毒肺炎聚集性疫情流行病学特征分析
翁顺太,郑巧珍,林 杰,陈敏红,阮宏锦,邱玉锋,陈建辉,谢芳钦,李曲文,郑奎城
2019年12月以来,湖北省武汉等地发生不明原因肺炎,经病毒分离、全基因组测序确认为新型冠状病毒感染所致,2020年2月11日,WHO 将新型冠状病毒肺炎命名为 COVID-19。世界上100多个国家和地区有报道此类疫情[1-2]。这是自2003年以来,SARS和MERS大流行后由新型冠状病毒感染引起的世界大流行。一些社区、监管场所、养老机构等重点部门相继发生了聚集性确诊病例[3],严重影响了疫情防控和经济社会发展。为更好地了解新型冠状病毒流行特点,对本地发生的一起聚集性新冠肺炎疫情展开回顾性流行病学调查,客观、全面分析疫情发生的原因以及为控制疫情蔓延所采取的措施,并提出建议防止类似事件的再次发生,报告如下。
1 资料与方法
1.1研究对象 2020年1月某养老机构发生的8名新冠肺炎病例 (均为确诊病例) 及其225名密切接触者。
1.2调查方法 采用“新型冠状病毒肺炎防控方案(第三版)”推荐的个案调查表进行流行病学调查。
1.3数据分析 应用 SPSS 19.0 统计处理软件进行Fisher确切概率分析,检验水准α=0.05。
2 结 果
2.1发病概况 患者A为某养老机构护工,2020年1月14日与女儿、外孙女一同回湖南老家,次日与亲戚Z(为该省确诊病例)共同就餐,就餐期间Z有咳嗽症状。18日回工作单位后,未采取任何隔离或防护措施继续护理住院老人。25日,A出现咳嗽症状;27日起,A负责护理的B、D及非A护理的C等3名老人陆续出现发热、干咳症状,与A一起采样送检,30-31日结果报告新型冠状病毒核酸检测结果均为阳性;2月2-3日A负责护理的E、F等2位老人在预防性筛查中核酸检测结果为阳性;2月9日同楼层非A护理的患者G同样在筛查中核酸阳性;2月8日,辖区医院医护人员H参与救治G,11日偶有轻度畏冷,14日采样检测核酸阳性。确诊病例的流行曲线见图1。
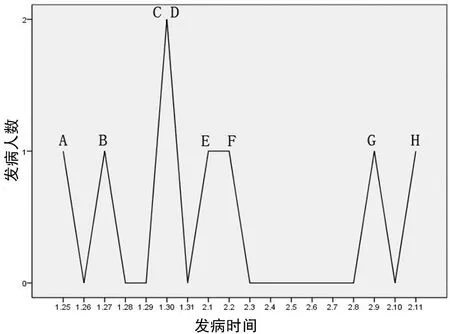
图1 某养老机构聚集性疫情流行曲线Fig.1 Epidemic curve of clustering epidemic in a geracomiun
2.2 疾病流行病学特征
2.2.1年龄和性别分布 8例新冠肺炎病例中,20~30岁1例(12.5%),50~60岁2例(25.0%),80~100岁5例(62.5%);年龄跨度24~93岁,中位为59岁;男性1例(12.5%),女性7例(87.5%),男、女性别比为1∶7。
2.2.2职业和时间分布 首例病例A为护工、末例病例H为医务人员外,其余6名确诊病例均为养老院住院老人。所有病例于首次暴露后6~22 d确诊、于末次暴露后4~15 d确诊。
2.2.3空间分布 养老院共2栋楼,分X区、Y区,两区相对独立,由天桥连接。X区一楼、二楼、三楼和Y区一楼、二楼为老人住宿区。每层16~20个房间,每个房间约6~15 m2、住1~3人。因冬季气温寒冷,门窗长期处于关闭状态,空气污浊。养老院7例病例均分布在X区三楼。
2.2.4病亡病例 病亡1例,为确诊病例A的密切接触者,2月9日采集患者咽拭子检测为新型冠状病毒核酸阳性。既往有脑梗塞后遗症、慢性肾功能不全、高血压病3级等多种严重基础性疾病,移送定点医院救治时病情危重。2月19日因心脏衰竭、多器官功能衰竭综合征病亡。
2.2.5接触史 确诊病例A居住在X区3楼,与其他工友共同全天候护理该楼层的老人,主要负责喂饭、洗漱、喂药、陪护等工作。护理时均未采取戴口罩等个人安全防护措施。
2.2.6密切接触者判定及发病情况 按防控方案(第三版)“密切接触者”判定标准,确诊病例A的密切接触者有172人(含住院老人123人、管理人员25人、外来探望人员19人、家属5人),其中B~G等6名住院老人核酸阳性,阳性率3.49%;医务人员H在救治病例G因防护不到位而感染;其余确诊病例B~H的密切接触者53人核酸阴性。该起聚集性疫情的时序图见图2。

图2 某养老机构聚集性疫情时序图Fig.2 Sequence diagram of clustering epidemic in a geracomium
3 讨 论
聚集性疫情是指 14 d内在小范围(如一个家庭、一个单位等)发现 2 例及以上的确诊病例或无症状感染者,且存在因密切接触导致的人际传播的可能性,或因共同暴露而感染的可能性。本案例中,首例病例A有外省探视新冠肺炎病例Z的旅居史,并与之共同就餐,有明确暴露史。回工作单位后没有采取任何防护措施,通过共同生活、就餐、工作等密切接触,导致B~G等6名住院老人受感染,判定属于输入性新冠肺炎聚集性疫情。入住养老机构的多为具有基础性疾病、免疫力低下、抵抗力差的老年人,属易感人群,加上房间通风条件差,没有采取任何防护措施,受感染的几率增加。从图1、图2可看出不同病例的发病、确诊时间及流行病学关系,与病例A同室居住的B、D及临近房间的C先发病,E、F与非病例A直接护理的G分别在第二、三次预防性筛查中确诊,H因参与救治病例G而感染、确诊。各病例之间的关系很清晰,存在明显的传播链,具备流行病学关联性。根据《新型冠状病毒肺炎聚集性疫情流行病学调查指南(试行第一版)》(下简称调查指南)[4]对聚集性疫情的代际判定原则,Z为第一代病例、A为第二代病例;于本案例而言,A为第一代病例、B~G为第二代病例、H为第三代病例。
在参与救治病例G过程中,G意外摔倒致口腔呈喷溅状出血,医护人员H虽采取了穿戴防护服、医用防护口罩、面屏等三级防护,但由于未加穿戴护目镜、防水隔离衣等防喷射用品而感染。提示应有针对性进行安全风险评估,根据不同场合、不同对象、不同性质工作内容,正确选择安全防护等级和个人防护装备;加强医务人员院内感染防控知识特别是规范穿、脱防护装备的岗前培训,强化院感防控,最大限度减少医务人员、病患发生院内感染事件。在救治过程中,当有可能直接或意外接触到血液、体液、分泌物、排泄物等具有感染性的材料时,可加穿戴防水隔离衣、护目镜等。按照三级督导个人防护法[5]加强个人防护,降低感染风险。
首例病例A得知亲戚Z为确诊病例、其护理对象因发热就医时,向院领导说明接触确诊病例、自身发病的真相并要求到医院检查,采样检测新型冠状病毒结果呈阳性。新冠肺炎疫情出现早期,防控、排查重点更多放在是否有武汉市及周边地区旅居史或接触过武汉市及周边地区发热伴呼吸道症状的回乡人员层面上,而疏忽了其它有疫情报告地区回乡人员存在暴露的可能性。本案例中首例病例A与其他确诊病例存在无防护密切接触史,成为疫情的导火索。本聚集性病例的发生,暴露出养老机构等重点部门、重点场所在疫情防控中存在的薄弱环节,如防护意识欠缺,疫情流行期间对有省外旅居史的员工,回工作岗位前没有要求其居家隔离14 d、没有实施医学观察、没有进行核酸排查;管理较粗放,没有建立公共卫生突发事件应急预案、责权不明确;个人防护、消毒药品等应急物资储备不足等。应牢固树立传染病防控意识,做好人员培训和物资储备,建立公共卫生突发事件应急预案,定期安排应急演练,有效防止传染病特别是聚集性、群体性疫情的发生与蔓延。
按照《调查指南》关于“潜伏期分析”的判定条件,首例病例A回单位后连续9 d继续从事护理工作直至被隔离观察,其密切接触者中, E、F、G等3名病例确诊前并无发热或呼吸道等临床症状,属于无症状感染或尚在潜伏期内的可能性大,导致这3例确诊病例的潜伏期无法准确判定,以末次暴露后确诊时间来推算潜伏期,为6~13 d;有发病症状的A、B、C、D、H等5名病例的潜伏期为1~10 d。以末次暴露后确诊时间来推算全部病例的潜伏期,为4~15 d。
根据《调查指南》对“无症状感染者传染性分析”的判定条件,且病例G阳性标本的采样时间(2月9日)早于病例H的发病时间,可以认定G为无症状感染者,具有传染性。感染是通过症状患者咳嗽和打喷嚏时产生的大量飞沫传播的,但也可能发生在无症状人群和症状出现之前[6]。
新型冠状病毒主要传播途径为经呼吸道飞沫和接触传播,在相对封闭的环境中长时间暴露于高浓度气溶胶情况下存在经气溶胶传播的可能[3]。病例C、G并非由A直接护理、也不作为其他确诊病例的密切接触者,从现场调查获悉,病例A在C、G居住房间门口与其护工存在交谈的经历,提示气溶胶传播的可能性;G于首次暴露22 d、末次暴露后13 d检出核酸阳性,可能与气溶胶中病毒载量低有关。
导致病例G死亡的直接或主要原因无法准确判定,应该是多病种协同结果。符合“与其他人群相比,合并基础疾病的新冠肺炎确诊老年男性病死率更高”[7]研究结论。
有报道称78%~85%的聚集性病例发生在家庭,但不能忽视养老机构、福利院、监管场所等特殊人员密集场所发生聚集性疫情的风险。应该加强对重点地区、重点场所、重点人群的疫情监测评估,做好防范和应对准备。疫情发生后,省、市、区三级政府高度重视,在医疗机构的协调、配合下,采取严格措施就地隔离养老机构,派驻专职医务人员加强健康监测、医学巡查、基础性疾病对症治疗,住院老人身体状况允许要求做好必要个人防护,多次采样进行核酸检测,一旦出现发热、干咳等可疑症状及时移送辖区医院隔离观察,核酸检测阳性者马上移送定点医院;加强随时消毒和终末消毒,对运送车辆实行“一人一车一消毒”;当地联防联控机制派员24 h值班值守,加强进出人员管控、测温、排查和登记;第一时间进行流行病学调查,界定并摸排密切接触者,实施集中隔离医学观察。确保从根本上切断传染源和传播途径,疫情很快得以控制,没有出现院内续发传播。

