超声引导下外周神经联合阻滞在麻醉后恢复室中的应用
曹惠鹃,周 南,崔小鹏,张 瑜,于 洋
0 引言
全麻术后疼痛往往发生在麻醉苏醒早期,及时、快速、安全、有效的疼痛干预对减少创伤性疼痛导致的不良预后至关重要[1]。下肢手术术后需要良好的功能锻炼,早期活动有助于预防深静脉血栓形成,因此,对运动痛的干预需求更加突出。舒适化医疗和外科快速康复理念也对麻醉工作提出更高的要求。随着可视化技术的发展,与其他外周神经定位技术相比,超声引导下外周神经阻滞(Ultrasound guided peripheral nerve block,UGPNB)技术具有起效时间短和镇痛效果完善的优点[2],已在围术期得到广泛应用[3],但在麻醉后恢复室(Post-anesthesia care unit,PACU)中使用外周神经阻滞技术应对术后早期疼痛的研究较少,本文选择单侧下肢全麻手术患者进行观察,探讨PACU中应用UGPNB的安全性和有效性。
1 资料与方法
1.1 一般资料 本研究通过医院伦理委员会批准,患者及家属签署知情同意书。选取2017年7-12月我院行单侧下肢全麻手术患者60例为研究对象,男37例,女23例,年龄29~56岁,美国麻醉医师协会(ASA)分级Ⅰ或Ⅱ级。患者随机分为地佐辛镇痛组(D组)和外周神经阻滞镇痛组(N组),每组30例。排除标准:外周神经病变或损伤者;凝血功能异常者;穿刺部位感染者;苏醒期躁动或不能配合术后疼痛评分量表评分者。两组患者性别、年龄、身高、体重、ASA分级、手术时间、手术部位和术中阿片类药物用量差异均无统计学意义(见表1)。
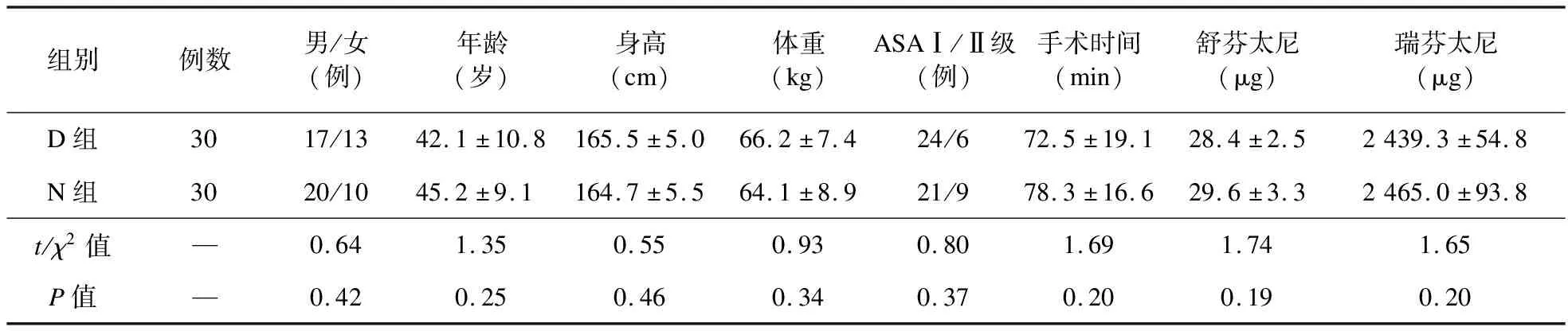
表1 两组患者一般资料和术中情况比较
1.2 镇痛方式 所有患者转入PACU后,监测心率、血压、血氧饱和度、体温等生命体征。平稳苏醒后由固定人员应用疼痛视觉模拟评分(Visual analog scale scores,VAS)对术后疼痛进行评估,当静息VAS评分≥3分或运动VAS评分≥4分时,开始采取镇痛措施。N组由同一名操作者根据手术部位镇痛需要,实施超声引导下目标神经阻滞。具体如下:根据我院下肢全麻手术种类及术中探查游离的范围,踝及以下手术镇痛主要采取腘窝入路坐骨神经联合隐神经阻滞,小腿手术镇痛主要采取臀纹入路坐骨神经阻滞联合隐神经阻滞,膝部手术镇痛主要采取臀纹入路坐骨神经阻滞联合股神经阻滞。1%盐酸利多卡因局部浸润后,神经阻滞用药为0.375%罗哌卡因。局麻药用量如下:臀纹入路坐骨神经阻滞使用局麻药30 ml,腘窝入路坐骨神经阻滞使用局麻药20 ml,股神经阻滞使用局麻药15 ml,收肌管隐神经阻滞使用局麻药10 ml,股外侧皮神经阻滞使用局麻药10 ml。D组静脉注射地佐辛0.1 mg/kg[4]。镇痛效果不佳者给予补救措施:静脉追加注射地佐辛0.1 mg/kg,间隔15 min以上。离开PACU时使患者静息VAS评分≤3。
1.3 观察指标 记录疼痛干预前(0 min)以及干预后5 min、30 min、60 min、4 h、12 h和24 h的静息和运动VAS评分(0分为无痛,1~2分为偶有轻微痛,3~4分为常有轻微痛,5~9分为有明显疼痛,10分为无法忍受的剧痛)。记录术后24 h患者恶心、呕吐和嗜睡等不良反应发生情况;记录PACU停留时间、PACU中和术后24 h病房静脉镇痛药使用情况;采用Likert 5分制进行术后24 h总体满意度评定(分为满意、较满意、一般满意、较不满意和不满意)。

2 结果
2.1 两组患者术后不同时间点VAS评分的比较 与D组比较,N组术后30 min、60 min、4 h、12 h的静息和运动VAS评分均明显降低,差异有统计学意义(P<0.05)。见表2。
2.2 两组患者PACU停留时间和PACU及24 h病房镇痛药使用情况 与D组比较,N组PACU停留时间、PACU内地佐辛的用量、追加例数和术后24 h病房内使用镇痛药的例数明显减少,差异有统计学意义(P<0.05)。见表3。
2.3 两组患者术后24 h不良反应比较 N组术后24 h恶心、呕吐、嗜唾例数少于D组,差异有统计学意义(P<0.05)。见表4。
2.4 两组患者术后24 h总体满意度比较 N组术后24 h满意例数多于D组,一般满意例数少于D组,差异有统计学意义(P<0.05)。见表5。
3 讨论
超声技术的发展使外周神经阻滞技术在围术期应用更加安全有效,借助实时超声影像,麻醉医生可以直接观察到目标神经及其周围组织结构、进针路径、针尖位置和局麻药物扩散的动态过程,并且可以通过调整注射位置和方向,使药物更好地包绕目标神经,避免神经和血管损伤的同时,提高阻滞成功率,提升镇痛效果,降低局麻药使用量[3,5]。国内外研究均表明,UGPNB在下肢手术中可以发挥较好的镇痛效果[6-7],对病态肥胖患者减少阿片类药物的应用,可达到满意的镇痛效果[8],但在PACU中应用报道较少。
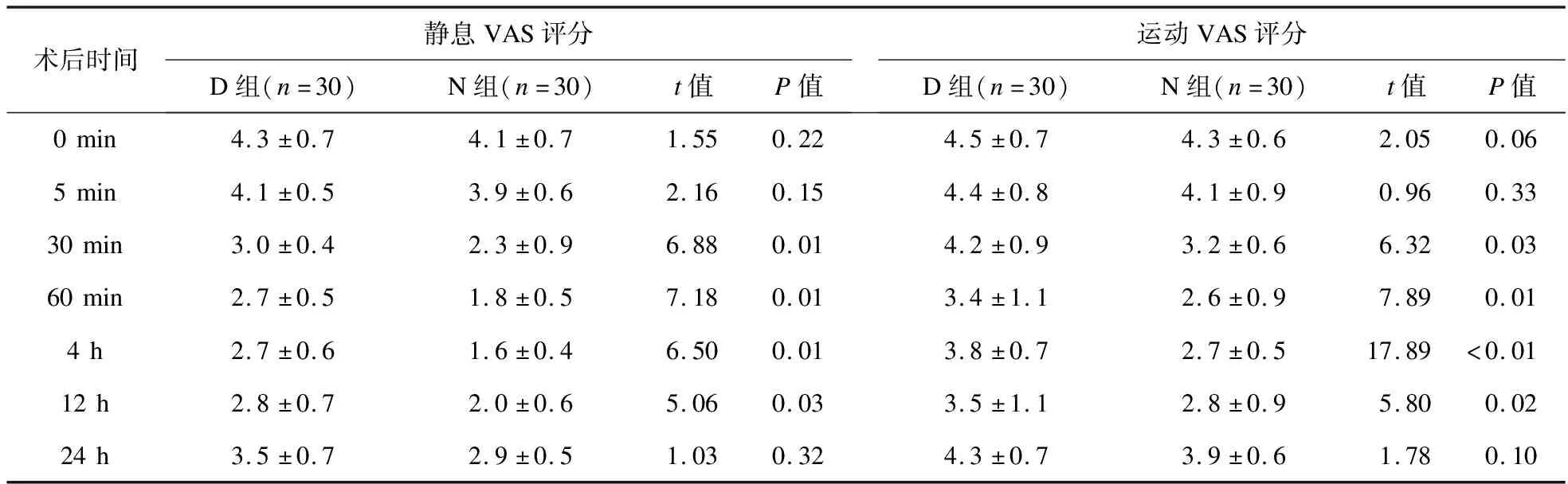
表2 两组患者术后不同时间点VAS评分比较
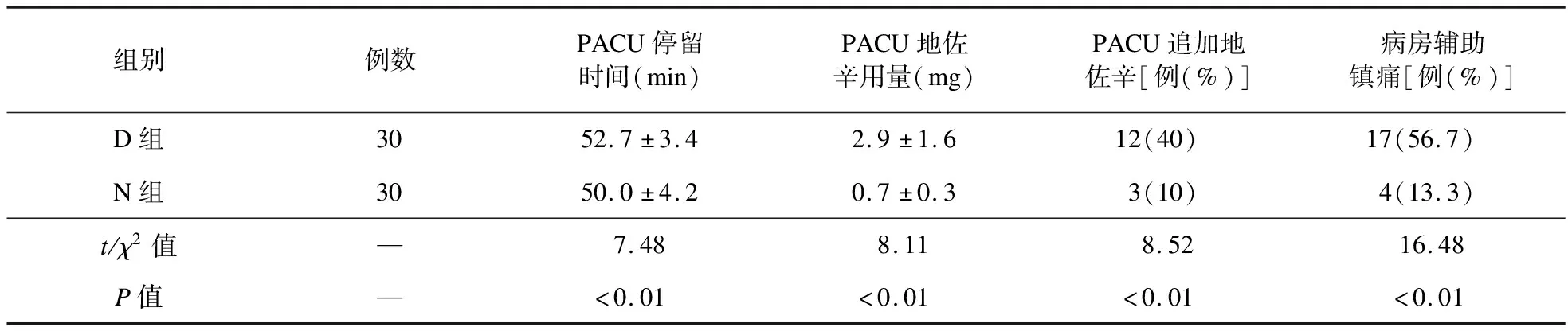
表3 两组患者PACU停留时间和PACU、24 h病房镇痛药使用情况比较
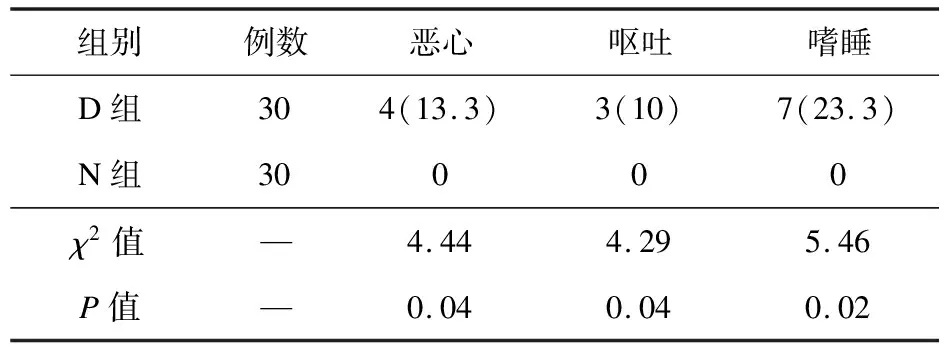
表4 两组患者术后24 h不良反应比较[例(%)]
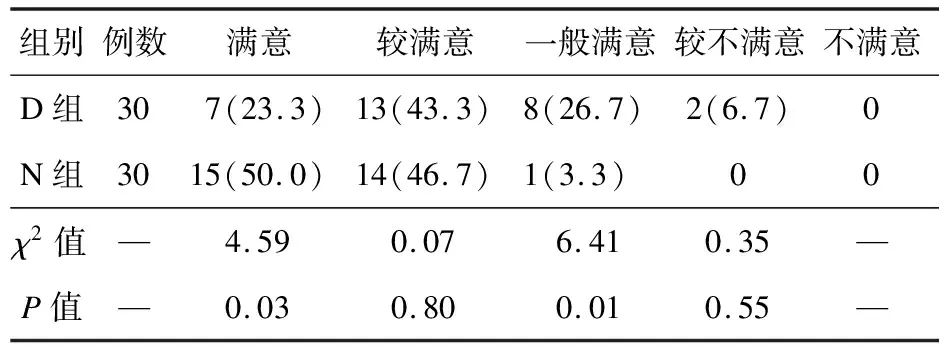
表5 两组患者术后24 h总体满意度比较[例(%)]
本研究中,通过超声引导实施对目标神经阻滞均获得成功,并取得较好效果。N组术后30 min静息和运动VAS评分均明显低于D组,至24 h两组VAS评分接近,但N组仍低于D组。提示超声引导下多重神经联合阻滞较好地阻断了外周伤害性刺激的传导通路,可以为下肢手术患者提供更好的术后镇痛效果。对于运动痛的良好控制,更有利于某些患者术后的早期活动和康复性锻炼。
地佐辛属于苯吗啡烷类衍生物,是部分μ受体激动剂和κ受体拮抗剂,镇痛强度与吗啡相当,而呼吸抑制轻微,用于术后镇痛安全有效[9-11]。静脉注射15 min即可产生明显镇痛效果,作用可持续6~12 h[12-14]。地佐辛常见不良反应为嗜睡和恶心、呕吐,且呈剂量依赖性[15-17]。为发挥有效的术后疼痛作用,并降低不良反应发生率,本研究采用的地佐辛静脉注射剂量为0.1 mg/kg[4,18]。
本研究发现,与D组相比,N组PACU停留时间、PACU内地佐辛的用量和追加例数、术后24 h病房内使用镇痛药的例数及术后24 h不良反应均明显减少,说明UGPNB单次注射可提供数小时较稳定的术后镇痛效果,不仅使PACU内额外镇痛需求大大降低,还减少了返回病房后其他镇痛药物的使用率。镇静或嗜睡可能是导致D组PACU观察时间延长的原因之一,而不适当的镇痛药摄入可能增加恶心、呕吐等不良反应的发生率。多重外周神经阻滞联合镇痛可显著降低甚至避免术后早期阿片类和非阿片类镇痛药的使用,也使相关不良反应的发生率大大降低。本研究中,N组术后24 h总体满意度明显高于D组,原因可能在于较好的术后镇痛效果和较少的不良反应。另外,与以往的盲法穿刺和神经刺激仪辅助方式相比,超声引导方式更有利于神经阻滞操作,局麻药全身毒性反应发生率低[19],其效果和满意度更高[6],超声引导神经阻滞技术本身也可在不依赖镇静的条件下实施[20],这些均使其在PACU患者苏醒后实施成为可能,并且由于避免了不必要的镇静,可能使PACU停留时间缩短。
本研究纳入病例均为成年患者,对于老年人和儿童患者尚有待于进一步研究。本研究未对不同剂量局麻药的效果进行对比观察,针对不同类型下肢手术的适宜药物剂量仍有待于进一步研究。
综上所述,在PACU中利用超声引导下外周神经阻滞对全麻下肢手术患者实施术后镇痛有效可行。外周神经阻滞可以提供较好的术后镇痛效果,缩短PACU停留时间,降低术后镇痛药使用量,不良反应少,总体满意度较高。

