腹腔镜手术全麻诱导期预防胃胀气的必要性及预氧无正压通气的安全性分析
何光庭, 覃军, 杨婷, 秦再生
(1广州南方医院麻醉科, 广东 广州 510515; 2深圳市龙岗骨科医院麻醉手术科, 广东 深圳 518116)
随着医学微创理念在国内日益流行, 腹腔镜手术在临床上的应用越来越普遍。 腹腔镜手术对体位要求比较特殊, 且需要较高的气腹压来提供手术操作空间, 为了便于气道管理和防止胃内容物反流误吸, 气管插管全麻仍是目前最安全的麻醉方式[1]。 众所周知, 腹腔镜手术全麻诱导正压辅助通气后经常出现胃胀气, 既干扰手术视野、 妨碍手术操作甚至引发手术并发症, 同时还可增加胃内容物反流误吸的风险。 全麻诱导期预氧无正压通气是指在麻醉给药前让患者充分吸入高浓度氧气, 给药后直至气管插管前不予任何正压辅助通气, 让患者由自主呼吸进入无通气状态, 目前主要应用于快速顺序诱导后气管插管。 理论上, 全麻诱导期预氧无正压通气可从根本上避免腹腔镜手术患者出现胃胀气, 但其是否安全? 本文基于相关研究, 对腹腔镜手术全麻诱导期预防胃胀气的必要性及预氧无正压通气的安全性进行分析, 以推广全麻诱导期预氧无正压通气的临床应用, 避免胃胀气带来的不良影响。
1 腹腔镜手术全麻诱导期预防胃胀气的必要性
1.1 全麻诱导期出现胃胀气的原因
全麻诱导应用肌松药后, 呼吸肌松弛, 患者很快进入呼吸暂停状态, 在气管插管前, 为防止缺氧及二氧化碳蓄积, 临床上通常需要面罩供氧加压辅助通气。 但是由于丙泊酚和阿片类药物等全麻诱导用药可明显降低食管括约肌压力使得抗胃进气的屏障压力降低[2]、 麻醉状态下患者上呼吸道生理性保护功能被抑制且下呼吸道又尚未被气管导管封闭、 麻醉医生开放气道的手法差异和通气压力不一等原因, 面罩加压辅助通气可使一部分氧气流经口咽、 食道不断进入胃内蓄积, 造成不同程度的胃胀气和胃内压升高。
1.2 全麻诱导期出现胃胀气的不利影响
全麻诱导后出现胃胀气对腹腔镜下胆囊切除术、 右半结肠切除术、 部分肝脏切除术等手术影响很大, 轻者会干扰手术视野进而阻碍手术进程及加大手术难度, 重者会导致术中误伤胃肠及其毗邻组织器官, 不仅延长手术时间, 也增加了手术并发症的发生率。 此外, 全麻诱导期出现胃胀气还会增加围麻醉期反流误吸的风险。 因此, 如何安全有效的预防腹腔镜手术全麻诱导期间发生胃胀气很有必要。
1.3 预防全麻诱导期出现胃胀气的方法
尽管通过限制潮气量[3]和吸气压力[4]可降低胃胀气发生率, 采用压迫环状软骨等方法也可减少胃进气量[5], 术前或术中留置胃管可消除全麻诱导期引起的胃胀气, 但均不如采用全麻诱导预氧无正压通气方便有效。 理论上, 无正压通气对于避免胃胀气的有效性不言而喻。 若全麻诱导期间不予正压通气, 则可从源头上避免胃胀气及胃内压增高。 近年来已有研究[6-8]提出在腹腔镜手术全麻诱导期采取预氧无正压通气可有效预防胃胀气。
2 全麻诱导期预氧无正压通气的安全性
全麻诱导通常会导致通气停止, 若无通气时间过长会导致低氧血症和高碳酸血症, 故应从低氧血症和高碳酸血症2个方面来评估全麻诱导期预氧无正压通气是否安全。
2.1 无通气期间高碳酸血症的发生及影响
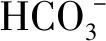
2.2 预氧对无通气安全时限的影响
无通气期安全时限是指停止通气后SpO2降至90%以下所用的时间。 根据全麻期间氧合作用的病理生理学, 呼吸暂停前的氧储备、 呼吸暂停后的氧耗量和通气/血流灌注比值失调直接决定无通气期安全时限的长短[16]。 预氧可增加氧储备、 延缓呼吸暂停引起的动脉氧合血红蛋白脱饱和及预防麻醉诱导期低氧血症的发生[17]。 健康、 处于休息状态和正常体质量的成年人在呼吸暂停期间, 当上呼吸道充满氧气时, 即使没有膈肌运动或肺扩张, 肺泡也会以每分钟约250 mL的速率继续吸收氧气[14]。 研究发现, 健康成人全麻静脉诱导前以100%的吸入氧浓度, 6 L/min的氧流量进行3 min的面罩通气预氧, 其无通气期安全时限为(348.00±122.64) s[11]。 王妮荣等[8]对无心肺疾病的腹腔镜下胆囊切除术患者进行研究发现, 经5 min充分预氧后, 应用丙泊酚、 瑞芬太尼及氯琥珀胆碱进行全麻诱导时采取无正压通气方式, 所有患者气管插管完成后均未发生低氧血症, 且血流动力学稳定。
因此, 对于健康成人麻醉诱导前充分有效预氧后即使未予正压通气, 只要在呼吸暂停3 min内成功完成气管插管, 预氧无正压通气就是安全的。
2.3 预氧无正压通气在特定患者人群中的安全性
与非肥胖患者相比, 肥胖患者预氧5 min后, 呼吸暂停期间SpO2从100%降至90%所需的时间明显减少[18]。 肥胖患者胸、 腹壁脂肪大量堆积增厚, 从而限制了胸廓与膈肌的运动, 致使胸-肺-腹顺应性降低和肺功能残气量(FRC)及肺总量下降, 氧储备功能不足, 而且肥胖患者的耗氧量高于正常人[19], 其无通气安全时限较非肥胖患者短。 仰卧位时膈肌向胸腔移位, 胸腔容积缩小使得FRC、 吸气量和肺活量进一步降低导致氧储备减少[20]。 此外, 肥胖患者存在气管插管困难的可能性较大, 气管插管耗时可能较长。 因此, 肥胖患者在全麻诱导期间出现低氧血症的风险较高。
对于老年患者来说, 随着年龄的增加, 胸壁僵硬程度逐渐加重, 呼吸道组织弹性纤维减少, 黏膜纤维化, 同时肺泡数量减少, 肺活量、 潮气量、 FRC因肺组织弹性回缩力、 胸壁顺应性减退而下降, 且小呼吸道阻力增加[21]; 另外肺泡膜增厚而通透性降低、 肺泡通气/血流比值失调等导致肺换气功能下降, 肺内氧气不能有效进入血液, PaO2、 动脉血氧饱和度及动脉血氧含量均降低, 导致无通气安全时限减短。
研究表明, 虽然儿童预氧后呼气末氧浓度达到90%比成人快, 但由于儿童的FRC较小导致氧储备量较小, 而氧耗量却比成人高, 因此呼吸暂停时SpO2下降更快[22], 全麻诱导采取预氧无正压通气发生低氧血症的风险较高。
伴有心肺功能障碍的患者FRC和肺顺应性降低, 氧储备能力下降, 对缺氧的敏感性增高, 无通气安全时限缩短, 且该类患者无通气期可发生严重高碳酸血症和酸中毒, 直接抑制心脏活动, 同时扩张血管, 导致血压下降、 心肌收缩力降低和心律失常等[23]。
因此, 对于肥胖患者、 儿童、 老年人及伴有心肺功能障碍的患者, 由于其无通气安全时限明显缩短, 加上在麻醉状态下随着膈肌活动的减弱及消失, FRC进一步降低, 全麻诱导期行预氧无正压通气风险较大。
综上所述, 腹腔镜手术全麻诱导期预防胃胀气十分有必要, 而全麻诱导期采用预氧无正压通气安全有效, 既可防止胃胀气, 避免扩张的胃泡对手术视野产生影响, 又可降低全麻诱导期间胃内容物反流误吸的风险, 同时, 也避免了放置胃管等有创操作, 值得在临床推广应用, 但对于肥胖患者、 儿童、 老年人及伴有心肺功能障碍的患者应慎用。

