214例肺部小结节MSCT征象分析
张东军,陈凌,刘丽伟,周新宇,潘祖军,刘洋
1.江苏省太湖疗养院放射科,江苏 无锡 214086;2.江南大学附属医院,江苏 无锡 214002
随着人民生活水平的提高,健康体检愈发普及,低剂量胸部多层螺旋CT(MSCT)筛查越来越多地应用到健康体检中,随之而来的是肺部小结节的检出率明显提高。由于部分小结节为恶性,需要尽早治疗,因此正确认识良恶性小结节的MSCT 表现对疾病的诊断十分重要。笔者通过回顾性分析214例经病理或随访证实的小结节MSCT表现,以期获得对诊断及鉴别诊断有价值的信息。
1 资料与方法
1.1 一般资料 收集江苏省太湖疗养院2011 年3月至2017年4月之间经手术病理证实或随访复查后证实的肺部小结节214 例,其中男性152 例、女性62例;年龄24~88 岁,平均(56.39±11.32)岁;发病部位位于左上肺66 例,左下肺31 例,右上肺56 例,右中肺21例,右下肺28 例,两肺多发(≥2 枚)12 例;良性病变69例(图1A、1B)、恶性小结节145例(图1C)。
1.2 检查方法 所有患者均行胸部低剂量MSCT扫描,扫描设备为Philips Brilliance 40 排52 层CT 和Philips Brilliance 128 排256 层CT。患者取仰卧位,头先进,双臂上举,于吸气末摒住气扫描。扫描范围从肺尖至肺底,两侧包括全部胸壁及腋窝。扫描参数:120 KV,50~150 mAS,描层厚:5 mm,重建层厚:0.625~1.0 mm,重组层厚:5 mm,行高分辨率算法重组,窗宽:1 650 HU,窗位:-650 HU。
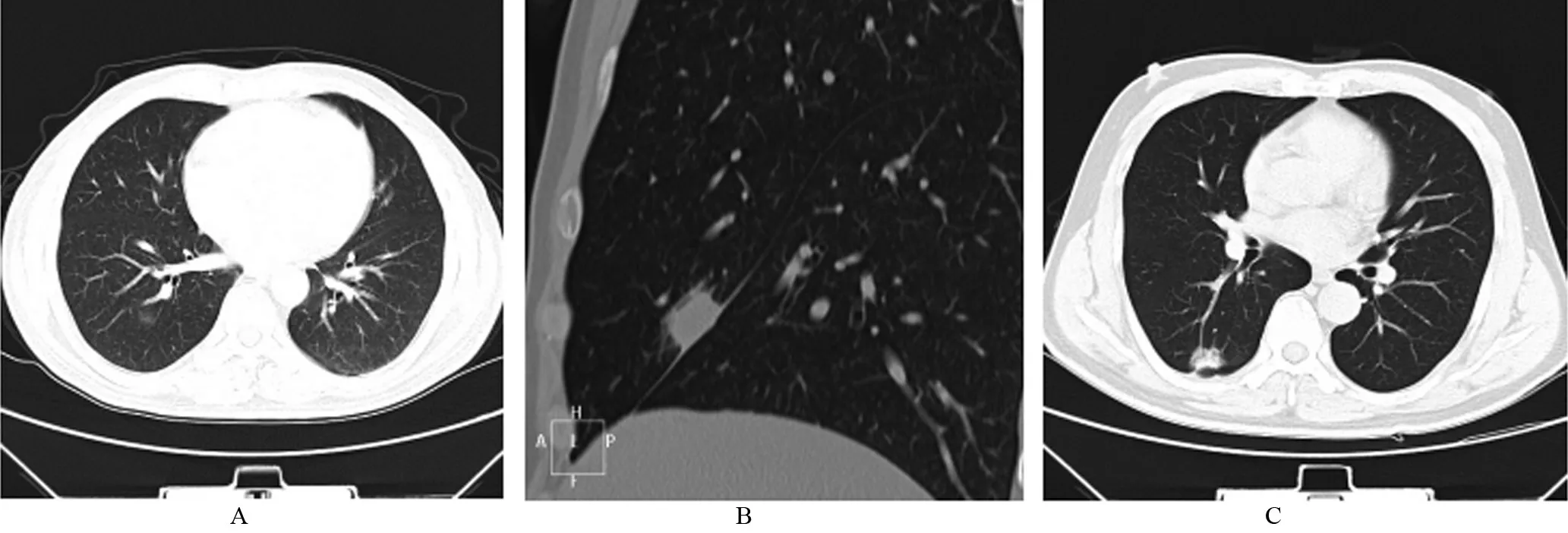
图1 3例不同患者肺部小结节的肺窗图像
1.3 图像分析 将常规厚层图像及薄层重建图像均传至PACS 系统,由两位具有10 年以上从事胸部疾病影像诊断的医师利用计算机终端阅片,在未告知病理及随访结果的情况下,对薄层重建图像进行分析,病灶大小、密度测量采用PACS上的测量工具。分别分析发病性别、年龄;病灶的位置(以肺叶为单位)、形态(圆形或非圆形)、边界(清楚、模糊)、大小[(最长径+最短径)/2]、分类[磨玻璃结节、混合性磨玻璃结节、实性结节]、密度(是否均匀)、病灶的CT值、边缘(光整、毛刺)及分叶征、支气管通气征、血管通过征、胸膜凹陷征、空泡征,等等。
1.4 统计学方法 所有数据应用SPSS19.0 软件分析,计量资料以均值±标准差()表示,两两计量资料比较采用两独立样本t检验,计数资料比较采用χ2检验或Fisher 精确检验法,以P<0.05 为差异具有统计学意义。
2 结果
2.1 不同性别、年龄患者的肺部良恶性小结节比较 在发病性别方面,男性良性病灶50 例,恶性病灶102 例;女性良性病灶19 例,恶性病灶43 例;经Fisher精确检验,差异无统计学意义(P=0.872>0.05)。发病年龄方面,良性者平均(52.09±9.43)岁,恶性者平均(58.44±11.59)岁,差异有统计学意义(P=0.041<0.05)。各年龄段按照≤30 岁、31~35 岁、36~40 岁、41~45 岁、46~50岁、51~55岁、56~60岁、61~65岁、66~70岁、≥70岁进行分段,良性小结节以51~55岁最多,恶性小结节以56~60岁之间最多。
2.2 良恶性病灶的MSCT 表现 在发病部位方面,良、恶性病灶在左右肺各叶间发病率比较差异有统计学意义(P<0.05),小结节的发病部位以左上肺最多,其次为右上肺。在病灶的大小方面,良性者平均(6.55±4.35)mm,恶性病灶者平均(21.12±12.36)mm,差异有统计学意义(P<0.05)。在CT值方面,良性平均为-439.25 Hu、恶性平均为-229.08 Hu,差异有统计学意义(P<0.05)。此外,在良性和恶性小结节的性质、小结节个数、边界、边缘、形状、密度、毛刺征、分叶征、支气管通气征、支气管是否截断、血管是否进入病灶、胸膜凹陷征等方面比较差异均有统计学意义(P<0.05)。而在病灶的位置、胸膜增厚、空泡征及阻塞性炎症方面比较差异均无统计学意义(P>0.05),见表1。

表1 良恶性小结节征象比较(例)
3 讨论
肺部小结节是临床上一种常见的肺部疾病,患者多无典型的临床症状,于健康体检中偶然发现,少数可伴发于肺结核、炎性假瘤、肺癌等疾病[1],其良恶性的鉴别一直是影像学公认的难题[2]。肺部小结节的早期诊断不仅可以根治恶性病灶,还能减少对良性结节不必要的手术,同时可以减少不必要的复查,减轻患者的心理压力和经济负担。虽然现在兴起了很多AI技术可以辅助诊断,但最终的诊断还要依赖于诊断医生对于小结节发病特点及典型征象的掌握程度。
本文回顾性分析了214例肺部良恶性小结节在发病年龄、性别及较典型的CT征象的差异。结果显示,肺部良恶性结节的发病性别差异没有统计学意义。在发病年龄上,恶性组的平均年龄略高于良性组6 岁左右,良性小结节发病高峰在51~55岁之间,而恶性组小结节在56~60岁之间最多见。这与文献所示研究保持一致[3]。小结节在左右肺各叶发病率有一定的差异,以左上肺最多,其次为右上肺,这在以往的文献中未见报道。
在定量诊断上,恶性小结节的CT 值明显高于良性,特别是磨玻璃结节内出现实性成分或实性成分增加说明恶性的可能性大大增加。刘士远等[4]曾指出结节的CT值对于判断病灶的浸润性和生长潜能十分重要。大小是鉴别良恶性结节的重要方法,一般情况下,恶性小结节要大于良性结节,张东军等[3]、何慧等[5]、范丽等[6]多人的研究也显示如此。
恶性组小结节以单发为主,多为边界清楚的实性非圆形小结节或混合性磨玻璃小结节,边缘多不光整,其内密度多不均匀(多指磨玻璃结节),而分叶、毛刺、支气管通气征、支气管截断、血管进入且增粗、胸膜凹陷等征象明显高于良性结节组。而病灶所处的位置(肺内或胸膜下)、胸膜增厚与否、空泡征及有无阻塞性炎症在良恶性小结节的鉴别上没有统计学价值。分叶、毛刺、支气管通气、支气管截断、血管进入且增粗、胸膜凹陷等征象多见于恶性小结节,这在以往文献亦有报道;而本次空泡征在鉴别良恶性小结节上没有意义,与部分文献不符[7],可能与本次病例数量太少有关。血管进入病灶并且增粗是恶性小结节有别于良性小结节的重要征象,而对于不增粗的血管是否进入病灶内在良恶性小结节的鉴别上无统计学意义。
综上所述,肺部小结节发病部位以两上肺多见;在良恶性的鉴别方面,小结节的个数、病灶的大小、密度、CT值、边界、边缘、形状、毛刺征、分叶征、支气管改变、胸膜凹陷征、进入病灶的血管是否增粗等方面可提供鉴别点;而病灶的位置(肺内、胸膜下)、血管是否进入病灶、胸膜增厚、空泡征及是否伴有阻塞性炎症等方面没有鉴别意义。对于较大的小结节会显示较为典型的鉴别征象而易于诊断,而对于较小的病灶随访复查仍是临床必不可少的手段,一旦出现足以诊断的征象要尽早明确诊断。对于肺部小结节,Fleischner协会指南[8-9]和ACCP 指南[10]都给出了诊断的指导意见,中华医学会呼吸病学分会肺癌学组和中国肺癌联盟也制定了中国肺部结节诊治共识[11]。当然小结节最终的明确诊断还要看复查是否消失或术后病理结果。

