112例直肠癌术后局部复发患者临床资料分析*
徐开盛,李永柏,杨杰熙,王波,王少勇
贵州省人民医院普外科 贵州贵阳 550000
直肠癌是常见消化道恶性肿瘤,其发病率居各类恶性肿瘤第三位,有报道显示直肠癌发病率仍呈上升趋势[1]。手术切除是目前临床治疗直肠癌的主要方法,而术后复发是影响直肠癌预后的主要因素[2]。尽管全直肠系膜切除术(total mesorectal excision,TME)的普及和新辅助治疗的广泛使用,直肠癌局部复发(local recurrence of rectal cancer,LRRC)概率仍有报道在4%~18%[3],且患者远期预后存在较大的异质性,5 年生存率为10%~68%[3]。根治性手术切除(R0 切除,显微镜下无肿瘤细胞残留)为减少直肠癌局部复发重要手段,临床医师需在术前对疾病进行有效评估并依此制定手术方案,此外,LRRC 的根治性切除效果与局部复发解剖位置有关[4],目前通常根据MSK(Memorial Sloan-Kettering classification,MSK)分类[5],将LRRC 分为中心型、后向型、前向型、侧向型。现关于直肠癌局部复发的发病因素研究较多,而解剖分类与LRRC关系的探讨相对较少,本文就解剖分类与LRRC患者的原发肿瘤临床病理特征及LRRC干预相关问题进行分析,现报告如下。
1 资料和方法
1.1 一般资料
回顾性分析2000 年1 月至2016 年1 月在贵州省人民医院普外科接受治疗的1 302例直肠癌患者临床资料,其中,直肠癌局部复发定义为[6]:直肠癌根治性手术后,在原肿瘤组织周围、直肠旁组织或系膜、区域淋巴结或吻合口部位出现的与原发肿瘤病理学同源的肿瘤再生长。最终共纳入LRRC 患者112例,原发肿瘤均为R0切除,局部复发率为8.6%;复发分型:中心型45 例(40.2%),后向型30 例(26.8%),前向型20 例(17.9%),侧向型17 例(15.2%)。本研究通过贵州省人民医院伦理委员会审批,在随访过程中告知患者或家属研究目的,均获得同意,对患者和手术医师信息保持匿名。
1.2 纳入与排除标准
纳入标准:(1)首次手术行直肠癌根治性切除(包括术前行新辅助放化疗),病理证实为直肠癌,严格遵循TME 原则,切缘、环周切缘无肿瘤细胞;(2)直肠癌术后局部复发,复发包括局部复发和远处转移,局部复发经病理活检证实,远处转移经病理确诊且具有相应影像学表现。直肠癌局部复发解剖分类参照MSK 分类[5]:中心型(吻合口、直肠系膜、直肠旁组织、会阴);后向型(骶前软组织和/或骶尾骨);前向型(生殖泌尿道/前盆腔脏器);侧向型【骨盆侧壁结构(输尿管、肌肉、神经等)】,见图1。排除标准:(1)初次病变内镜下切除的患者;(2)同时性多原发恶性肿瘤患者;(3)临床病例资料不全。
1.3 方法
收集临床病历资料,并以不同解剖分类为分组依据,对各组患者原发肿瘤的临床病理特征进行比较,记录局部复发治疗的相关情况。
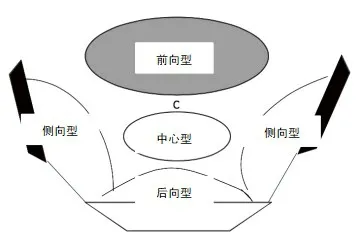
图1 MSK分类法示意图
1.4 统计学分析
采用SPSS 21.0 进行统计数据分析。计数资料采用(n)表示,采用χ2检验或确切概率检验进行组间比较。两两组间比较以0.008 为检验水准,余以P<0.05差异有统计学意义。
2 结果
2.1 LRRC患者原发肿瘤临床病理特征及治疗情况
复发患者中,男性占65.2%,平均年龄为(68.3±13.4)岁,老年患者占55.4%。不同解剖分类之间性别、年龄、肿瘤距肛缘距离、术前CEA、手术类型、吻合口漏、肿瘤最大径、术后辅助治疗(放疗联合化疗)、T分期、N分期及淋巴结检出数目比较,差异均无统计学意义(均P>0.05);手术方式比较差异有统计学意义(P<0.05)。见表1。
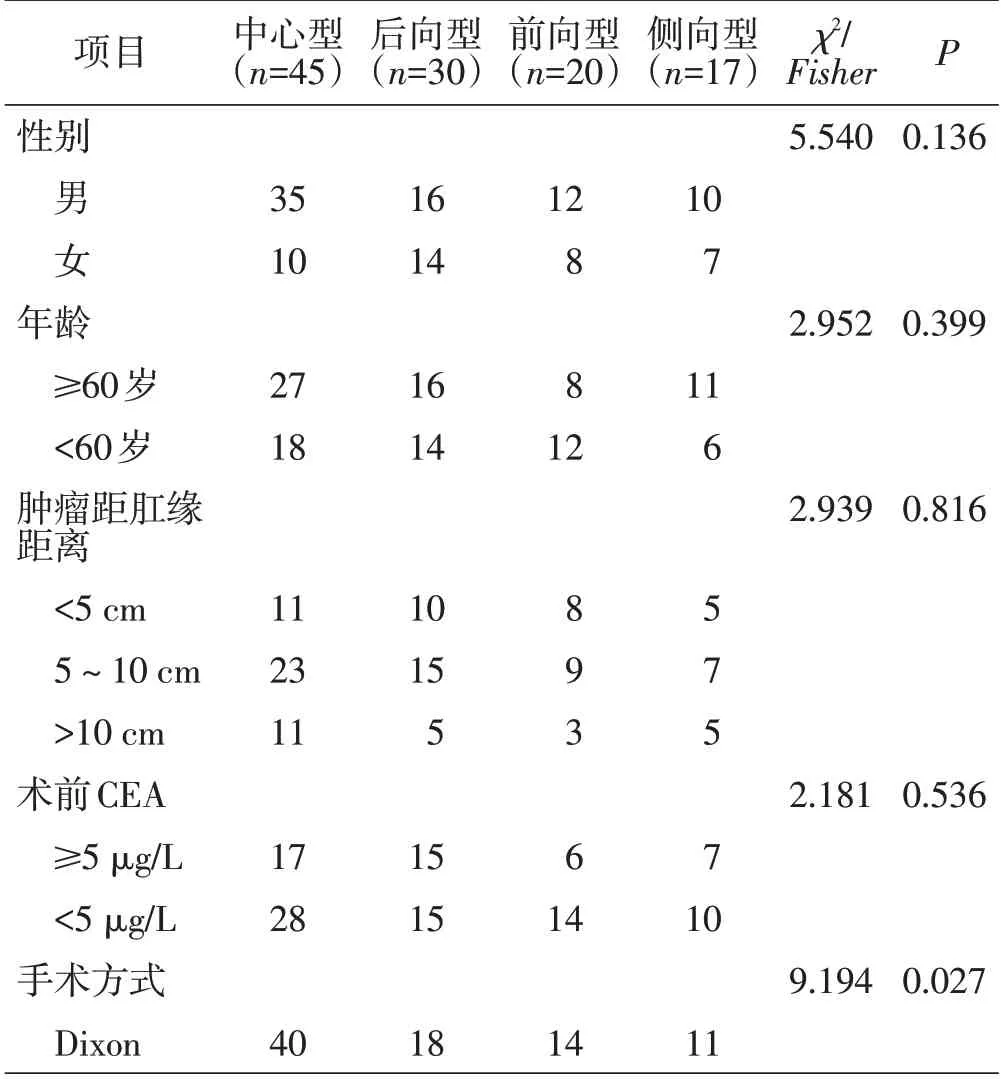
表1 LRRC患者原发肿瘤临床病理特征及治疗情况 n
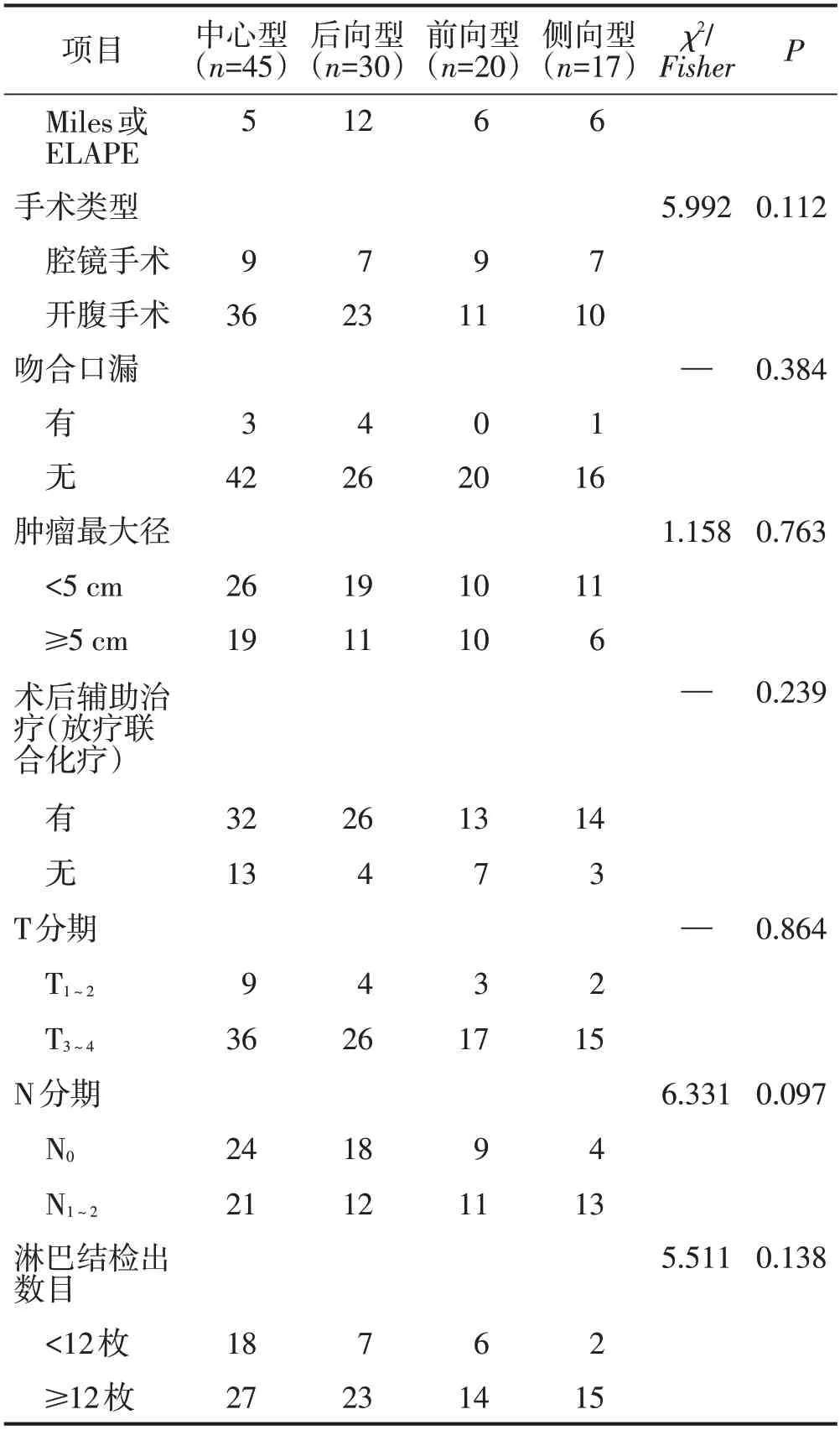
表1(续)
2.2 LRRC患者总体情况
复发中位间隔时间为18.3(14.4,22.8)个月,67.9%的LRRC在原发肿瘤术后2年内发生,50.9%的患者诊断LRRC时合并远处转移。四种分型的患者是否存在复发症状、CEA是否异常情况比较,差异均有统计学意义(均P<0.05),四种分型的患者复发时间及是否合并远处转移情况比较,差异均无统计学意义(均P>0.05)。见表2。
2.3 LRRC患者治疗情况
结合患者病情及患者意愿对112例患者进行不同的治疗干预,66 例接受手术治疗,其中根治性切除32 例。不同分型患者接受根治性切除干预情况比较,差异有统计学意义(χ2=26.168,P<0.001),局部复发中心型接受根治性切除比例高于前向型与侧向型(均P<0.008)。见表3。
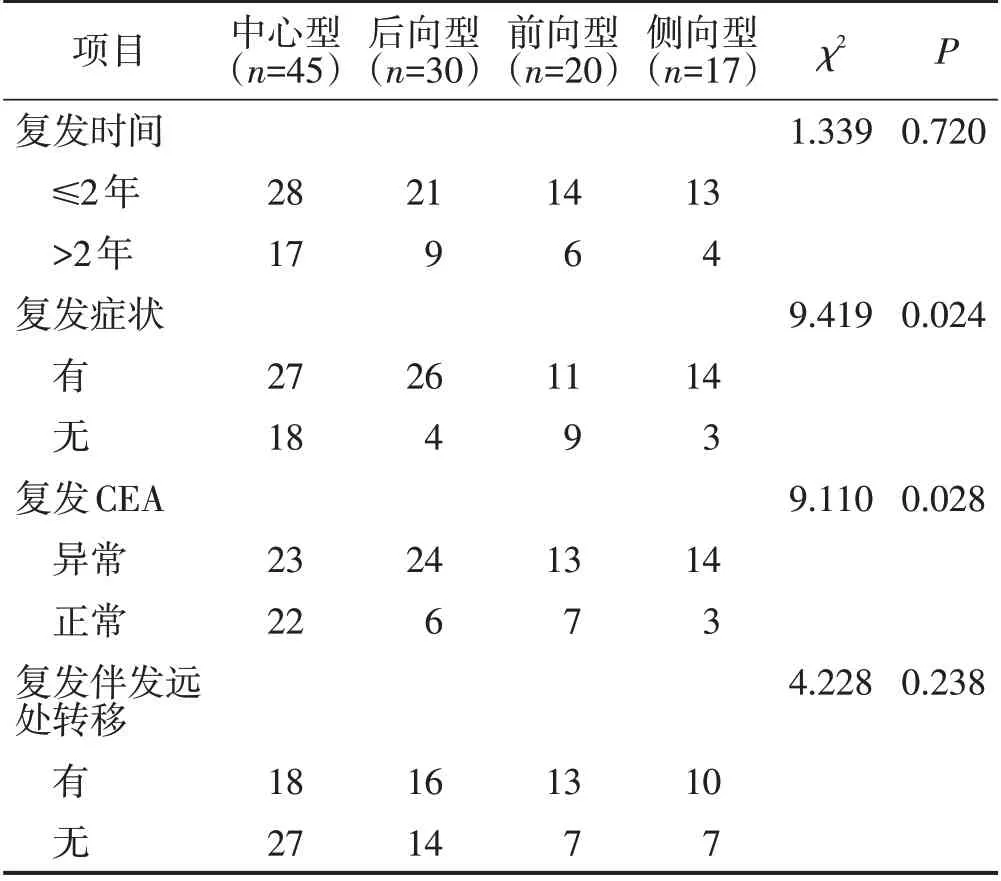
表2 LRRC患者总体情况n

表3 LRRC患者治疗情况n
3 讨论
直肠癌局部复发率在4%~18%,单中心的复发率在4%~39%[3],无治疗干预的情况下直肠癌局部复发患者中位生存时间为6~7个月[7]。本研究分析显示,LRRC 发生率为8.6%,与已有文献信息相符[3],此外,观察到男性占比高于女性,在年龄方面,平均诊断年龄与已有文献接近[8],且老年患者占比相对较高。
在本研究中,原发肿瘤术后第2年结束时的复发率接近70.0%,这可能是因术后早期微转移直接侵袭邻近组织或通过淋巴系统发生远处转移[9],这常被临床忽视,而微转移最终发展至临床转移,造成不良预后,有临床学者发现复发时间与患者生存期呈显著相关性,且复发越早,术后综合治疗效果越差[9]。另外,复发时间与患者肿瘤分期和根治情况有关[10],早期复发多提示预后不良。但复发时间受随访间隔时间影响,可能使统计结果有所偏差。
直肠癌局部复发解剖分类多样,结合既往病例资料及国内外研究现状,本研究采取目前通用的MSK分类[5],在2004年Moore提出该解剖分类时,研究分析显示局部复发侧向型最多(47%),另有关于MSK 分型解剖分类研究显示,直肠癌局部复发以中心型为主[11]。本研究也显示,112 例LRRC 患者中心型复发最多,为45 例(40.2%),但出现复发症状及异常CEA 的比例相对来说并不算高。结合局部复发危险因素分析,在未进行完全系膜切除的情况下,可能起源于残留在直肠周围系膜、脂肪的残留癌灶,虽然近年来此类复发已经减少,仍有报道51%的局部复发患者在原发肿瘤TME 术后有残留存在直肠内脂肪组织中[12]。此外,应注意到,吻合口或原发肿瘤位置是局部复发的高危区域,这可能是中心型局部复发比例高的原因,临床工作中应引起重视。
已有针对直肠癌局部复发危险因素研究的相关报道,危险因素包括肿瘤位置、环周切缘情况、阳性淋巴结情况、术后病理分期等[13]。既往研究显示[14],淋巴结转移情况可作为直肠癌总生存、无病生存的独立预后因素,尤其是对于Ⅲ期直肠癌。本研究对原发肿瘤淋巴结转移发生率与局部复发的解剖分类之间的关系进行分析,未得到组间存在差异的结果,从比例方面来说,中心型、后向型、前向型、侧向型转移率依次是分别为46.7%、40.0%、55.0%、76.5%,分析其原因可能为,患者原发肿瘤术后病理淋巴结转移发生率高,提示原发肿瘤分期晚,可能突破TME 手术平面,特别是在中低位直肠癌中,骨盆两侧手术可能存在盲区,系膜清扫不全或残留了阳性淋巴结[15]。
在112 例LRRC 患者中,实际接受R0 切除手术的占比较低,对患者施行干预的方案基于病情及患者意愿两个方面,故统计存在一定偏差。临床中对该类患者制定医疗决策时,将不同解剖分类因素考虑入内,也不失为可供参考的选择。既往研究多从肿瘤病理特点和生物学行为角度分析患者预后的影响因素[16-18],往往忽视复发类型对预后的影响。中心型复发理论上可获得较高的手术切除率,而骶前等非中央型肿瘤手术的R0 切除率低[19-20],这也可能是造成不同部位复发患者预后差异的因素。
综上所述,LRRC患者中以中心型最为常见,R0切除率相对较高,但出现复发症状及异常CEA 占比一般,临床中应在条件允许的前提下,开展有效的患者管理和随访,以更好做到早发现早干预,令患者获益。

