可手术切除直肠癌肺转移患者临床病理特征及异时性肺转移发生率分析*
徐丽伟,刘金石,李德川
1 中国科学院肿瘤与基础医学研究所/中国科学院大学附属肿瘤医院胸部肿瘤外科/浙江省肿瘤医院胸部肿瘤外科 浙江杭州310022
2 中国科学院肿瘤与基础医学研究所/中国科学院大学附属肿瘤医院结直肠外科/浙江省肿瘤医院结直肠外科 浙江杭州310022
直肠癌是最常见的消化道恶性肿瘤之一,其发病率呈逐年上升趋势[1-2]。由于直肠癌早期症状易与痔病等直肠肛门良性疾病混淆,很多患者未能早期就诊,在初诊时,约20%的患者已存在远处转移。对于直肠癌,根治性手术切除仍是目前最主要治疗方式,直肠癌根治术后远处转移的发生率为50%左右,以肝转移和肺转移为主[3-4],肺转移病灶切除手术能够有效改善患者预后[4]。为进一步了解直肠癌肺转移患者的临床病理特征和发生异时性肺转移的影响因素,本研究系统分析了75 例胸腔镜辅助下直肠癌肺转移灶手术切除患者的临床资料,现报告如下。
1 资料与方法
1.1 研究对象
根据纳入和排除标准,回顾性分析2007 年1 月至2014年12月中国科学院大学附属肿瘤医院收治的75 例直肠癌肺转移并接受手术切除患者的临床资料。所有患者术前均签署知情同意书。
1.2 纳入与排除标准
纳入标准:(1)经组织病理学证实为直肠原发恶性肿瘤,病理类型为腺癌;(2)接受规范的直肠癌根治术;(3)存在同时性或异时性肺转移;(4)根据临床或病理分期接受术前新辅助放化疗、术后辅助治疗;(5)肺转移病灶行胸腔镜辅助手术切除。排除标准:(1)既往有其他肿瘤病史;(2)遗传性直肠癌;(3)多原发恶性肿瘤。
1.3 观察指标
收集患者年龄、性别、直肠癌根治术日期、直肠癌根治术方式、T分期、淋巴结转移状态、术前新辅助放化疗、术后辅助治疗(化疗、放疗、放化疗)、肺部转移灶手术时间、手术方式等临床资料进行分析。
1.4 统计学方法
数据采用Stata 12.0 统计软件分析。符合正态分布的计量资料用(xˉ±s)描述;计数资料用(n)或[n(%)]描述,两组间比较使用Fisher检验。检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象总体情况
本次研究共纳入75 例患者,其中女性28 例(37.3%),男性47 例(62.7%);年龄18~78 岁,平均年龄为(51.6±11.7)岁;直肠癌原发病灶手术方式中Miles 手术22 例(29.3%),Dixon 手术51 例(68.0%),Hartmann 手术2 例(2.7%);术后病理TNM 分 期,pT2患 者7 例(9.3%),pT3患 者2 例(2.7%),pT4患者57例(76.0%),无明确T分期患者9 例(12.0%);术后病理无区域淋巴结转移31 例(41.3%),有区域淋巴结转移44 例(58.7%);直肠癌分化程度:高分化4 例(5.3%),中分化52 例(69.3%),低分化5 例(6.7%),分化程度不明14 例(18.7%);直肠癌根治术前行新辅助放化疗9 例(12.0%),未行新辅助放化疗66 例(88.0%);患者术后仅行辅助放疗1例(1.3%),术后仅辅助化疗39例(52.0%),术后辅助放化疗23例(30.7%),12例(16.0%)未行术后辅助治疗。
2.2 肺转移病灶的特征
75 例患者中,11 例(14.7%)为同时性肺转移,64 例(85.3%)为直肠癌根治术后异时性肺转移;61 例(81.3%) 有1 枚 肺 转 移 病 灶,9 例(12.0%)有2 枚肺转移病灶,5 例(6.7%)有3 枚及以上肺转移病灶;33 例(44.0%)肺转移灶位于左肺,33 例(44.0%)位于右肺,9 例(12.0%)位于双肺;27例(36.0%)转移灶位于上肺野(左肺上叶或右肺中上叶),39 例(52.0%)转移灶位于下肺野(左肺下叶或右肺下叶),9 例(12.0%)上、下肺野均有转移灶;52 例(69.3%)接受肺楔形切除术,4例(5.3%)接受肺段切除术,19例(25.3%)接受肺叶切除术。
2.3 不同临床病理特征患者异时性肺转移发生率比较
在64例发生异时性肺转移患者中选择58例临床资料完整的患者进行分析,1年内发生异时性肺转移的患者为10 例(17.2%),2 年内发生异时性肺转移的患者为30 例(51.7%),3 年内发生异时性肺转移的患者为42 例(72.4%),4 年内发生异时性肺转移的患者为50 例(86.2%),5 年内发生异时性肺转移的患者为54 例(93.1%)。结果显示,T3/4患者较T1/2患者在根治性手术后5年内异时性肺转移发生率更高(P<0.05),而在年龄、性别、手术方式、淋巴结转移状态、术前新辅助放化疗、术后辅助放疗、术后辅助化疗的亚组分析中患者异时性肺转移发生率的差异均无统计学意义(均P>0.05)。见表1。
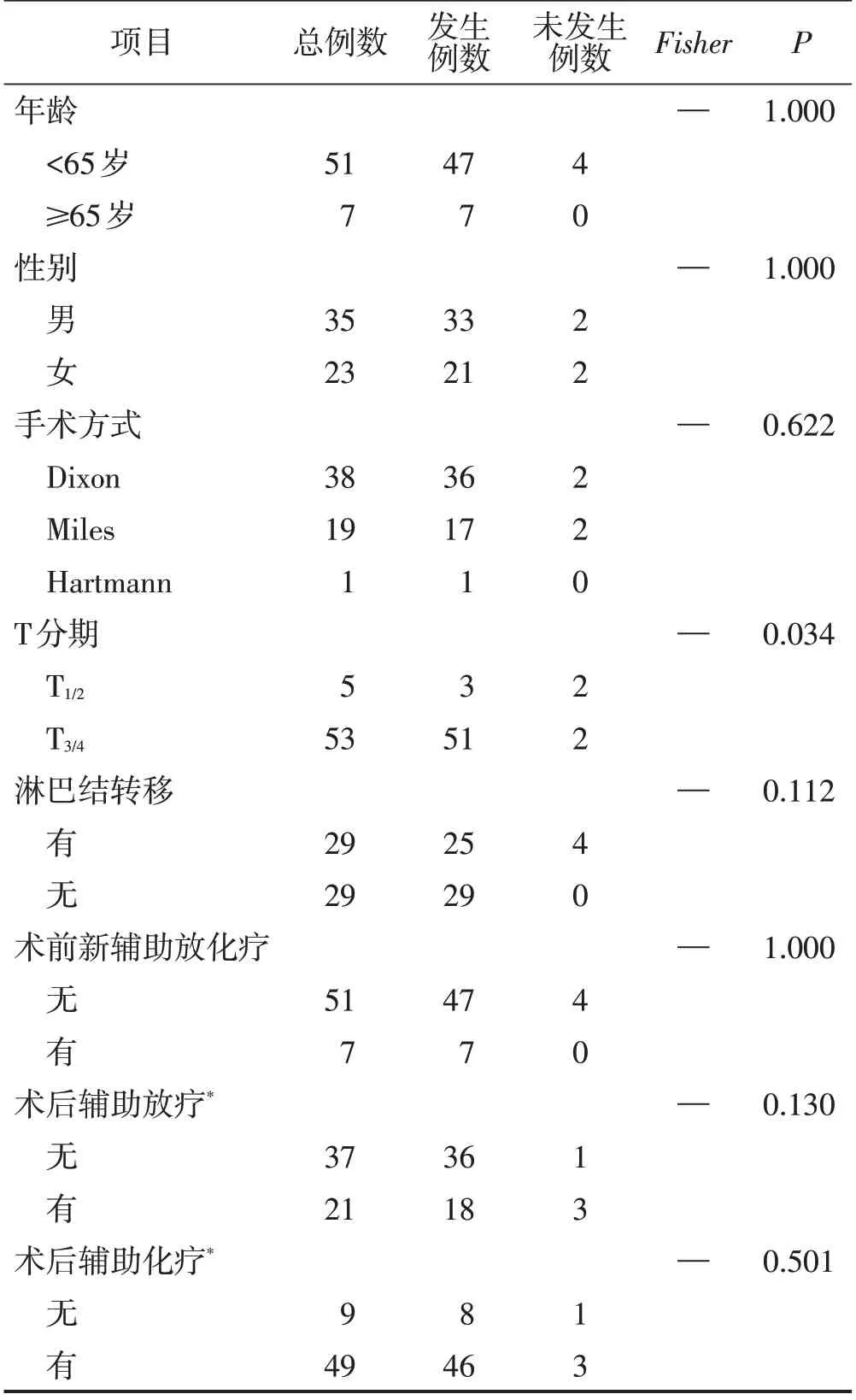
表1 不同临床病理特征患者术后5年内异时性肺转移发生率比较n
3 讨论
结直肠癌是常见的消化道恶性肿瘤,发病率仅次于胃癌和食管癌[5]。与结肠癌相比,直肠癌更容易出现肺部转移,主要原因在于中下段直肠癌的肿瘤细胞可以经由直肠中静脉和直肠下静脉汇入髂静脉,而后汇入下腔静脉,经心脏及肺动脉进入肺[6-7]。在本次研究纳入的75例患者中,初诊时即有11 例(14.7%) 患者存在同时性肺转移,61 例(81.3%)患者肺转移病灶为1 枚,这可能与纳入对象均为可手术切除肺转移患者有关。
针对肺转移部位≤2处、转移灶总数目≤5个的寡转移,2016 年欧洲肿瘤内科学会建议可行手术切除、体部立体定向放射治疗或射频消融术[8]。在临床实践中,因减瘤效果确切,且可获得病理诊断,对于可切除的直肠癌肺转移通常选择手术切除。手术策略既要保证肺转移瘤能够完整切除又要最大程度地保留具有功能的肺组织,同时也可以为再次切除肺转移灶做准备。手术的切除范围由转移灶的数目、大小、位置决定,可选的手术方式包括肺叶切除、肺段切除或肺楔形切除。胸腔镜下肺楔形切除手术时间短、创伤小、安全可靠,成为外科医师的首选。因此本研究中,75 例患者均采用胸腔镜辅助下手术,其中52 例(69.3%)患者接受肺楔形切除术,19 例(25.3%)患者接受肺叶切除术,仅4 例(5.3%)患者接受肺段切除术。有研究显示,对于直肠癌单纯肺转移的患者,根治性手术较非手术治疗可延长总生存时间[9],肺转移灶切除术后患者5 年总生存率为30%~68%[3,10-11]。
已有研究结果显示,影响直肠癌患者出现肺转移的因素较多,包括:原发灶浸润深度、淋巴结转移数目、术前癌胚抗原(CEA)水平升高[12-14]。Rahbari 等[15]分析了1 027 例患者发现,T4期及淋巴结转移的患者更容易在术后短期内出现复发,且T分期越晚,浸润深度越深,更容易出现血行转移,即术后早期出现肺转移病灶。在本研究中处于不同肿瘤T分期的直肠癌患者在术后5年内异时性肺转移发生率的差异有统计学意义,T分期越晚,患者在5年内发生异时性肺转移的比例越大,也从另一个角度说明T分期越晚的患者风险更大。
另有研究提示,种族、性别亦是影响结直肠癌肺转移发生的危险因素,相较其他种族,在美国的白种人和黑种人有较低的肺转移发生率,而女性患者的肺转移风险显著高于男性患者[16]。本研究中不同性别患者异时性肺转移发生率的差异并无统计学意义,这可能与研究样本量较小有关。
直肠癌肺转移过程极为复杂,其中涉及到众多机制和影响因素。本研究样本量较小,且仅纳入可手术切除的直肠癌肺转移患者,未对分化程度、分子分型、肿瘤标志物进行详细评价,仅对部分相关临床病理因素进行统计分析,有待后续扩大样本量并完善相关资料进一步分析。
综上所述,在临床实践中,胸腔镜辅助下肺楔形切除术为可切除的直肠癌肺转移最常用的手术方式,肿瘤T分期较晚的患者术后5年内异时性肺转移的发生率更高,对于该类患者应密切随访,如发现可切除异时性肺转移病灶应及时手术切除,对改善患者的生存状况仍有一定的作用。

