小切口掌腱膜切除术治疗掌腱膜挛缩症的疗效分析
周 笑,胡长青,连 勇,张红新,古雪建,何亚飞承德医学院,河北承德 067000;保定市第一中心医院,河北保定 07000
掌腱膜挛缩症是掌腱膜出现增殖后呈结节样或条索状改变,致使掌指关节及指间关节发生屈曲挛缩的疾病[1]。目前病因不明,病理改变为纵行纤维结缔组织增生。该病欧洲白种人发病率最高,黄种人少见,病变多侵犯手尺侧,并常累及环、小指(约占79.4%),其次为中指,而示、拇指发病较为少见。目前手术是治疗掌腱膜挛缩症的主要方法[2-7]。掌腱膜部分切除术与掌腱膜全部切除术应用较多[8-11]。但手术切口较大,术后早期并发症较多。我们尝试使用小切口掌腱膜切除术治疗掌腱膜挛缩症患者12例(15侧),现将治疗体会汇报如下。
资料与方法
1 资料 选取2011年7月- 2019年8月保定市第一中心医院门诊收治掌腱膜挛缩症患者12例,男8例,女4例;年龄17 ~ 72岁,中位年龄39岁。12例中双手同时受累3例,单手受累9例。除1例单指受累外(患者的病变仅累及环指),其余患者均为2 ~ 3指受累(无拇指及示指累及)。12例均否认有家族史,3例患有糖尿病。
2 掌腱膜挛缩症的Meyerding分期 0期,仅出现小结节,无手指屈曲挛缩;1期,屈曲挛缩仅限于1个手指;2期,屈曲挛缩超过1个手指,但挛缩手指屈曲角度的总和不超过60°;3期,挛缩手指屈曲角度超过60°;4期,5个手指均出现屈曲挛缩[12]。本组1期1侧,2期12侧,3期2侧。
3 手术方法 患者仰卧于手术台上,采取臂丛神经阻滞麻醉满意后,上臂气压止血带充气。于患手腕部掌侧正中纵行切口,长约1.5 cm,切开皮下组织,露出并分离环指掌腱膜,予以切除。于手掌中部掌中间横纹处横行切口,长约1.5 cm,切开皮下组织,暴露并分离掌腱膜。应用肌腱探子沿掌腱膜向远处钝性、保护神经血管束分离(肌腱探子紧贴掌侧拉开足够的空间)。将掌腱膜与周围组织完全分离后,首先在环指近侧横纹切口处切断挛缩的腱膜,再于掌近纹切口处抻出切断的掌腱膜(简化了手术避免了损伤)。沿手腕部切口应用肌腱探子沿掌腱膜向远处钝性分离,将掌腱膜与周围组织完全分离后,于手腕切口处抻出掌腱膜,予以切除。缝合手术切口,局部以大量辅料对手掌侧分离的皮肤进行加压包扎[13]。本组患者的皮肤挛缩均通过上述方法加以矫正。术后将切除组织送病理检查。
4 疗效评定 掌指关节和指间关节伸曲功能总主动活动度按中华医学会手外科学会上肢部分功能评定试用标准评定[14-16]。从关节活动度、肌力、感觉恢复、外形、后遗症、工作能力等方面将掌腱膜挛缩术后的评分标准分为优(80 ~ 100分)、良(60 ~ 79 分 )、差 (40 ~ 59 分 )、劣 (< 39 分 )。
结 果
1 疗效 本组患者手术切口均Ⅰ期愈合,无皮下血肿、皮缘坏死、切口感染等术后早期并发症发生。随访时间最短1个月,最长20个月,平均为12.5个月。手掌皮肤质地柔软,无指体麻木、感觉减退,患指关节及远、近指间关节主动屈曲充分,主动伸直受限0° ~ 10°。按中华医学会手外科学会上肢部分功能评定试用标准评定[14-16],优13侧,良2侧,优良率为100%。本组无复发,但不排除与随访时间较短有关。术后将切除的组织送病理检查,镜下均为纵行纤维结缔组织增生。
2 典型病例 56岁男性,5年前于右手第四掌骨头水平掌腱膜处发现小结节,后逐渐加重,皮下形成纵行挛缩带,皮肤出现褶皱和凹陷,环指屈曲畸形,不能伸直。既往糖尿病史10年。采用小切口掌腱膜切除术切除挛缩掌腱膜,术中右手环指即恢复伸直状态。12 d后拆除缝线,伤口愈合良好,无早期并发症,随访20个月未见复发。见图1。
讨 论
掌腱膜挛缩症是一种掌侧皮下组织的纤维增生性疾病,表现为结节和条索状,可导致继发性手指各关节进行性和不可逆性的屈曲挛缩。当近指间关节和掌指关节出现15° ~ 30°或更高的挛缩时,常存在功能障碍,需要进一步治疗,手术目的是在避免损害正常结构的情况下切除病变组织,解除屈曲挛缩。
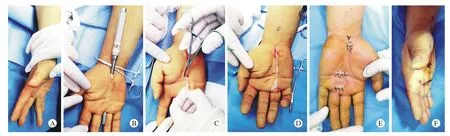
图 1 56岁男性左手环指掌腱膜挛缩症的小切口掌腱膜切除术治疗A:术前的情况; B:腕部掌侧正中纵行切口,利用肌腱探子和隐形小切口分离皮下病变掌腱膜; C、D:取出病变掌腱膜; E:术后切口缝合情况; F:术后2周切口情况及功能状态Fig. 1 A 56-year-old patient with Dupuytren's contracture in the left side treated by small incision operation A: Preoperative appearance; B: Longitudinal incision of volar wrist, and the longitudinal bundle of the diseased palmar aponeurosis is separated by tendon probe with small incision; C,D: The diseased palmar aponeurosis is resected; E: The appearance of small incisions;F: Recovery of incisions and hand function at 2 weeks after operation
目前掌腱膜部分及全部切除术为治疗掌腱膜挛缩症的主要方法,但在切除病变组织的同时较大的手术切口破坏了较多正常组织,从而导致了较多的早期并发症,如切口感染、皮下血肿、皮肤坏死等,严重影响了手术效果和功能康复。国内外学者报告其术后早期并发症的发生率仍达到8.2% ~ 46.0%,其中伤口感染的发生率为1.0% ~9.5%,皮下血肿的发生率为2.0% ~ 15.8%,皮肤坏死的发生率为2.4% ~ 24.6%[17]。笔者阅读文献及调查研究发现,以往的患者多由于基层医疗技术水平所限、疾病少见、病程进展缓慢、经济等一系列原因导致就诊不及时,往往病情十分严重、明显影响生活时才到医院就诊。就诊时病情严重的现实情况降低了患者术后的预期,对手术瘢痕带来的不便以及一些早期并发症心理耐受较强,从而造成掌腱膜部分和全部切除术成为了唯一的选择。
随着我国人民生活水平提高以及医疗水平的进步,掌腱膜挛缩症基本上都可以做到早期诊断和早期治疗。而一些女性患者、伴随慢性疾病患者(尤其是糖尿病)以及高龄患者希望可以做微创手术,缩短治疗周期并保证手部的美观性。采用小切口切除病变掌腱膜就可以满足这部分人群的需求,但由于其对术者的专业技术水平要求较高以及此术式不适用于全部患者,故文献中鲜有报道。此种方法隐形小切口,恢复时间快,伤口一期愈合率高,在保证恢复手部正常功能的同时减少瘢痕形成的机会,既保证了手部的美观,又减少了早期并发症。
传统的手术方法根据病变范围选择齿状或“L”形切口,于挛缩之掌腱膜浅层将掌侧皮肤掀起,剥离范围较大,以尽可能多地切除挛缩的掌腱膜。目前有学者证实在掌腱膜挛缩症中,仅有纵向的腱前束受累,横束多不受累[18]。这与我们在临床所见基本一致。而在我们的手术中只将手掌部皮肤与挛缩的掌腱膜纵束剥离即可,不必大范围剥离手掌皮肤。既保证了深部组织床的相对平整,又减少了对正常组织的损伤,避免皮下血肿的发生,减少了切口感染的可能,有利于掌侧皮肤的成活。
另外巨大的“L”形切口与过多的“Z”形切口,使掌面形成过多的瘢痕,影响术后解除挛缩的效果、手部的美观和掌面的触觉。我们手术中在患指纵轴分别与掌横纹和掌指间关节处做两个横行隐形切口,利用肌腱探子分段解除黏连,切断并取出病变组织。为了保证手术的安全性,我们始终使肌腱探子紧贴掌侧面并尽可能拉起一定安全距离进行操作。并且两个横行切口减少了单次肌腱探子在不可视情况下的操作距离。微小切口有利于术后尽早进行功能锻炼,一般于术后48 h即可开始进手指主动屈伸功能锻炼。本组有1例因未能很好配合锻炼,早期出现了一定程度的黏连,未达到预期效果,其余病例功能均恢复良好。
对本组12例患者15侧掌腱膜挛缩症术后跟踪随访,从手术操作情况、恢复时间长短以及术后手功能恢复情况来看,病变程度越轻,效果越好。随访1 ~ 20个月,暂未见复发及并发症的出现,优良率亦较高,达100%。
总之,我们根据遇到的实际情况,采用小切口掌腱膜切除术,利用隐形小切口与肌腱探子,在保证不损伤深部组织的前提下,将患指纵行病变结节切除,术后加压包扎伤口,及早功能锻炼。避免了过多过大的切口,缩短了治疗周期,切口感染、皮下血肿、皮肤坏死等早期并发症的发生率明显降低,切实解决了患者的诉求。而且根据随访结果,我们认为掌腱膜挛缩症患者在早期发病时采用小切口掌腱膜切除术,可取得更佳的疗效。本研究病例数较少,随访时间较短,手术适用性和复发率还需进一步验证。

