吡嗪酰胺引起过敏性皮炎1例
韩欣洁,孙军平,张明月,汪建新
解放军总医院第一医学中心 呼吸科,北京 100853
吡嗪酰胺(pyrazinamide,PZA)是一种通过渗入含结核分枝杆菌的巨噬细胞内转变为吡嗪酸而起到杀菌作用的抗结核药物,是目前全程督导短程化学治疗(directly observed treatment short-course)中推荐与异烟肼、利福平联合应用的不可缺少的重要药物[1]。其常见不良反应主要是高尿酸血症、关节痛、肝损害、食欲缺乏和恶心,而过敏性皮炎在国内目前报道相对少见。及早发现并意识到由吡嗪酰胺引起的过敏性皮炎,停用并更换其他一线抗结核药物,是保证这部分患者达到早期、规律、全程、联合、适量抗结核治疗原则的关键。本文报道解放军总医院第一医学中心收治的吡嗪酰胺引起过敏性皮炎1例,为临床治疗过程中药物不良反应的诊断和治疗提供新参考。
1 病例资料
患者男性,48岁,主因干咳13 d、加重伴呼吸困难3 d于2017年11月28日来解放军总医院第一医学中心就诊。2017年11月15日患者因着凉出现干咳,伴全身肌肉酸痛、畏寒、发热,体温最高38℃,无盗汗、咳痰等不适,自行服用头孢氨苄胶囊后体温降至正常,但干咳症状无缓解。2017年11月25日患者出现呼吸困难,尤以活动后为著,伴明显乏力、纳差,外院胸片提示左第2前肋以下呈均等性密度增高,上缘呈外高内低状,诊断为左侧大量胸腔积液。既往无高血压、糖尿病、心脏病病史,否认外伤史、输血史、过敏史。入院查体:体温36.8℃,脉搏68/min,呼吸21次/min,血压122/80 mmHg(1 mmHg=0.133 kPa)。全身皮肤黏膜正常。气管右偏,左侧胸廓塌陷,肋间隙增宽,呼吸运动、触觉语颤减弱,叩诊呈实音,听诊呼吸音消失;右肺呼吸音粗,未闻及胸膜摩擦音。腹部平软,无压痛和包块。实验室检查:血常规示白细胞计数5.01×109/L,中性粒细胞0.674,淋巴细胞0.156,单核细胞0.144,C反应蛋白7.28 mg/dl,血沉51 mm/h。血生化:丙氨酸氨基转移酶43.2 U/L,天冬氨酸氨基转移酶40.8 U/L,碱性磷酸酶63.8 U/L,γ-谷氨酰转移酶23.2 U/L,血清总蛋白64.2 g/L,白蛋白35.3 g/L,肌酐89.3µmol/L,乳酸脱氢酶209.7 U/L,降钙素原0.060 ng/ml。血气分析pH 7.47,氧分压81 mmHg,二氧化碳分压30 mmHg,标准碳酸氢根24.3 mmol/L。胸腔积液常规:黄色浑浊胸腔积液,比重1.031,蛋白定性阳性,细胞总数6 289,白细胞数1 289。胸腔积液生化:蛋白43.1 g/L,糖6.0 mmol/L,氯化物103.6 mmol/L,乳酸脱氢酶391.9 U/L,腺苷酸脱氢酶59.1 U/L。结核感染T细胞检测(TB-spot)阳性,结核免疫印记阳性,胸水涂片未找到抗酸杆菌。心电图正常。胸部CT提示左肺体积减小,左侧大量胸腔积液,纵隔右移。初步诊断考虑结核性胸膜炎可能性大,不排除肺炎旁积液。于2017年12月6日开始诊断性抗结核治疗,初始治疗为异烟肼0.3 g 1次/d、利福喷丁胶囊0.6 g 2次/周、吡嗪酰胺0.5 g 3次/d联合用药,用药48 h后患者诉后背部瘙痒。查体发现患者躯干部广泛红斑、丘疹,以后背为著(图1)。考虑为抗结核药物引起的过敏性皮炎,立即停用所有抗结核药物,并给予对症治疗后皮疹逐渐消退。待皮疹消退后,逐药间隔1周顺序加用异烟肼、利福喷丁、吡嗪酰胺(药物剂量同前),在使用吡嗪酰胺48 h内再次出现躯干部广泛红斑、丘疹,与前次特点相似。立即停用吡嗪酰胺,并给予抗过敏治疗,临床诊断为吡嗪酰胺导致过敏性皮炎。停用吡嗪酰胺并给予抗过敏治疗1周后,患者背部、四肢皮疹消退,可见片状色素沉着(图2),复查血常规及肝肾功能正常后出院。出院后规律应用抗结核药物至疗程结束。
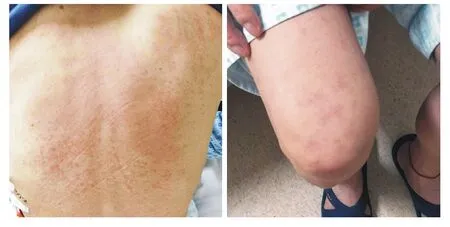
图 1 患者背部可见弥漫性红斑、丘疹,部分融合成片,四肢可见散在皮疹
2 讨论
吡嗪酰胺均为口服给药,服用剂量分为0.5 g 3次/d、0.75 g 2次/d、1.5 g 1次/d。吡嗪酰胺属于酰胺类抗结核药物,对处于酸性环境的细胞内非繁殖期结核菌有抑制和杀灭作用,目前是作为抗结核病初治、预防复发,以及用于其他抗结核药物治疗失败后复治的一线用药。不良反应主要为高尿酸血症、痛风、肝功能损害、肾功能不全、胃肠道反应、白细胞减少、过敏性皮炎和变态反应等[2]。
吡嗪酰胺引起的过敏性皮炎是典型的变态反应,包括由IgE介导的速发药物过敏反应,以及药物特异性CD4+和CD8+T细胞引起的延迟过敏反应[3]。通常出现在首次用药时,少数可在重复用药时出现。其主要致病机制是体内T淋巴细胞与进入体内的抗原物质初次接触后产生致敏细胞,当再次接触该抗原时,致敏细胞随即与抗原发生反应,释放相关淋巴细胞介质,产生变态反应。诱发过敏的原因大体可分为患者和药物两方面,患者的年龄、性别、易感性以及周围环境影响,药物本身的分子结构、降解产物、不同产品批次等均可能诱发不良反应。结核病患者在受结核杆菌感染后导致T淋巴细胞活化,产生特异性变态反应,自身处于高致敏状态。结核药物本身作为半抗原进入人体后与朗格罕细胞表面分子结合形成新抗原,随即被递呈给T细胞引起变态反应,可表现为全身各系统的过敏反应[4]。
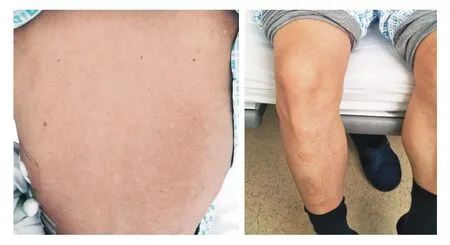
图 2 停用吡嗪酰胺并给予抗过敏治疗1周后,患者背部、四肢皮疹消退,可见片状色素沉着
结核药物引起的过敏反应往往临床表现突然,轻者可表现为皮肤潮红、瘙痒,严重者可有乏力、发热等全身表现。不同结核药物引起的皮疹特点不同,吡嗪酰胺过敏可引起多种形态的皮肤损伤,包括红斑、丘疹、荨麻疹、水疱、剥脱性皮炎等。抗结核治疗时往往多药联合,当发生过敏反应时,尽早判断引起过敏反应的可疑药物,更换其他一线抗结核药物,避免治疗延误和中断。目前临床上多采用逐药排除法,即停用全部抗结核药物,经抗过敏治疗皮疹全部消退后,根据病情需要逐步加用抗结核药物,加用药物间隔时间为1周,观察用药后有无皮疹,再次遇到过敏药物时一般不超过72 h即可出现皮疹。
当临床高度怀疑结核药物相关性过敏反应时,应立即停用所有抗结核药物,根据病情程度给予不同对症治疗:对于轻症皮损患者,可给予维生素C、钙剂、补液、抗组胺药等对症支持治疗。伴有肝肾功能损伤的患者,给予护肝护肾治疗的同时,可加用小剂量糖皮质激素。重症药物性皮炎如剥脱性皮炎,临床表现往往比较凶险,可合并多脏器衰竭,要密切关注患者生命体征及一般状况,加强护理,补充能量,维持水、酸碱和电解质平衡,尽早应用糖皮质激素,并注意预防感染等激素不良反应[5]。
在选用抗结核药物前应仔细询问患者的过敏史,避免交叉过敏反应,保证早期、规律、全程、联合、适量抗结核治疗,提高结核治愈率,减轻患者及家庭经济负担,获得良好的社会收益。

