肩胛上神经阻滞与肩峰下滑囊注射对于肩袖撕裂患者的短期疗效分析
解 波, 黎已莲,张秀平,徐 静,王福梅
1.四川省自贡市第三人民医院 麻醉科 (自贡 643020);2.四川省自贡市第三人民医院 手术室 (自贡 643020)
肩袖损伤临床上多有发生,并且是成年人群致残的重要原因,对于非巨大损伤患者非手术治疗仍是主要选择方式,而对于肩袖撕裂患者目前治疗主要有制动、封闭、理疗、康复治疗等[1]。神经阻滞治疗可快速缓解患者疼痛及早期功能恢复;目前相关研究均提示超声引导下进行肩关节局部注射、神经阻滞治疗效果良好。本次研究进一步对比分析肩峰下滑膜注射相比肩胛上神经阻滞两种不同方式疗效果差异,为临床上治疗提供一定依据。
1 资料与方法
1.1 临床资料
回顾分析2016年6月至2019年3月在四川省自贡市第三人民医院麻醉科检查、诊断为肩袖撕裂患者并行肩胛上神经阻滞与肩峰下滑囊注射两种非手术治疗患者。纳入标准:1)肩关节活动障碍,有前部三角区域疼痛患者;2)超声或MRI检查提示肩袖撕裂患者;3)近期未行相关治疗;排除标准:1)骨折、肿瘤;2)相关麻醉药物过敏史;3)处于孕期患者,有其他严重疾病不能进行治疗患者;4)临床资料不全患者。
1.2 方法
仪器:超声仪器为美国GEvivid E9 超声诊断系统,浅表超声探头,一次性穿刺针(德国贝朗,22G)。药物:1%罗哌卡因(英国阿斯利捷康),倍他米松注射液(上海先灵葆雅)。操作前沟通并签穿刺同意书。
试验组行肩胛上神经阻滞,操作过程:患者取坐位,双手自然下垂,充分暴露出患侧肩部,体表标记肩胛上切迹位置;肩关节常规消毒铺巾,由一位经验丰富的医师操作,保护套包裹浅表探头并涂抹耦合剂用超声再次对肩胛上切迹定位,血流成像探寻肩胛上动静脉并进一步确定肩胛上神经的走行及穿刺位置,超声引导下穿刺针尖到达该位置,回抽无血后注射1%罗哌卡因9 mL和倍他米松1 mL;并观察该间隙液性暗区变化。随后拔出穿刺针,消毒针眼处后,无菌敷料贴敷,嘱患者保护穿刺点局部,防止感染,24 h后揭开敷料。
对照组行肩峰下注射,操作过程:患者取坐位,上肢自然下垂,充分暴露出患侧肩部,并进行将关节消毒铺巾,由同一位经验丰富的医师操作,体表定位肩峰的位置,保护套包裹浅表探头并涂抹耦合剂用超声再次对肩峰定位,定位穿刺点,同时对该侧肩关节滑膜进行定位;超声引导下进行肩峰下滑囊穿刺;少量注射生理盐水观察滑囊内液性暗区情况,确定位置良好后注射1%罗哌卡因9 mL和倍他米松1 mL。随后拔出穿刺针,消毒针眼处后,无菌敷料贴敷,嘱患者保护穿刺点局部,以防止感染,24 h后揭开敷料。
两组患者治疗操作均有经验丰富的高年资麻醉医师完成,术后患者均允许使用非甾体类口服止痛药。
1.3 研究指标
一般情况:患者年龄、性别、体重指数(body mass index,BMI)、合并症、撕裂侧;根据疼痛、日常活动、主动活动范围、肌力四个方面记录评估并记录Constant-Murley肩关节功能评分(CM评分);所有患者均在封闭治疗后2、6、12周进行定期预约复诊,复诊由同一观察者进行评估,并记录所有患者主要指标、CM评分及次要指标、评估疼痛的视觉模拟评分(visual analogue score,VAS评分)。
1.4 统计学方法
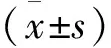
2 结果
2.1 两组患者基线资料比较
共获取76例患者,年龄(49.7±11.2)岁,排除资料不全及未定期复诊患者29例,有效患者47例,其中男30例(63.8%)。25例(53.2%)接受了肩胛上神经阻滞,22人接受了肩峰下滑囊注射(46.8%)。两组在年龄、性别、体重指数(BMI)、合并症、撕裂侧方面比较,差异无统计学意义(P>0.05),其基线资料具有可比性。干预前两组间的CM评分比较,差异无统计学意义(P>0.05)(表1)。
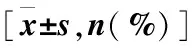
表1 两组患者基线资料比较
注:*校正2检验
2.2 两组患者治疗后VAS、CM评分比较
两组在治疗后2、6、12周VAS评分相比较,差异无统计学意义(P>0.05);重复测量方差分析:分组对于VAS评分无影响(P>0.05),时间因素对于患者VAS有影响(P<0.05),时间因素与分组因素之间无交互作用(P>0.05);在治疗后6、12周,两组CM评分相比较,差异有统计学意义(P<0.05);重复测量方差分析:分组对于CM评分有影响(P<0.05),时间因素对于患者CM无影响(P>0.05),时间因素与分组因素之间有交互作用(P<0.05)(表2~3)。
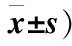
表2 两组患者治疗后VAS评分比较(分,
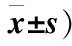
表3 两组患者治疗后CM评分比较(分,
3 讨论
3.1 肩袖撕裂与治疗
肩袖撕裂后治疗往往根据患者损伤程度及治疗意愿等方面进行选择;肩关节镜技术发展对于其治疗取得一定疗效,目前相关研究[2]证实,关节镜下肩关节手术与传统开放手术有效性无明显统计学差异,并存在相当比例的手术失败患者,且术后也有许多患者再次出现肩袖撕裂,因而保守治疗仍是肩袖撕裂的重要治疗方案。超声与MRI在诊断肩袖损伤诊断上效能比较,差异无统计学意义(P>0.05),灵敏性及特异性均在90%以上[3],随着技术发展,保守治疗尤其是局部麻醉在肩关节损伤、慢性炎症等方面取得了很好疗效[4-5]。
3.2 两种保守方式应用
肩峰下滑囊是一个大型的滑膜,就像帽子一样覆盖了整个肩袖,当肩关节外展时可以减少局部摩擦,促进冈上肌的肌腱在肩峰下的运动。Kim等[5]研究发现肩袖损伤后,滑囊会出现炎症反应,引起疼痛及活动障碍。既往研究[6-8]均直接滑膜内注射类固醇药物及麻醉药物对抗炎症反应以缓解肩部疼痛,增加肩关节活动度,促进恢复。肩峰下注射用于临床并取得不错疗效,同时对其支持证据却存在争议[9-10];肩胛上神经在肩部的运动和感觉神经支配中起重要作用。肩胛上神经是臂丛的一个分支,它接收来自C5、C6和部分变异的C4神经根[11],并主要支配冈上肌和冈下肌。同时,为支配70%的肩关节感觉[12]。超声引导下封闭治疗效果优于传统封闭治疗,进一步研究[13]对比分析得出结论超声引导下滑囊内注射治疗效果甚至优于传统解剖标志下滑囊局部麻醉联合口服药物、康复理疗效果。
3.3 两种封闭方式差异
传统封闭治疗与超声引导下的封闭治疗研究较多,而对于超声引导下肩峰下滑膜注射与超声引导下肩胛上神经阻滞效果直接对比研究较少。本研究选择和CM评分作为主要研究指标,因其可靠性良好,并在已发表的肩峰下注射治疗研究中得到广泛应用[14-15],作为重要评价指标,同时加入VAS评分,对于疼痛观察更为标准。研究结果显示两种封闭方式治疗后2、6、12周患者疼痛均得到明显缓解,且两种方式效果相当;两组患者CM评分比较,差异有统计学意义(P<0.05),试验组CM评分较高。而两组在CM评分中的疼痛一项也无明显差异,多数试验组患者在主动活动范围、肌力方面试验组恢复更好。分析原因考虑肩胛上神经阻滞后活动时疼痛反射受到抑制并改善周围血供,对于治疗后康复锻炼更为有利,可更快清除局部致痛物质,松解肩关节粘连[16];而肩峰下滑囊内注射虽然确实能达到相似的止疼效果,可能对于疼痛反射抑制效果存在一定差异。
综上所述,超声引导下肩胛上神经阻滞后肩关节功能恢复效果较肩峰下注射更好,能明显改善患者主动活动范围、肌力,同时对于止痛作用上效果不低于肩峰下注射,其远期疗效差异有待进一步研究。
本研究不足之处:术后随访时间较短,未进行长期效果对比分析;样本量较小,结论有待大量本随机研究以进一步验证。

