无痛支气管镜与常规支气管镜在呼吸疾病中的应用探讨
黄江民,王 倩
(湖北省武汉市长江航运总医院呼吸科,湖北 武汉 430000)
对于复杂性或疑难性呼吸系统疾病,临床多采取支气管镜技术检查,应用较为广泛。但支气管镜检查过程中,为降低侵入性操作对患者呼吸系统刺激,临床尝试联合利多卡因进行局麻,效果不佳,加上检查时患者处于清醒状态,应激反应较高,极易诱发不良反应[1]。临床常规支气管镜检查时,患者痛苦大,耐受性不佳,术中取材质量降低。结合相关文献分析,单纯利用利多卡因局麻,进行相关手术操作时,患者循环系统及呼吸系统稳定性较差[2]。随着我国麻醉新技术不断成熟,新型麻醉剂逐渐应用于临床,具有安全、高效、副作用低等优点,可保障患者在全麻、无痛状态中完成检查。本文对比常规支气管镜检查,分析无痛支气管镜应用价值,以60例呼吸系统疾病患者为研究样本,报告如下。
1 资料与方法
1.1 一般资料
选取2018年1月~2020年1月60例呼吸系统疾病进行相关研究,随机分组。观察组,男16例、女14例,平均年龄(60.48±6.17)岁,30例样本中14例肺部感染、9例肺不张、7例不明病因咳嗽;对照组,男17例、1女3例,平均年龄(61.51±6.25)岁,30例样本中12例肺部感染、10例肺不张、8例不明病因咳嗽。经伦理委员会批准。60例患者相关数据对比,差异无统计学意义(P>0.05)。
1.2 治疗方法
呼吸疾病患者术前6~8 h禁食禁水,指导患者开展血常规、心电图及影像学检查,评估心肺功能,同时准备阿托品以备不时之需,检查过程中记录各项生命体征波动。指导患者仰卧位,随后取下患者义齿连接监护仪。观察组创建静脉通路,随后给予麻醉诱导,准备适当剂量丙泊酚、芬太尼等药物依次静注,支气管镜经鼻腔进入,随后开展检查;对照组准备适当剂量利多卡因,采取雾化吸入方式于术前30 min给药,支气管镜经鼻腔进入,对于进入困难者,可准备牙垫经口进入。
1.3 观察指标
记录2组呼吸疾病患者支气管镜至声门时间、生命体征变化及不良反应情况。
1.4 统计学方法
呼吸疾病患者所有数据均经SPSS 33.0计算,计数与计量指标记录模式为%与±s,文中A、B两组统计差异经x2或t验证。P<0.05,具备对比差异。
2 结 果
2.1 支气管镜检查开始操作至进入声门时间分析
选取无痛支气管镜检查,A组呼吸疾病患者开始操作至传入声门时间为(23.74±5.78)s;B组呼吸疾病患者开始操作至传入声门时间为(56.48±6.84)s,差异对比,t值为20.0248,差异有统计学意义(P<0.05)。
2.2 分析A、B检查前、检查中生命体征差异
检查中组间生命体征差异对比,差异有统计学意义(P<0.05);检查前组间生命体征差异对比,差异无统计学意义(P>0.05)。如表1。
表1 检查前与检查中生命体征差异表(±s)
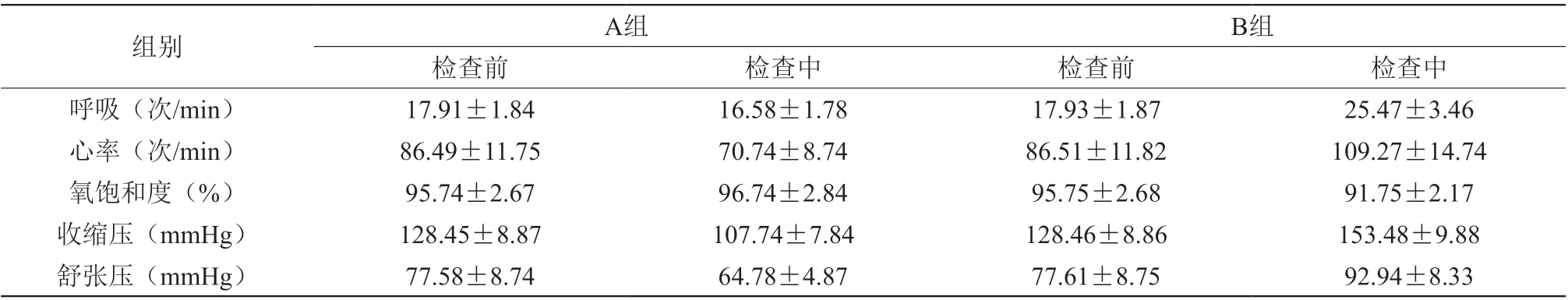
表1 检查前与检查中生命体征差异表(±s)
组别A组B组检查前检查中检查前检查中呼吸(次/min)17.91±1.8416.58±1.7817.93±1.8725.47±3.46心率(次/min)86.49±11.7570.74±8.7486.51±11.82109.27±14.74氧饱和度(%)95.74±2.6796.74±2.8495.75±2.6891.75±2.17收缩压(mmHg)128.45±8.87107.74±7.84128.46±8.86153.48±9.88舒张压(mmHg)77.58±8.7464.78±4.8777.61±8.7592.94±8.33
2.3 呼吸疾病患者组间不良反应对比
无痛支气管镜检查,A组不良反应发生率6.67%低于B组30.00%,差异有统计学意义(P<0.05)。如表2。
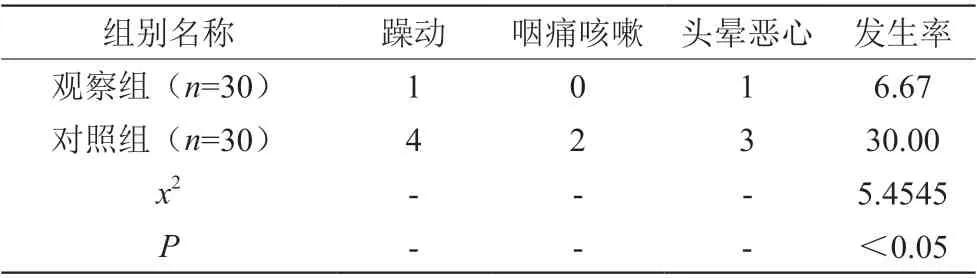
表2 组间不良反应发生率对比表(n,%)
3 讨 论
支气管镜检查技术在呼吸疾病患者中具有重要应用价值,可帮助医生确定局部情况,已广泛应用于呼吸内科。但支气管镜检查属于侵入性诊断,检查过程中受机械影响,可刺激气道引发不良反应[3]。常规支气管镜检查开始前,给予利多卡因干预,可麻醉局部鼻咽粘膜,但此类药物仅可作用于表面,无法抑制咽喉深部、气管等部位反射,因此检查过程中可引发憋气、咳嗽等症状,部分患者无法耐受而终止检查,延误病情诊治,甚至诱发心脑血管病变,进一步加重疾病进展。
近年来,随着麻醉技术不断成熟,无痛支气管镜逐渐应用于临床。由于常规局麻仅作用于浅表,进行插入气管镜操作时,受机械摩擦、管腔狭窄等因素影响,可引发剧烈咳嗽,影响检查进展,反应严重患者可出现缺氧窒息、气管痉挛,甚至心脏骤停等严重后果。加上患者处于清醒状态,进行检查操作时精神高度紧张,且检查后恐惧感持续时间长,不利于术后恢复。目前呼吸科开展支气管镜检查时多联合复合麻醉,以提升患者舒适性,但由于术中受麻醉药物不良反应影响,医生无法顺利进行支气管镜检查,因此需给予辅助通气干预,保障检查顺利进行[4]。开展无痛支气管镜检查,可有效降低静脉麻醉引发呼吸抑制风险,进而减少循环障碍或低氧血症发生,本文选取丙泊酚、芬太尼等药物复合麻醉,效果良好。丙泊酚多用于短小手术,术后患者意识恢复时间短,对胃肠道刺激小,适用于全身麻醉诱导或维持中,安全可行[5]。呼吸疾病患者手术时,受患者年龄、实际病情及麻醉药剂量等因素影响,患者低血压风险较高,结合表1数据分析,A组患者血压、呼吸及心率指标均低于术前,但降低幅度低于B组,差异有统计学意义(P<0.05),因此支气管镜检查过程中需注意麻醉药物丙泊酚给药速度,麻醉诱导时间控制在每10 s20~40mg,麻醉维持时间控制在每kg体重每h4~6mg,且本次研究过程中,未出现严重低血压样本。而芬太尼属于强效镇痛药,与吗啡镇痛作用相似,镇痛后不良反应风险低,起效时间短,可保障检查过程中心肌供氧。结合另两组数据分析,A组开始操作至进入声门时间与不良反应等指标均优于B组,提示无痛支气管镜检查效果更佳。
综上所述,呼吸疾病患者选取无痛支气管镜检查,可提升患者检查耐受性,降低不良反应风险,高效可行。

