经阴道彩色多普勒超声对子宫切口妊娠患者诊断准确率的影响
赵盈,张丹
(长垣县人民医院 彩超室,河南 新乡 453400)
子宫切口妊娠(cesarean scar pregnancy,CSP)为临床常见异位妊娠类型,易引发大出血、子宫破裂,甚至导致死亡[1]。目前,临床已高度重视CSP诊断、治疗,及早采取有效治疗措施是降低CSP危害重要手段,因此,早期检查、确诊对CSP患者十分必要。腹部彩色多普勒超声检查为临床早期诊断CSP常规手段,可全面观察子宫切口瘢痕位置及妊娠着床情况,但易受较厚腹壁层影响,致信号清晰度较差,影响超声结果判断,导致漏误诊[2]。本研究旨在探讨经阴道彩色多普勒超声对子宫切口妊娠患者诊断准确率的影响。
1 资料与方法
1.1 一般资料 选取2017年7月至2019年7月长垣县人民医院收治的78例疑似CSP的患者作为研究对象,所选患者均行经腹超声、经阴道超声检查,年龄22~38岁,平均(30.12±3.06)岁;体质量48~75 kg,平均(61.46±6.01)kg;产次1~3次,平均(1.54±0.23)次;距上次剖宫产时间1~7 a,平均(4.12±1.23)a。本研究经医院医学伦理委员会批准通过。
1.2 选取标准
1.2.1 纳入标准 (1)尿液、血清中人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)检查阳性;(2)既往子宫下段剖宫产史。
1.2.2 排除标准 (1)临床资料缺失;(2)精神障碍性疾病者;(3)脏器功能严重不全者。
1.3 超声检查方法
1.3.1 经腹超声检查 嘱患者检查前适度充盈膀胱(100~200 mL),排空直肠,协助患者平卧于检查床,采用彩色多普勒超声诊断仪(美国GE Voluson E8型),探头频率设置为3.5~5.0 MHz,于患者下腹部涂抹耦合剂,将容积探头放置于下腹部,适度加压探头,进行正中矢状切面检查,探明子宫内情况,包括子宫大小、形态、盆腔、附件及内膜厚度,并于子宫下段剖宫产切口处,观察其切口瘢痕大小、形态、有无妊娠囊以及回声特征。
1.3.2 经阴道超声检查 嘱患者检查前排空膀胱,协助患者平卧于检查床,取仰卧截石位,充分暴露会阴,选用美国GE Voluson E8型彩色多普勒超声诊断仪,探头频率设置为5.0~7.5 MHz,消毒超声检查探头,并于探头涂抹耦合剂,外套避孕套,于患者会阴部放置探头,探头经阴道置后穹窿部,采取多方位、多角度扫描,以探明孕囊具体详细位置、大小、形态、胎心搏动及血供情况,观察膀胱与孕囊间是否存在肌壁回声,掌握孕囊与宫腔、宫颈管及手术切口位置。
1.4 观察指标 (1)经阴道超声、经腹超声与病理检查结果。检查结果由3位以上具有丰富影像学经验医生采用双盲法评估图像,意见不一致时汇报上级医生,以保证诊断结果的准确性。(2)比较阴道超声与腹部超声诊断准确率。
1.5 统计学分析 采用SPSS 22.0统计软件进行数据处理分析。诊断准确率以频数和率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 腹部超声、阴道超声与病理检查结果 病理检查结果显示,78例疑似CSP患者中,51例确诊为CSP患者;经阴道超声检出48例,其中误诊2例,漏诊5例;经腹超声检出44例,其中误诊6例,漏诊13例。见表1。
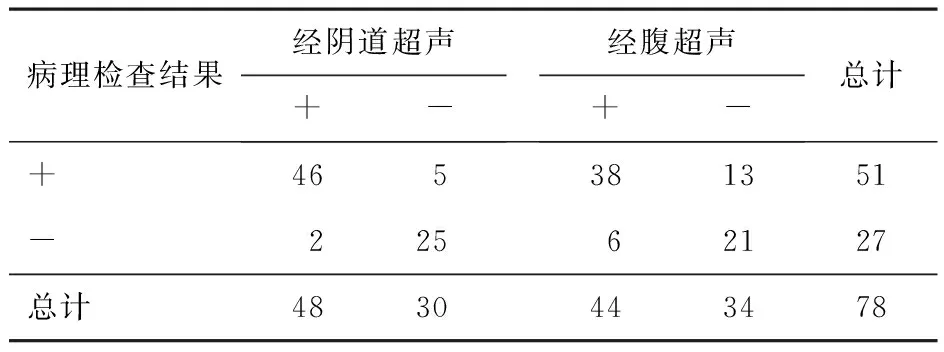
表1 经腹超声、经阴道超声与病理检查结果(n)
2.2 诊断准确率 经阴道超声检查CSP患者诊断准确率、灵敏度高于经腹超声检查,差异有统计学意义(均P<0.05);经阴道超声检查CSP患者特异度与经腹超声相比,差异无统计学意义(P>0.05)。见表2。

表2 两种检查项目诊断准确率比较(n,%)
注:a采用Fisher确切概率法。
3 讨论
目前,CSP占所有异位妊娠的0.15%左右,其发病机制尚未完全明确,虽发生率较低,但危险性较高,临床需及时诊断并制定科学合理治疗方案,以减少、预防不良事件发生[3-4]。随着影像学技术不断发展,超声影像分辨率逐渐提高,CSP检出率也随着增加,彩色多普勒超声检查分为阴道检查、腹部检查两种形式,具有重复性高、无创、经济等优势,患者接受度较高。腹部超声检查患者舒适度高,操作便捷,但其诊断准确率受外界环境、患者体型及操作过程中患者肠内气体流动等因素干扰,诊断准确性欠佳。本研究结果显示,经阴道超声检查CSP患者诊断准确率、灵敏度高于经腹超声检查,提示彩色多普勒超声诊断仪经阴道途径检查对CSP患者诊断准确率、灵敏度较高,可为临床治疗提供参考。与腹部超声检查相比,阴道超声检查可直接观察孕囊位置、血流信号及孕囊与子宫切口关系,客观清晰显示宫腔等部位的形态回声改变,根据子宫前壁肌层不均匀回声、血流信号异常丰富等可提高CSP检出准确率[5]。
综上所述,经阴道彩色多普勒超声对CSP患者诊断准确率高,可为临床实施科学合理治疗方案提供有效参考依据,避免盲目刮宫、人工流产引起大出血等并发症,确保患者安全。

