不同剂量氯胺酮静脉麻醉对乳腺区段切除术后早期认知功能的影响
李向前,邴艳春,杨婉容,王鸿旻,马静
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是患者在麻醉手术后出现与围术期因素有关的轻度脑功能紊乱的一组临床综合征,包括空间定向力、学习记忆力减退,认知能力异常、焦虑、意志和人格的改变及精神系统紊乱等。乳腺纤维瘤增生是中青年女性患者的常见病,多发病,乳腺区段切除术是乳腺良性肿瘤或术前不能确诊为良恶性患者常用的治疗手段,是推荐的日间手术(day surgery)病种和手术方式,因手术时间短,术后恢复快,麻醉方式多采取不用肌松药的全凭静脉麻醉。而氯胺酮是临床常用的一种静脉麻醉药,是唯一能产生分离麻醉效果的全麻药,因其镇痛效果好,能兴奋交感神经系统以及对呼吸抑制轻微的特点,被广泛应用于临床麻醉。氯胺酮被证实是中枢神经系统非特异性N-甲基-D-天冬氨酸(N-methyl-D-aspartic acid,NMDA)受体的非竞争性拮抗剂,而NMDA受体是参与学习、记忆形成和维持的关键受体,实验证实氯胺酮麻醉可引起动物不同程度的认知功能障碍[1],且对认知功能的影响可能与氯胺酮的注射剂量和持续作用时间有关[2]。既往报道多是研究氯胺酮麻醉手术结束24 h之后的认知功能评价,对24 h之内的认知功能障碍报道较少。本研究旨在观察不同剂量氯胺酮辅助全凭静脉麻醉对乳腺区段切除术后早期认知功能的影响,探讨氯胺酮与术后早期认知功能变化、术后疼痛及术中麻醉满意程度之间的量效关系。
1 对象与方法
1.1 研究对象 本研究经我院医学伦理委员会批准,所有患者及家属均已知情并签署同意书。选择我院2016年6月—2018年9月美国麻醉医师协会(ASA)麻醉分级Ⅰ~Ⅱ级,年龄18~50岁,患乳腺良性纤维瘤的中青年女性,初中以上文化程度(受教育>9年)患者120例,择期在单纯全凭静脉麻醉下行乳腺区段切除术。术前排除严重听觉、视觉障碍者;严重高血压患者;颅内占位或颅内高压;青光眼、甲亢患者;患有神经精神系统疾病或服用影响精神系统功能的药物如镇静、催眠、抗焦虑或抗抑郁药等患者;长期酗酒者;术中冰冻报告为恶性改行乳腺癌根治术者。手术时间均能在1 h之内完成,术前用2种方法进行认知功能评分,简易智能精神状态检查(mini mental state examination,MMSE)量表评分≥24分;蒙特利尔认知评估(Montreal cognitive assessment,MoCA)量表评分≥26分。采用随机数字表将患者分成4组(n=30):不使用氯胺酮的对照组(A组)和氯胺酮剂量分别为0.5 mg/kg(B组)、1.0 mg/kg(C组)、1.5 mg/kg(D组)的观察组。
1.2 方法 所有患者均实施全凭静脉麻醉,术前静脉注射戊乙奎醚0.5 mg,入室后常规开放外周静脉,监测心率(HR)、脉搏血氧饱和度(SpO2)、心电图(ECG)、无创血压(NBP)。麻醉诱导:面罩吸氧,静脉注射咪达唑仑0.02~0.04 mg/kg、丙泊酚1.0~1.5 mg/kg、舒芬太尼0.3~0.5 µg/kg。B、C、D组分别给予氯胺酮剂量0.5、1.0、1.5 mg/kg静脉注射。A组不用氯胺酮,其余麻醉用药相同,所有组别均不用肌松药,诱导毕置入喉罩维持自主呼吸通气,如出现呼吸暂停可人工通气保持SpO2在0.98以上。麻醉维持丙泊酚4~8 mg/(kg·h),瑞芬太尼5~10µg/(kg·h)。
1.3 观测指标 观察并记录4组患者麻醉诱导前(t0)、置入喉罩后(t1)、手术开始切皮后1 min(t2)及切皮后25 min(t3)时患者的平均动脉压(MAP)和HR;随访记录术后2 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)疼痛视觉模拟评分(VAS)。分别采用MMSE和MoCA评估术前1 d(T0)、及术后2 h(T1)、6 h(T2)、12 h(T3)和24 h(T4)的认知功能状态,MMSE和MoCA量表最高分均为30分,根据受教育水平,认为初中以上文化程度(受教育时间>9年)MMSE评分≥24分、MoCA≥26分为正常水平,根据术后与术前MMSE、MoCA分值变化统计认知功能障碍(POCD)发生变化情况。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析。符合正态分布的计量资料采用均数±标准差(x±s)表示,多组间均数比较采用单因素方差分析,MAP、HR、MMSE和MoCA的数据比较采用重复测量设计的方差分析,组间多重比较采用LSD-t检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 4组患者年龄、体质量、手术时间及麻醉时间比较差异无统计学意义(P>0.05),见表1。
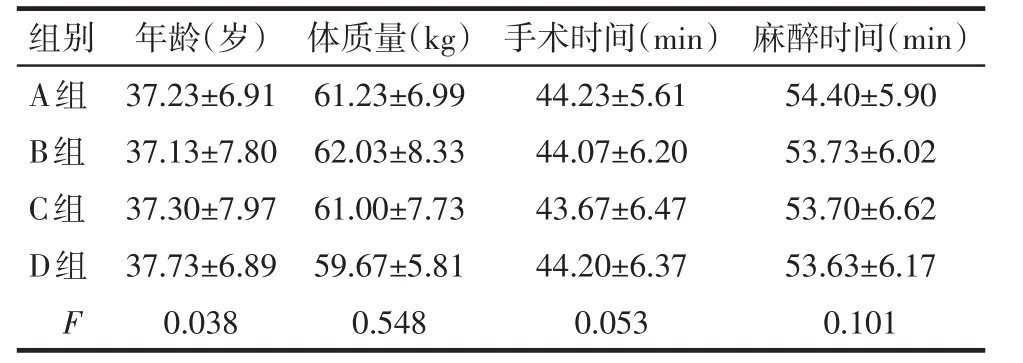
Tab.1 Comparison of general data between four groups of patients表1 4组患者一般资料对比 (n=30,x±s)
2.2 术中MAP、HR变化比较 t0时各组间MAP、HR比较差别无统计学意义(P>0.05);t1时A组MAP低于B、C、D组,而t2时高于B、C、D组,t1、t2、t3时A组HR高于B、C、D组,差异有统计学意义(P<0.05)。组内比较MAP、HR,A组在各相邻时间点差异均有统计学意义(P<0.05),B组各相邻时间点MAP、HR比较差异无统计学意义(P>0.05)。C、D组在t1、t2时间点MAP、HR高于t0时,差异有统计学意义(P<0.05)。t3时C组MAP与其他时间点相比差异无统计学意义(P>0.05),而D组MAP t3与t1、HR t3与t0时比较差异有统计学意义(P<0.05),见表2、3。
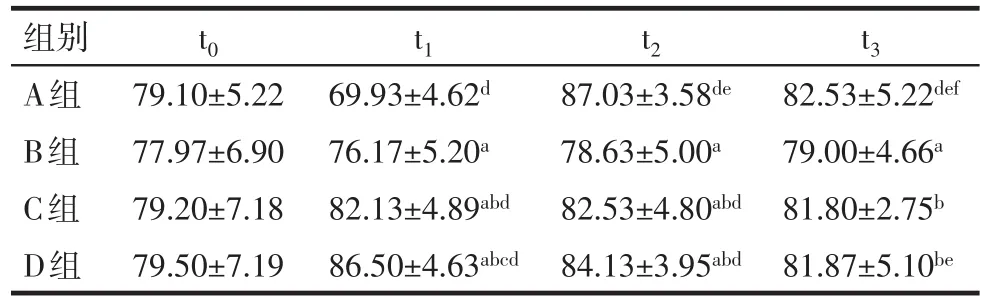
Tab.2 Comparison of MAP at each time point between four groups of patients表2 4组患者各时间点MAP对比 (n=30,mmHg,x±s)

Tab.3 Comparison of HR at each time point between four groups of patients表3 4组患者各时间点HR对比 (n=30,次/min,x±s)
2.3 术后疼痛评分比较 术后T1、T2、T3时A组VAS评分均高于B、C、D组,差异有统计学意义(P<0.05),但T4时4组VAS评分比较差异无统计学意义(P>0.05)。B、C、D组间各时点比较差异均无统计学意义(P>0.05),见表4。
2.4 术后认知功能变化情况 (1)组别因素:组间MMSE和MoCA评分差异有统计学意义。T0和T4时4组MMSE、MoCA评分比较差异均无统计学意义(P>0.05);T1时4组MMSE、MoCA评分D组<C组<B组<A组(均P<0.05)。T2时MMSE评分比较D组/C组<B组<A组;T3时MMSE评分比较A组高于其余3组,MOCA评分比较A组高于C、D组(P<0.05)。(2)时间因素:时间因素有统计学意义。不同组别各时间点两两比较,4组T1、T2、T3时间点MMSE、MoCA评分均低于T0,T4除A组MMSE评分高于T1、T2外,其余各组T4时间点MMSE、MoCA评分均高于T1、T2、T3(均P<0.05)。(3)组别时间交互因素:组别与时间交互作用有统计学意义,即4组患者MMSE、MoCA在5个时间点测量值变化幅度差异有统计学意义,在T0~T1时间点下降幅度为D组>C组>B组>A组,见表5、6。
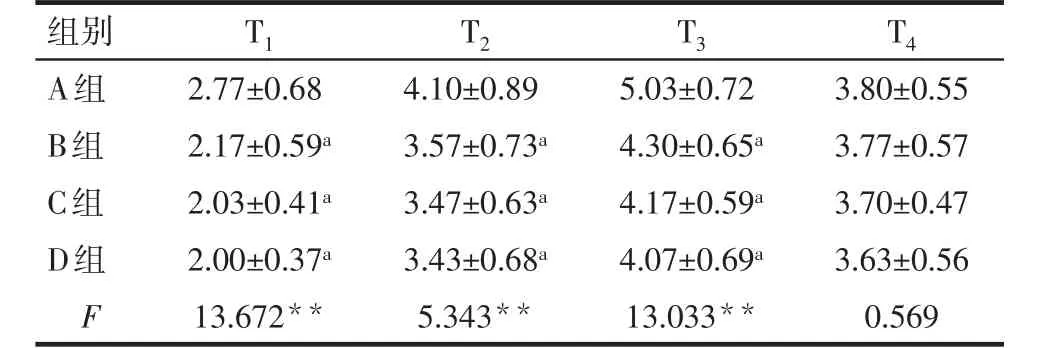
Tab.4 Comparison of VAS scores in each time point between four groups of patients表4 4组患者各时段VAS评分比较 (n=30,分,x±s)
3 讨论
认知功能是脑的高级功能,与传递神经递质及突触的可塑性有关[3]。氯胺酮作为临床常用的一种全身麻醉药,是兴奋性氨基酸型NMDA受体的非竞争性拮抗剂。在细胞信息传递过程中,NMDA受体通道在认知的形成和发展中起着关键作用[4]。与NMDA受体偶联的Ca2+通道是Ca2+进人细胞内的主要途径之一,而依赖Ca2+的长时程增强(long-term potentiation,LTP)和 长 时 程 抑 制(long-term depression,LTD)是突触可塑性的两种不同表达方式,是学习记忆活动神经细胞学水平的生物学基础,LTP被认为是信息记忆和贮存形成的生理机制,与记忆的形成和维持密切相关[5]。氯胺酮通过NMDA受体通道阻断各种刺激后产生LTP效应,也可以通过烟碱受体、γ-氨基丁酸(GABA)和GABA受体、钠通道等多种形式干扰LTP的形成和维持,从而影响认知功能[6]。研究也发现,NMDA受体是海马参与学习记忆功能的一个重要受体,而海马在学习和记忆方面发挥重要作用[7]。氯胺酮对海马神经元的电压门控钠通道产生抑制作用,也可通过抑制海马pcreb和c-fos蛋白的表达,暂时性影响记忆巩固能力[8]。
本研究结果显示,所有接受全凭静脉麻醉的患者,术后2 h和6 h时的认知功能均较术前明显下降,其中接受氯胺酮麻醉的患者,认知功能下降程度高于不用氯胺酮组,术后2 h所用两种认知功能评分方法均出现不用氯胺酮组>0.5 mg/kg组>1.0 mg/kg组>1.5 mg/kg组,术后6 h时1.0、1.5 mg/kg氯胺酮剂量组仍低于不用氯胺酮和0.5 mg/kg剂量组,但在术后12 h认知功能的评分与术后6 h相比明显回升。术后24 h各组认知功能基本恢复到术前水平,且各组间比较差别无统计学意义,说明氯胺酮能降低患者术后早期认知功能且呈剂量依赖性,由于乳腺区段切除手术时间较短,氯胺酮均是常规一次性给药就能满足手术要求,不反复追加,故影响因素无多次刺激,术后12 h认知功能评分已逐渐回升,至24 h时与术前评分比较无差别。这与徐世霞等[9]研究发现的氯胺酮只是暂时对幼年大鼠的学习和认知功能有影响结果基本相一致。
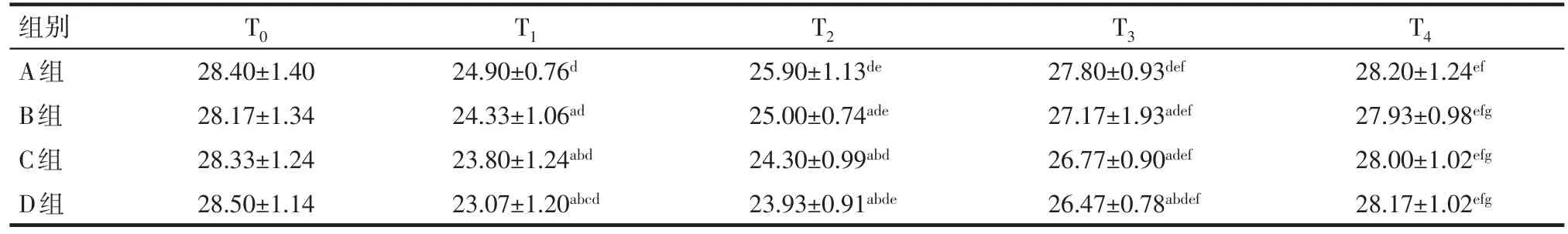
Tab.5 Comparison of MMSE scores in each time point between four groups of patients表5 4组患者MMSE评分比较 (n=30,分,x±s)
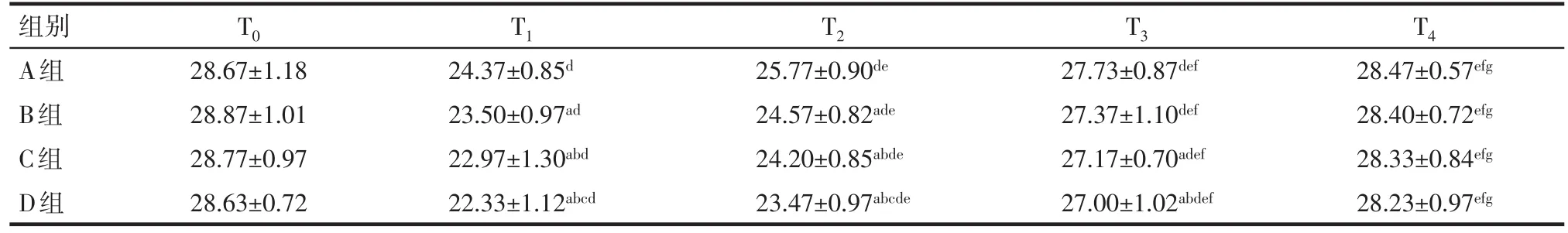
Tab.6 Comparison of MoCA scores in each time point between four groups of patients表6 4组患者MoCA评分比较 (n=30,分,x±s)
临床用于评价认知功能的方法很多,主要依靠神经心理学检查,实际操作中最常用的方法为中文版的MMSE和MoCA。MMSE以记忆力测试最为敏感,是目前最具影响的认知缺损筛选工具之一,而MoCA在快速筛查POCD患者方面具有较高的灵敏度和特异度,可同时弥补MMSE缺少的视空间与执行功能、抽象思维等评定条目,评估会更加全面准确,现已被国际上广泛应用,本研究即采用该两种方法进行认知功能的评价,结果表明两种方法均有很好的相关性和互补性。
氯胺酮用于静脉麻醉常用剂量为1~2 mg/kg,小剂量氯胺酮被定义为静脉注射小于1.0 mg/kg。研究表明小剂量的氯胺酮麻醉能产生良好的镇痛作用,又无呼吸抑制的危险,可兴奋循环系统,能更好地维持术中血流动力学稳定,并减少阿片类药物的用量和减轻其引起的恶心呕吐等不良反应[10],预防芬太尼所产生的药物耐受和瑞芬太尼术后引起的痛觉过敏,改善术后疼痛评分[11-12]。一项随机对照研究和Meta分析表明静脉注射小剂量的氯胺酮在0~8 h内可有效缓解疼痛,且能减轻全膝关节置换术后早期疼痛和吗啡累积消耗量,降低不良反应的发生率[13]。围手术期补充氯胺酮也可减少手术后24 h的阿片类药物消耗[14]。Kido等[15]研究发现术中大剂量应用瑞芬太尼可导致术后急性阿片耐受,小剂量氯胺酮能预防术后急性阿片耐受。氯胺酮也因能增加术后中性粒细胞与淋巴细胞比值(neutrophillymphocyte ratio,NLR),减少芬太尼对术后疼痛控制的需要量。本研究结果也发现术后氯胺酮组VAS评分明显低于不用氯胺酮组,但不同剂量的氯胺酮组VAS差别无统计学意义。术中测量患者平均动脉压和心率,0.5 mg/kg剂量的氯胺酮组各时间节点变化差异无统计学意义,说明小剂量的氯胺酮辅助全凭静脉麻醉在术中生命体征和血流动力学更趋稳定,较大剂量组在给药后心率、血压反应与小剂量组变化相比较有差异,但波动较小,考虑为其较大剂量氯胺酮可引起兴奋心血管反应所致,不用氯胺酮组血压、心率变化最大,血流动力学最不稳定。
综上所述,乳腺区段切除术患者全凭静脉麻醉时辅以小剂量的氯胺酮能使术中血流动力学更稳定,麻醉效果更好,更好地减轻术后疼痛,利于患者早期康复,虽然术后早期POCD的发生高于不用氯胺酮组,且与剂量呈一定的依赖关系,但不影响术后24 h的认知功能,也适合在日间手术推广应用。

