三种不同术式治疗股骨近端骨折的随机对照研究
梁健 陈国政 邓训训 刘立华 陈瑜 梁增章 梁群芳

【摘要】 目的:探討股骨近端防旋髓内钉(PFNA)、动力髋螺钉(DHS)和股骨近端解剖锁定钢板(ALP)治疗股骨近端骨折的临床效果及术后感染风险因素。方法:选取2017年4月-2019年3月本院收治的股骨近端骨折患者120例,根据随机数字表法分为PFNA组(n=40)、DHS组(n=40)和ALP组(n=40)。PFNA组采用PFNA治疗,DHS组采用DHS治疗,ALP组采用ALP治疗。比较三组临床疗效、预后情况及并发症发生情况,并分析术后感染相关风险因素、术后常见感染部位及病原菌。结果:PFNA组治疗优良率高于DHS组和ALP组(P<0.05),PFNA组并发症发生率低于ALP组与DHS组(P<0.05),PFNA组骨折愈合时间与下地负重时间均短于DHS组和ALP组(P<0.05)。术后3个月,PFNA组Harris评分均高于DHS组和ALP组(P<0.05)。年龄≥60岁、Ⅲ类切口、冠心病、糖尿病及围术期未应用抗菌药物均为诱发患者术后感染的风险因素(P<0.05);术后感染病原菌以革兰阴性菌为主。结论:与DHS、ALP治疗相比,PFNA治疗股骨近端骨折效果显著,有利于提高临床疗效,降低术后并发症的发生,改善患者预后。同时手术治疗后诱发感染的因素较多,应当采取针对性措施以降低术后感染的发生。
【关键词】 股骨近端骨折 股骨近端防旋髓内钉 动力髋螺钉 股骨近端解剖锁定钢板
A Randomized Controlled Study of Three Different Operative Methods in the Treatment of Proximal Femoral Fracture/LIANG Jian, CHEN Guozheng, DENG Xunxun, LIU Lihua, CHEN Yu, LIANG Zengzhang, LIANG Qunfang. //Medical Innovation of China, 2020, 17(10): 0-053
[Abstract] Objective: To investigate the clinical effect of proximal femoral nail antirotation (PFNA), dynamic hip screw (DHS) and proximal femoral anatomical locking plate (ALP) in the treatment of proximal femoral fracture and the risk factors of postoperative infection. Method: A total of 120 patients with proximal femoral fracture admitted to our hospital from April 2017 to March 2019 were selected. They were divided into PFNA group (n=40), DHS group (n=40) and ALP group (n=40) according to the random number table method. The PFNA group was treated with PFNA, the DHS group was treated with DHS and the ALP group was treated with ALP. The clinical efficacy, prognosis and complications of the three groups were compared. The risk factors of postoperative infection, common postoperative infection sites and pathogens were analyzed. Result: The excellent and good rate of PFNA group was higher than that of DHS group and ALP group (P<0.05). The complication rate of PFNA group was lower than that of ALP group and DHS group (P<0.05). The fracture healing time and the ground load time in the PFNA group were lower than those in the DHS group and ALP group (P<0.05). Three months after the operation, Harris scores of the PFNA group were higher than those of the DHS group and the ALP group (P<0.05). ≥60 years old, Ⅲ incision, coronary heart disease, diabetes mellitus and perioperative without use antibacterial drugs were risk factors for postoperative infection (P<0.05). The main pathogens of postoperative infection was Gram-negative bacteria. Conclusion: Compared with DHS and ALP treatment, PFNA treatment of proximal femoral fracture has a significant effect, which is conducive to improving the clinical efficacy, reducing the occurrence of postoperative complications and improving the prognosis of patients. At the same time, there are many factors inducing infection after surgical treatment, so targeted measures should be taken to reduce the occurrence of postoperative infection.
[Key words] Proximal femoral fracture PFNA DHS ALP
First-authors address: Lianjiang Peoples Hospital of Guangdong Province, Lianjiang 524400, China
doi:10.3969/j.issn.1674-4985.2020.10.012
21世紀以来,随着我国社会老龄化人口的快速发展,同时因生活环境、交通事故、意外坠落等因素影响,股骨近端骨折的发病率呈现逐渐攀升趋势[1]。股骨近端骨折属于常见的骨折类型,指的是股骨粗隆部位至股骨干狭窄部位的骨折,往往给患者生活质量、身心健康带来严重的影响。股骨近端防旋髓内钉(PFNA)、动力髋螺钉(DHS)和股骨近端解剖锁定钢板(ALP)是临床上治疗股骨近端骨折常用的方法,取得了理想的效果,且预后较好[2-3]。值得注意的是,术后感染是股骨近端骨折手术治疗常见的并发症,可恶化术区内环境,严重影响患者术后骨折愈合,严重者可能因此而截肢[4]。基于此,本研究对2017年4月-2019年3月本院收治的120例股骨近端骨折患者分别进行PFNA、DHS与ALP治疗,观察此三种术式治疗股骨近端骨折的效果并分析术后感染的相关因素,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年4月-2019年3月本院收治的股骨近端骨折患者120例。纳入标准:经影像学检查确诊为股骨近端骨折;年龄>18岁,发生骨折后24 h内就诊;依从性高。排除标准:资料不齐全,无法随访者;开放性或病理性骨折患者;患肢在发生骨折前功能障碍的患者;对手术治疗及麻醉不耐受者;精神病或意识障碍症患者。采用随机数字表法分为PFNA组(n=40)、DHS组(n=40)和ALP组(n=40)。所有患者及家属均知情同意并签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法 三组入院确诊后,通过X片评估骨折及患侧股骨情况,对患有基础疾病的患者给予对症治疗,并排除手术禁忌,术前常规备血及应用抗生素。患者取仰卧位,神经阻滞麻醉成功后,在骨科牵引床上以C型壁透视下予以牵引复位,经C型壁X光机见复位满意后,对术区皮肤以碘伏消毒。PFNA组采用PFNA治疗,在大粗隆顶端向上下方取切口3~5 cm,切开皮肤、皮下及阔筋膜并钝性分离臀中肌裸露大粗隆顶端。向髓腔内打入导针后近端钻沿着导针钻入髓腔,并插入主钉。随后通过体外瞄准器向股骨颈内打入1枚导针,钻孔后敲入防旋刀片,X光机透视观察后,打入1枚锁钉锁定。术毕彻底冲洗,缝合切口。DHS组采用DHS治疗,在患髋外侧取切口长约20 cm,切开皮肤、皮下及阔筋膜,钝性分离股外侧肌至股骨及大粗隆顶端,暴露股外侧皮质。在大转子下方2 cm处打孔将导针转入股骨颈中部,透视下见导针位置满意后,拧入股骨颈螺纹钉,并在螺纹钉尾端安置135°钢板,用螺钉固定股骨颈螺纹钉对钢板加压。随后分别于股骨远端拧入皮质骨螺钉固定钢板。术毕彻底冲洗,缝合切口。ALP组采用ALP治疗,选用适宜的解剖型锁钉钢板贴附在患者股骨大粗隆处股骨干外侧,用2枚克氏针自钢板顶端孔穿入以临时固定,随后依次将3枚克氏针自钢板上段螺孔内钻入股骨头、股骨颈内。X光机观察3枚克氏针位置满意后,拧入3枚长度适宜的锁定螺钉锁定钢板,并在在股骨远端以3~4枚皮质钉固定。活动患髋无异常并X光机观察股骨近端及螺钉位置满意后,彻底冲洗,缝合切口。
1.3 观察指标与判定标准 (1)比较三组临床疗效。优:治疗后患者骨折愈合,无髋内翻畸形,髋部无疼痛感,关节活动与伤前状态一致;良:治疗后患者骨折愈合,髋内翻畸形<10°,患肢缩短<1 cm。髋部偶尔疼痛,关节活动大部分恢复到伤前状态;可:治疗后骨折愈合,有11°~25°的髋内翻畸形,患肢有1~2 cm缩短情况,关节活动受限;差:骨折愈合,有25°以上的髋内翻畸形,患者缩短>2 cm或不愈合,患者难以负重,疼痛明显。(2)比较三组并发症发生情况。包括内固定物松动、骨折不愈合、髋内翻畸形、术后感染、下肢深静脉栓塞、患肢缩短>2 cm。(3)比较三组预后情况。包括骨折愈合时间、下地负重时间、术后3、6个月Harris髋关节评分。Harris髋关节评分总分100分,分数越高髋关节功能越好[5]。(4)分析三组术后感染相关风险因素、术后常见感染部位及病原菌。
1.4 统计学处理 采用SPSS 17.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验,多组比较采用方差分析;计数资料以率(%)表示,比较采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较 PFNA组男24例,女16例;年龄25~71岁,平均(56.33±8.25)岁;致伤原因:车祸9例,摔倒17例,坠伤14例。DHS组男22例,女18例;年龄23~74岁,平均(58.04±7.63)岁;致伤原因:车祸11例,摔倒17例,坠伤12例。ALP组男21例,女19例;年龄27~69岁,平均(56.93±7.34)岁;致伤原因:车祸8例,摔倒20例,坠伤12例。三组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 三组临床疗效比较 PFNA组治疗优良率高于DHS组与ALP组,差异均有统计学意义(字2=4.501,P=0.034),见表1。
2.3 三组并发症发生情况比较 PFNA组并发症发生率低于DHS组与ALP组,差异均有统计学意义(字2=7.168,4.021,P=0.007、0.045)。DHS组并发症发生率高于ALP组,但差异无统计学意义(字2=0.524,P=0.469)。见表2。
2.4 三组预后情况比较 PFNA组骨折愈合与下地负重时间均短于DHS组和ALP组,且术后3个月Harris评分高于DHS组和ALP组,差异均有统计学意义(P<0.05)。三组术后6个月Harris评分比较,差异均无统计学意义(P>0.05)。见表3。
2.5 术后感染相关风险因素分析 120例患者中,术后感染17例,其中PFNA组4例,DHS组7例,ALP组6例。年龄≥60岁、Ⅲ类切口、冠心病、糖尿病与围术期未应用抗菌药物均为诱发患者术后感染的风险因素,差异有统计学意义(P<0.05)。见表4。
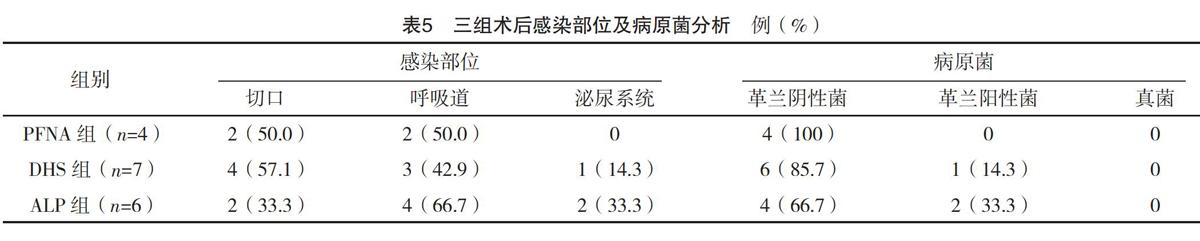
2.6 三组术后感染部位及病原菌比较 DHS組术后切口感染率高于PFNA组与ALP组,但差异均无统计学意义(字2=0.052,P=0.819),术后感染病原菌以革兰阴性菌为主。见表5。
3 讨论
PFNA是一种髓内固定方法,其基于股骨近端髓内钉(PFN)的技术,并辅以螺旋刀片的配合,可有效防止拉力螺钉旋转、松动导致骨折不愈合、髋内翻畸形等情况,具有切口小、手术时间短、骨折愈合率高、并发症发生率低等优点[6-7]。PFNA的螺旋刀片与骨质接触面积大,敲入股骨后,对周围骨质形成物理压,起到增加周围骨质密度的作用。有研究指出,PFNA也适用于老年骨质疏松、身体状况一般以及手术耐受力差的患者,且疗效较好[8]。本研究结果显示,PFNA组并发症发生率低于DHS组(P<0.05)。DHS主要有半螺纹滑动螺钉和侧方套筒钢板组成,治疗后对患者骨折愈合过程中产生动态压力,有利于骨折端的紧密接触。但是在实际临床过程中,DHS方式手术切口大,对患者创伤大,术后并发症的发生率高[9]。此外,也有研究指出,DHS侧方钢板固定于骨骼外侧皮质,导致力臂、弯矩较大,容易发生螺钉弯曲、松动而导致固定失败[10]。ALP属于髓外固定系统,与股骨近端匹配度高,其使用较细的螺钉(如克氏钉),因此对股骨的血运破坏较小,利于患者术后愈合[11]。临床治疗过程中,三枚螺钉以不同角度对骨折端进行固定,加之钢板钉孔具有锁定功能,使得螺钉与钢板紧密结合为一个完整结构,具有抗弯、防旋、稳定性强的优点[12-13]。但是,其弊端在于ALP属于髓外固定系统,容易发生钉板断裂,并且对患者创伤较大,在支撑力方面不及PFNA和DHS,不利于患者预后早期锻炼[14]。本研究结果中ALP组下地负重时间要长于PFNA组(P<0.05)也一定程度支持这一观点。
本研究结果显示,PFNA组治疗优良率、骨折愈合时间、下地负重时间与治疗3个月后Harris评分均明显优于DHS组和ALP组(P<0.05),说明PFNA治疗股骨近端骨折效果更佳,有利于提高患者临床疗效,改善患者预后,这与彭福强等[15]研究结果类似。分析其原因为PFNA以股骨干的中轴为承力点,力臂短,可有效减低螺钉应力,促进骨折愈合,同时PFNA术式仅使用2枚螺钉,骨钻孔较少,从而减少股骨头坏死的发生,有利于髋关节功能恢复。但三组治疗6个月后Harris评分比较,差异均无统计学意义(P>0.05),说明PFNA、DHS与ALP治疗股骨近端骨折都是有效的,且髋关节功能恢复与康复时间有一定关系。PFNA组并发症发生率低于DHS组与ALP组(P<0.05),对并发症发生原因排查来看,内固定物松动、患肢缩短>2 cm、髋内翻与患者合并骨质疏松、骨折粉碎严重度、骨折碎块位移有关。三组术后感染17例(14.2%),提示术后抗感染治疗和护理的必要性。年龄≥60岁、切口类别(Ⅲ)、冠心病、糖尿病及围术期未应用抗菌药物均为诱发术后感染的风险因素(P<0.05),究其原因可能与年龄大、合并冠心病、合并糖尿病的患者基础免疫能力低下,容易受到病原菌的侵袭,并且也提示对于无药物禁忌的患者应当在围术期应用抗菌药物以降低感染的发生,裴东红[16]指出,围术期未使用抗菌药物患者发生感染的概率是使用抗菌药物患者的将近3.7倍。此外,DHS组7例发生术后感染的患者中,有5例出现切口感染,这可能与DHS手术治疗股骨近端骨折时切口较大导致护理难度增加有关。本研究中14例感染病原菌为革兰阴性菌,主要为铜绿假单胞菌、金黄色葡萄球菌,其中铜绿假单胞菌主要引起切口等化脓性感染,金黄色葡萄球菌主要引起呼吸道感染。分析其原因可能是由于这两种病菌在自然界中存在较为普遍,加之其对于一般抗菌药物耐药性强,难以杀灭[17]。
综上所述,PFNA、DHS与ALP治疗股骨近端骨折均有不同程度的效果。与DHS、ALP治疗相比,PFNA治疗股骨近端骨折效果显著,有利于提高临床疗效,改善患者预后。年龄大、冠心病、糖尿病、抗菌药物等均与术后感染有关,应当采取针对性措施以降低术后感染的发生。
参考文献
[1]罗家魁.动力髋螺钉与防旋股骨近端髓内钉治疗股骨近端骨折的疗效比较[J].实用临床医药杂志,2015,19(17):97-99.
[2]郭涛,张亚奎,张星火,等.股骨近端防旋髓内钉与股骨近端解剖型锁定钢板治疗股骨粗隆间骨折的生物力学研究[J].河北医学,2016,22(1):10-13.
[3]潘华,刘瀚忠,许冠伟.加长型股骨近端防旋髓内钉与Gamma钉治疗股骨近端骨折伴股骨干骨折的疗效比较[J].中华创伤杂志,2017,33(4):338-343.
[4]陈定中,赵海,唐闻海.近端防旋髓内钉治疗股骨转子间骨折患者医院感染的危险因素分析[J].中华医院感染学杂志,2015,25(15):3531-3533.
[5]屈峥嵘,马晓峰,陈国良.长、短髓内钉对股骨转子间骨折患者术后Harris功能评分和并发症的影响[J].实用临床医药杂志,2018,22(22):54-56.
[6]谢晓敏,陈宇飞,周晓庆.等.股骨近端防旋髓内钉与股骨近端解剖型锁定钢板治疗老年不稳定型股骨转子间骨折的效果比较[J].中国医药导报,2017,14(21):90-93.
[7]张忠岩,李玉波,石立涛,等.股骨近端解剖锁定钢板与股骨近端防旋髓内钉治疗不稳定型股骨转子间骨折的比较研究[J].现代生物医学进展,2018,18(17):132,166-169.
[8]朱永峰,胡南松,吕伟胜.股骨近端防旋髓内钉治疗老年骨质疏松性股骨粗隆间骨折的效果分析[J].中国药物与临床,2019,19(2):76-77.
[9]李远东,林国兵,李秋举,等.动力髋螺钉与防旋转股骨髓内钉治疗老年股骨转子间骨折合并骨质疏松患者的骨密度变化及并发症比较[J].实用临床医药杂志,2017,21(11):133-135.
[10]黄尔丹,冯阳,王飚,等.钉道植骨强化DHS内固定治疗老年股骨粗隆间骨折内固定失败后的骨不连21例[J].福建医药杂志,2016,38(5):26-28.
[11]袁才斌,黄铭图.股骨近端锁定钢板治疗老年股骨粗隆间粉碎性骨折[J].中外医学研究,2017,15(10):138-139.
[12]贾真,林涨源.PFNA与ALP内固定治疗老年股骨粗隆间骨折的临床疗效比较[J].中国骨与关节损伤杂志,2016,31(6):581-584.
[13]王岩松,任龙喜,徐执扬,等.股骨粗隆间骨折不同内固定治疗效果、安全性及患者关节功能情况对比观察[J].创伤外科杂志,2018,20(4):272-275.
[14]王伟,孙卓.DHS与ALP治疗老年股骨粗隆间骨折的比较研究[J].医学研究杂志,2015,44(12):166-169.
[15]彭福强,邱志杰,曾卫平.动力髋螺钉与股骨近端髓内钉治疗老年股骨近端骨折临床疗效Harris评分及预后生活质量的影响[J].河北医学,2016,22(11):1777-1779.
[16]裴东红.股骨近端防旋髓内钉内固定治疗股骨转子间骨折患者的医院感染风险因素分析[J].海南医学,2012,23(19):34-36.
[17]钟惠香,周世娟,黎敦镇,等.医院骨科患者手术切口感染病原菌特点及其耐药性[J].中国医学创新,2015,12(13):112-115.
(收稿日期:2019-10-31) (本文编辑:田婧)

