术前精准测量应用于股骨粗隆间骨折患者PFNA术中的效果分析
李裕祥 江洪耿 陈镇鑫


【摘要】 目的:探討术前精准测量应用于股骨粗隆间骨折患者骨近端防旋髓内钉(PFNA)术中的临床价值。方法:选取2016年1月-2018年1月本院收治的股骨粗隆间骨折患者80例,根据随机数字表法分为对照组和观察组,每组40例。对照组术前不行精准测量,观察组术前行精准测量。术后随访1年,比较两组术中X线透视次数、手术时间、术中出血量、螺钉尖顶距,髋关节Harris评分(疼痛、功能、关节活动度、肢体畸形),颈干角(NSA)、头颈轴长(NLA)及术后并发症发生情况。结果:观察组患者术中X线透视次数、术中出血量均少于对照组,手术时间短于对照组,差异均有统计学意义(P<0.05),两组螺钉尖顶距比较,差异无统计学意义(P>0.05)。术后1年,两组疼痛、功能、关节活动度、肢体畸形等各项Harris评分比较,差异均无统计学意义(P>0.05)。两组术后即刻、6个月、12个月NSA、NLA水平比较,差异均无统计学意义(P>0.05)。两组术后并发症发生率比较,差异无统计学意义(P>0.05)。结论:股骨粗隆间骨折患者行PFNA术前进行精准测量可减少术中X线透视次数、术中出血量,缩短手术时间,且安全有效。
【关键词】 术前精准测量 股骨粗隆间骨折 PFNA 临床价值
[Abstract] Objective: To explore the clinical value of preoperative precise measurement in the operation of proximal femoral nail antirotation (PFNA) in patients with intertrochanteric fracture of femur. Method: A total of 80 patients with intertrochanteric fracture of femur admitted to our hospital from January 2016 to January 2018 were selected. According to the random number method, the patients were divided into control group and observation group, 40 cases in each group. The control group could not measure accurately before operation, the observation group was measured accurately before operation. The patients were followed up for 1 year, the X-ray fluoroscopy times, operation time, intraoperative bleeding volume, screw apex distance, Harris score of hip joint (pain, function, joint mobility, limb deformity), neck stem angle (NSA), head and neck axis length (NLA) and postoperative complications were compared between the two groups. Result: The times of X-ray fluoroscopy and the amount of bleeding in the observation group were less than those in the control group, the operation time was shorter than that of the control group, the difference were statistically significant (P<0.05). The screw apex distance between two groups was compared, there was no significant difference (P>0.05). One year after operation, the Harris scores of pain, function, joint activity and limb deformity between the two groups were compared, there were no significant differences (P>0.05). The NSA and NLA levels of the two groups were compared immediately, 6 and 12 months after operation, there were no significant differences (P>0.05). The incidence of postoperative complications was compared between the two groups, there was no significant differences (P>0.05). Conclusion: Preoperative prescise measurement of PFNA in patients with intertrochanteric fracture of femur can reduce the times of X-ray fluoroscopy and the amount of bleeding during operation, shorten the operation time, and is safe and effective.
股骨粗隆间骨折为髋部骨折的常见类型,常由高处坠落、跌倒引起,好发于骨质疏松的老年人[1],有数据显示其约占髋部骨折的50%,占全身骨折的3%~4%[2]。发病率高,且并发症多,积极有效治疗尤为重要[3-6]。临床上以股骨近端防旋髓内钉(PFNA)手术治疗为主,该术式疗效好,术后关节功能恢复迅速[7-9]。但术中需进行多次X线透视,对术者、患者造成极大的射线损害;另外术中穿刺导针穿出时亦会损伤髋关节面,延长手术时间,增加出血量及术后感染风险[10]。若术前进行精确测量,明确术中合适的钻孔深度,明确所需的主钉、螺旋刀片大小型号,可有效地减少术中的X线透视次数,降低术者职业暴露风险、术后并发症等,但其是否影响手术效果有待探讨。本研究选择2016年1月-2018年1月本院收治的股骨粗隆间骨折患者80例为研究对象,根据随机数字表法,分为对照组和观察组,观察组进行精准测量,旨在分析其对患者PNFA手术的影响。现报道如下。
1 资料与方法
1.1 一般资料 选取2016年1月-2018年1月本院收治的股骨粗隆间骨折患者80例。纳入标准:(1)明确为新发的股骨粗隆间骨折;(2)均为闭合性骨折。排除标准:(1)合并严重肝肾功能衰竭;(2)合并严重心功能衰竭;(3)病理性、陈旧性骨折;(4)不能耐受手术。根据随机数字表法将其分为对照组和观察组,每组40例。患者及家属均知情同意且签署知情同意书,本研究获医院伦理委员会批准。
1.2 方法 两组均采用PFNA术式,具体手术步骤如下,完善术前准备,患者仰卧位,进行术前麻醉,双下肢放置于骨牵引床上,患侧下肢内收、内旋15°~20°。于患肢外侧以大粗隆顶点做一长约5 cm的纵向切口移向近端,开口器推至大粗隆顶点后2/3与前1/3交界处,并开始缓慢开口,C型臂X线机进行正侧位透视,清晰显示开口器位于股骨髓腔,于开口处进行钻孔,再采用透视,显示钻头位于髓腔,并在透视下插入导针扩髓,置适合的髓内钉于合适的位置;在近端安装瞄准器,透视下钻入螺纹导针,根据位置进行前倾调整,钻孔、测深、置入适合的螺旋防旋刀片并锁紧,再于远端安装瞄准器,切开患肢外侧远端,并安装锁定瞄准套筒,在拧入适合的螺钉锁定;最后经X线透视确认后,对切口进行缝合、消毒、敷料包扎。对照组术前不进行精准测量,观察组术前进行精准测量,对健侧股骨进行测量,明确患肢术中需钻孔深度、所需主钉及螺旋刀片的大小、型号。两组术后均常规抗生素预防感染,并于术后1、4、7 d复查血常规、生化、降钙素原、C反应蛋白等指标;根据患者具体症状进行对症处理;可口服非甾体抗炎药避免骨化;术后每2天换药1次,术后2周左右拆线;术后尽早进行有效功能锻炼,常规术后护理。动态观察患者病情。
1.3 观察指标及判定标准 (1)比较两组围手术期指标,记录术中X线透视次数、手术时间、术中出血量,术后复查髋关节、骨盆正侧位片测量螺钉尖顶距。(2)比较两组Harris评分,随访1年,采用Harris关节评分评估患者髋关节功能,分为疼痛(0~44分)、功能(0~47分)、肢体畸形(0~4分)、关节活动度(0~5分),每项评分越高说明髋关节功能越好。(3)比较两组颈干角(NSA)、头颈轴长(NLA)水平,复查X线测量患者NSA、NLA。(4)比较两组患者术后并发症发生情况。包括伤口感染、下肢深静脉血栓、骨折愈合延长及压疮。
1.4 统计学处理 采用SPSS 21.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男24例,女16例,平均年龄(65.98±4.34)岁;Evans分型:Ⅱ型10例,Ⅲ型21例,Ⅳ型9例。观察组男22例,女18例,平均年龄(64.76±4.14)岁;Evans分型:Ⅱ型9例,Ⅲ型20例,Ⅳ型11例。两组患者一般资料比较,差异均无统计學意义(P>0.05),具有可比性。
2.2 两组围手术期指标比较 观察组术中X线透视次数、术中出血量均少于对照组,手术时间短于对照组,差异均有统计学意义(P<0.05);两组螺钉尖顶距比较,差异无统计学意义(P>0.05)。见表1。
2.3 两组Harris评分比较 术前,两组疼痛、功能、关节活动度、肢体畸形评分比较,差异均无统计学意义(P>0.05);术后1年,两组上述各项Harris评分均高于术前(P<0.05),但两组上述各项Harris评分比较,差异均无统计学意义(P>0.05)。见表2。
2.4 两组术后不同时间的NSA、NLA水平比较术后随访1年,两组术后即刻、6个月、12个月NSA、NLA水平比较,差异均无统计学意义(P>0.05),见表3。
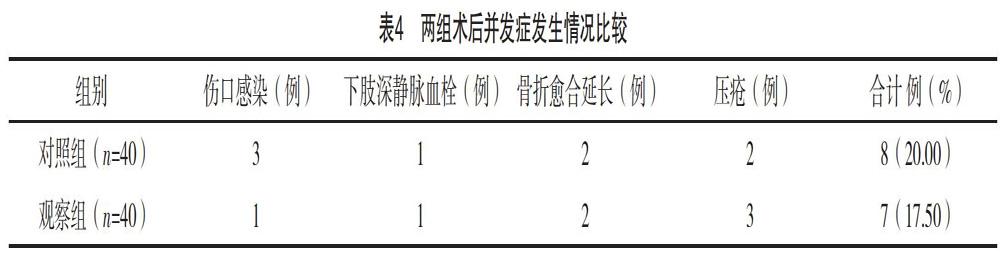
2.5 两组术后并发症发生情况比较 两组术后并发症发生率比较,差异无统计学意义(字2=0.260,P=0.796),见表4。
3 讨论
股骨粗隆间骨折为老年人群常见骨折类型,随着医疗水平的提高,临床治疗该骨折类型多选择PFNA手术方式,较传统人工股骨头置换术具有手术时间短、术中出血量少、术后恢复快、术后髋关节功能恢复好等优势,已占据重要地位[11-15]。但在PFNA术中,需要通过多次X线透视辅助手术,不仅增加患者射线危害,而且在术中判断髓腔狭窄情况时,存在一定局限,难以选择最佳髓内钉,导致术中需不断扩髓,可能影响髓腔内血运、破坏骨膜,延迟骨折愈合,影响预后[16]。随着外科领域精准医学的提出与发展,各种手术趋于个体化、微创化、精准化[17],本研究旨在对观察组患者术前进行精准测量,与对照组进行相关比较,以寻找最佳的手术方案,为临床治疗提供一定依据。
本研究结果显示观察组患者术中X线透视次数、术中出血量均少于对照组,手术时间短于对照组,差异均有统计学意义(P<0.05),说明在术前进行精准测量可降低术中X线透视次数,缩短手术时间,减少术中出血量。由于术前已进行精准测量,制定手术计划,明确合适的钻孔深度、主钉、螺旋刀片大小型号,以致术中可减少通过X线透视来确定髓内钉、螺旋刀片大小、型号等的次数。另外,术中增加X线透视次数,医护人员频繁进出手术间,导致手术时间明显延长,从而增加术中出血量,这与国内研究得到的结果相似[18]。本研究结果显示两组间螺钉尖顶距比较,差异无统计学意义(P>0.05);术后1年,两组疼痛、功能、关节活动度、肢体畸形评分比较,差异均无统计学意义(P>0.05)。螺钉尖顶距是术中安全性指标,Harris评分代表髋关节功能术后恢复情况,该结果表明在术前进行精准测量并不影响术中安全性、手术效果。NSA是指股骨干纵轴与股骨颈长轴间形成的夹角,该角度数过大、过小可导致患者髋外翻、髋内翻畸形;NLA是指股骨头曲面顶点至头颈交界骺线距离,是影响患者下肢缩短畸形的重要指标之一[19]。本研究结果显示术后随访1年,两组间术后即刻、6个月、12个月NSA、NLA水平比较,差异均无统计学意义(P>0.05),提示术前进行精准测量可减少术中X线透视次数,但并不影响患者PFNA手术效果,对患者髋内翻、外翻畸形及下肢缩短畸形无明显影响。两组间术后并发症总发生率比较,差异无统计学意义(P>0.05)。伤口的感染与手术时间相关,本研究中观察组患者平均手术时间短于对照组,故其总的伤口感染发生率稍低于对照组;下肢深静脉血栓、压疮与长时间卧床、病情康复明显相关;而骨折延迟愈合,与髓内钉大小、类型、螺钉尖顶距、负重过早明显相关[20]。本研究术前精准测量不影响其螺钉尖顶距、术后髋关节功能恢复,故不升高其术后并发症的发生率。
综上所述,股骨粗隆间骨折患者行PFNA术前进行精准测量可减少术中X线透视次数、术中出血量,缩短手术时间,且安全有效。
参考文献
[1]瞿强,张雯,谢湘华,等.股骨粗隆间骨折术后康复国内进展[J].实用老年医学,2013,27(6):516-518.
[2]杨飞,韩启明,杨凤明,等.老年股骨粗隆间骨折微创INTERTAN髓内钉与PFNA-Ⅱ髓内钉临床疗效分析[J].中国矫形外科杂志,2015,23(10):897-901.
[3]董建彬,王智勇,芦浩,等.内固定术与髋关节置换术治疗股骨粗隆间骨折疗效的Meta分析[J].中国骨伤,2015,28(3):245-251.
[4] Aktselis I,Kokoroghiannis C,Fragkomichalos E,et al.
Prospective randomised controlled trial of an intramedullary nail versus a sliding hip screw for intertrochanteric fractures of the femur[J].Int Orthop,2014,38(1):155-161.
[5]孙海波,彭阿钦,张万龙,等.PFNA治疗老年股骨粗隆间骨折隐性失血量相关性分析[J].实用骨科杂志,2014,20(7):600-603.
[6]聂治军,常彦海.加长柄人工股骨头置换术与PFNA内固定治疗高龄不稳定股骨粗隆间骨折的比较研究[J].中国骨与关节损伤杂志,2017,32(3):248-251.
[7]喬小路,戴强强.FHR与PFNA治疗老年股骨粗隆间骨折的疗效比较[J].检验医学与临床,2019,16(14):2075-2077.
[8]孙军,孙茂庚,王健,等.人工股骨头置换和股骨近端防旋髓内钉内固定治疗老年不稳定股骨粗隆间骨折的疗效比较[J].中国骨与关节损伤杂志,2017,32(12):1292-1294.
[9]肖勇,夏伊明,单新平,等.PFNA-Ⅱ与AFHR治疗老年不稳定型股骨粗隆间骨折的对比研究[J].重庆医学,2017,46(A3):166-169.
[10] Matthews F,Hoigne D J,Weiser M,et al.Navigating the fluoroscopes C-arm back into position:an accurate and practicable solution to cut radiation and optimize intraoperative workflow[J].J Orthop Trauma,2007,21(10):687-692.
[11]黄志勇,罗剑,尹国栋,等.PFNA和人工双极股骨头置换术治疗老年性股骨粗隆间骨折的疗效比较[J].创伤外科杂志,2016,18(12):738-741.
[12]许庆利,范勇,王兴元,等.PFNA与人工股骨头置换术治疗老年不稳定型股骨粗隆间骨折的临床疗效分析[J].创伤外科杂志,2017,19(2):106-110.
[13]徐风瑞,何明武,姚忠军,等.PFNA内固定与人工股骨头置换术治疗高龄骨质疏松性股骨粗隆间骨折的比较[J].中国骨与关节损伤杂志,2016,31(2):130-133.
[14]郑世雄,范超领,刘合亮,等.PFNA内固定与人工股骨头置换术治疗老年不稳定股骨粗隆间骨折的比较[J].中国骨与关节损伤杂志,2018,33(5):542-544.
[15]刘文斌.老年股骨粗隆间骨折应用PFNA联合PFN内固定治疗临床效果观察[J].河北医学,2019,25(4):629-633.
[16]陈宣煌,林海滨,余正希,等.基于精确三维测量股骨干骨折髓内钉内固定的数字化设计及临床应用[J].中国组织工程研究,2015,19(31):5041-5045.
[17]龚冲丞,刘林.数字化技术指导胫骨交锁髓内钉个性化置钉及临床应用研究[J].浙江临床医学,2018,20(6):997-999.
[18]辛鹏,谢宁灵,徐凯,等.精准测量在股骨粗隆间骨折PFNA术中应用[J].中国矫形外科杂志,2019,27(4):372-374.
[19]魏波,李光灿,梁捷予,等.股骨近段解剖学参数分析及对内固定设计的指导意义[J].中国矫形外科杂志,2005,13(6):436-438.
[20]侯勇,李经坤,司萌,等.PFNA治疗老年股骨粗隆间骨折临床疗效分析[J].创伤外科杂志,2017,19(3):164-168.
(收稿日期:2019-09-09) (本文编辑:姬思雨)

