腰椎间孔镜不良事件原因分析*
刘晓强 王洪伟 段洪凯 李铠湘 钟章华 谷昌伟
(中山大学附属东华医院 东莞东华医院脊柱外科,东莞 523110)
相比传统的单纯椎板开窗髓核摘除及椎间盘镜技术,椎间孔镜技术(percutaneous endoscopic lumbar discectomy,PELD)具有微创、恢复快、优良率高[1~3]的优点,甚至在某些医院已成为日间手术。但掌握椎间孔镜技术需要一定的学习曲线,在开展早期仍可能出现一些并发症[4,5]。我科自2009年开展椎间盘镜下髓核摘除术,于2015年开始独立开展椎间孔镜下髓核摘除术。回顾性分析2015年3月~2018年3月椎间孔镜179例资料,包括腰椎间盘突出症156例,单节段腰椎管狭窄21例,双节段腰椎管狭窄2例。经椎间孔入路108例,经椎板间入路71例。16例共发生不良事件[6]19例次(10.6%),其中15例次发生于前80例PELD。分析原因,报道如下。
1 临床资料与方法
1.1 一般资料
本组16例,男10例,女6例。年龄28~73岁,平均50.5岁。均有腰腿痛,14例直腿抬高试验阳性,2例直腿抬高试验阴性者短距离行走出现下肢放射痛、麻木。均保守治疗3个月以上无效。常规行腰椎六位片、腰椎CT及MRI,提示腰椎间盘突出症14例,腰椎神经管狭窄2例,无腰椎不稳。L4/5节段7例,L5/S1节段9例。
1.2 手术方法
均采用屈髋屈膝腹部悬空俯卧位。硬膜外麻醉,麻醉间隙为手术节段上2节间隙,穿刺针斜面朝上,确保硬膜外置管位于穿刺间隙近端,穿刺成功后硬膜外管一次性给药0.4%罗哌卡因10~12 ml,辅以舒芬太尼镇静,术中不再追加药物,低浓度罗哌卡因麻醉达到下肢感觉、运动分离效果。
椎间孔入路采用TESSYS技术[7],L3/4旁开8~10 cm,L4/5旁开10~12 cm,L5/S1旁开12~14 cm(根据病人胖瘦调整1~2 cm),头倾10°~15°。根据术前规划,以上关节突为穿刺目标,抵达骨质后透视证明位于上关节突外侧,适当调整穿刺针使其位于上关节突腹侧,若需进行椎间盘造影染色则继续向前推穿刺针进入椎间盘,染色后再退至上关节突腹侧。顺穿刺针置入导丝,切开皮肤、皮下、筋膜,顺导丝依次扩张软组织后将鸭状保护套管舌头置于上关节突腹侧,根据需要选择不同大小环锯成形上关节突腹侧骨质,透视确保环锯前方位于椎弓根内缘内侧2 mm以内。取出环锯及成形骨质,放置工作套管,先行视野下预止血,辨别椎间盘、神经根、黄韧带结构,旋转舌形套管保护神经组织,摘除脱出髓核,见神经根慢慢回落,再进入椎间隙进行退变髓核组织摘除,后纵韧带及纤维环射频成形,充分止血。手术结束标准:可见硬膜囊自主搏动,神经根表面血管充盈,患者主诉症状明显减轻。腰椎间盘突出症患者只需看到神经根少许即可,尽量保留黄韧带;神经根管狭窄患者需神经根全程可见,无压迫,特别注意侧隐窝处的减压。
椎板间入路:麻醉、体位同上,折叠床使椎板间隙张开,穿刺针定位L5/S1,透视确认间隙无误,于L5下关节突内侧切开皮肤、皮下、筋膜长约8 mm。二级软组织扩张器扩张至黄韧带表面,置入工作通道,放入内镜,髓核钳及射频处理黄韧带浅层脂肪组织,探针确认关节突关节,射频紧贴L5下关节突内侧黄韧带烧灼,旋转工作通道纵向撕开部分黄韧带,顺破口Punch钳咬除黄韧带扩大破口即可进入椎管。探针松解粘连,工作通道进入神经根腋下或肩上间隙操作。射频行脂肪组织烧灼及椎间盘表面止血,髓核钳摘除脱出的髓核,再进入椎间隙抓除退变的髓核,行后纵韧带及纤维环成形。旋转工作通道于肩上或腋下探查是否有髓核残留。手术结束标准:硬膜囊自主搏动,神经根表面血管充盈,神经根全程无明显压迫。
术后静脉注射抗生素1次,口服消炎止痛药,静滴甘露醇及地塞米松消肿治疗。术后4小时可佩带腰围下床活动,术后3天出院。
不良事件分级[6]:Ⅰ级事件,有过错事实,且造成后果的事件,在不良事件中级别最高;Ⅱ级事件,无过错事实,但造成后果的事件;Ⅲ级事件,有过错事实,但未造成后果或有轻微后果而不需要任何处理的事件;Ⅳ级事件,无过错事实,且未造成后果的事件,级别最低,属“隐患事件”。
2 结果
按临床医疗不良事件分级[6],Ⅱ级不良事件1例,为神经根损伤;Ⅲ~Ⅳ级不良事件18例,包括硬膜囊撕裂3例,类脊髓高压综合征3例,椎间盘突出复发4例,术中减压不充分2例,导丝断裂1例,术后形成椎间盘囊肿1例,中转开放手术4例。其中2例硬膜囊撕裂合并类脊髓高压,1例类脊髓高压合并减压不充分。随访12~30个月,(15.2±1.2)月,除1例神经根损伤无恢复外,余均恢复。
神经根损伤1例:为43岁女性,L4/5椎间盘右侧旁中央型突出。采用右侧椎间孔入路,行软组织扩张后,置入套管时患者诉右下肢疼痛麻木,查体右足背伸肌力0级。透视见工作套管达中线,侧位于椎间孔偏背侧。向外退工作套管至椎间孔,镜下摘除髓核,可见神经根连续性完整。术后予营养神经、针灸治疗,随访18个月,肌力无恢复,右小腿肌肉萎缩。
硬膜囊撕裂3例:1例为L4/5椎间盘开窗减压术后5年复发,行椎间孔入路手术,黄韧带与硬膜粘连,咬除黄韧带时撕裂硬膜囊,破口大小约2 mm×3 mm,可见外露马尾神经。1例为L4/5椎管狭窄症患者行椎间孔入路手术,咬除黄韧带时Punch钳误伤硬膜囊,破口约4 mm×4 mm,可见外露马尾神经(图1)。1例为L5/S1椎间盘突出,椎板间入路,采用直接突破黄韧带方法,穿刺点偏内,镜下见马尾神经外露,硬膜无缺损,为纵行撕裂。第1例术中无明显不适,后2例术中出现烦躁不安、血压升高、颈项部疼痛,予镇静治疗,术中已完成突出髓核摘除,继续探查椎管及椎间隙约10 min结束手术。3例均未行修补及特殊处理,术后卧床休息3天,头低脚高位,补液、抗感染治疗。3例术后下肢症状均缓解,第3例残留臀部疼痛,复查MRI提示部分髓核残留,予保守治疗。随访14个月、21个月、2年,复查无脑脊液外漏,第3例诉不能翘二郎腿,坐立及行走时无不适,未再干预。
类脊髓高压3例:术中有颈项部疼痛、烦躁、心悸不适、血压升高可以诊断[8]。2例为上述硬膜囊撕裂的后2例。1例为L5/S1椎间盘突出,术前行折床扩大椎板间隙,术中头处于相对低位未予注意,椎板间入路,在髓核摘除后探查时出现症状,立即结束手术,镇静治疗,平卧20 min症状消失。
椎间盘突出复发4例:3例L4/5、1例L5/S1椎间盘突出,术后即刻症状缓解,术后10天、2周、5周、8周再次出现术前症状,复查影像见同一间隙椎间盘突出。4例均行融合手术,随访10、25、36、38个月,无复发。
中转开放手术4例:3例腰椎间盘突出症,1例腰椎管狭窄。2例为L5/S1椎间盘突出,椎板间隙入路,突破黄韧带后,旋转工作套管时患者诉疼痛剧烈,无法配合手术。1例L4/5椎间盘突出和1例L4/5椎管狭窄,行椎间孔入路手术,术中出血,镜下视野不清。4例改开放手术,术后症状消失,随访13~33个月,无复发。
术中减压不充分2例:1例为上述L5/S1椎间盘突出术中类脊髓高压,手术匆忙结束,残留臀部疼痛,复查MRI见髓核部分残留,主要表现为跷二郎腿臀部疼痛,站立及行走无疼痛,未二次干预,随访15个月,症状无加重。1例为L4/5神经根管狭窄,术中减压后见神经根血管充盈及搏动均较差,但所见视野均未见明显压迫因素,术后仍存在下肢疼痛,保守治疗2周改善不佳,行开放手术探查,术中见侧隐窝减压不充分,神经根张力高,行侧隐窝及神经根管减压,术后随访2年,无复发。
导丝断裂1例:为L4/5椎间盘突出,骨钻行椎间孔成形,透视未按正规操作,未用TOM针,通过下压骨钻成形上关节突腹侧骨质,透视时见导丝部分断裂于椎旁肌。下通道结合透视顺利取出导丝,完成手术。术后下肢疼痛缓解,随访20个月,无复发。
椎间盘假性囊肿1例(图2):为L5/S1椎间盘突出,行椎板间隙入路髓核摘除术,手术顺利,术后右下肢症状完全缓解。术后3周诉右下肢疼痛(VAS 3分),予止痛对症治疗,术后33天诉右下肢疼痛明显(VAS 8分),复查MRI见L5/S1右侧假性囊肿形成。再次经椎板间隙入路行减压手术,术中见囊内为淡黄色液体,扩大切除部分后纵韧带及纤维环,术后症状消失,复查MRI见假性囊肿消失,随访11个月,无复发。
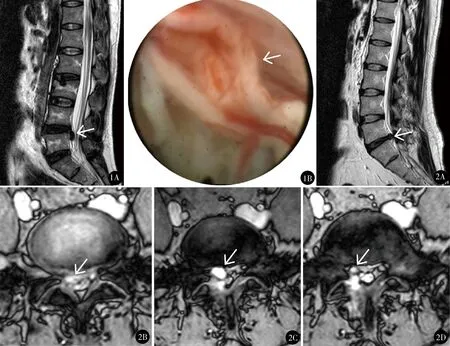
图1 女,35岁,腰痛伴左下肢疼痛3个月,查体:L4/5左侧椎间隙压痛,左背伸力3级,左L5皮节感觉减退,左直腿抬高试验30°阳性,术前MRI示L4/5椎间盘突出(A),行经椎间孔入路髓核摘除,术中见裸露的马尾神经(B) 图2 男,45岁,腰痛伴右下肢疼痛6个月,查体:L5/S1右侧椎间隙压痛,肌力正常,右S1皮节感觉减退,右直腿抬高试验45°阳性,术前MRI见L5/S1椎间盘向右突出(A、B),行经椎板间隙入路髓核摘除术,术后1个月复查MRI见椎间盘假性囊肿(C),再次行椎间孔镜治疗,术后2天复查MRI囊肿消失(D)
3 讨论
3.1 椎间孔镜技术不良事件发生情况
相比传统开放手术,椎间孔镜技术只需不到1 cm的切口即可完成手术,对后方腰背肌的破坏小,甚至不破坏(经椎间孔入路),具有创伤小、出血少、康复快、住院时间短[1,2]等优点,手术优良率为94.5%~95.3%[3,9]。随着技术的进步及器械的改进,其适应证逐渐扩大,目前已经包括腰椎感染、脊柱骨折椎管减压、腰椎滑脱等疾病[10~12]。由于椎间孔镜操作空间局限,需要术者有丰富的开放手术经验,充分认识局部病理解剖,学习曲线长,需要操作思维的转换和适应过程,手术不良事件不可避免,特别是在开展的早期阶段。叶猛等[5]报道660例椎间孔镜,出现术中或术后并发症24例,包括高浓度亚甲蓝渗漏致马尾神经损伤3例,椎间孔成形致神经纤维切割伤2例,类脊髓高压3例,局麻药物中毒反应2例,全脊髓麻醉1例,术后血肿压迫神经根2例,椎间隙感染1例,等。张良民等[4]报道568例椎间孔镜,出现并发症24例(4.23%),其中硬膜囊损伤4例、出口神经根感觉障碍2例、术后复发8例。本组椎间孔镜179例,出现不良事件19例(10.6%),相对其他文献发生率偏高,原因是:①本组为3位医生分别完成,手术技术、操作存在差异;②本组不良事件包括4例中转开放手术。本组不良事件的发生主要集中在前80例,其中15例发生于前80例,后99例中仅4例不良事件。而在后期并发症减少的原因主要为:①镜下解剖结构可以清楚辨认,三维空间感更好;②止血技术提高,提前做好预止血,保持术野清晰,避免盲目操作引起的并发症;③手术层次感清楚,按流程操作,遵循开放手术的原则,以上关节突为目标,自背侧至腹侧辨清结构,依次为上关节突、黄韧带、神经根、突出髓核组织,先行髓核组织摘除,根据需要去除黄韧带;④严格遵循镜下结束标准,若神经根血管充盈不良、搏动不佳,需考虑其他残留压迫因素存在,避免遗漏,特别是神经根管狭窄患者,注意侧隐窝减压。程才、徐恒[13,14]等认为椎间孔镜对神经根管中间区及出口区减压效果好,无法减压神经根入口区,术前需辨别根管狭窄的范围,避免术后效果差。李永津等[15]认为对椎间孔狭窄,需进行充分成形以达到背侧及远端的减压。因此,椎间孔镜技术开展的早期阶段是各种不良事件的高发期,需要严格把握适应证,进行规范的技术培训,在有经验的医师指导下进行,通过一定数量的病例和经验积累,不良事件会逐渐减少。
3.2 不良事件原因分析
3.2.1 神经根损伤 神经根损伤为脊柱手术较为严重的并发症,文献[4,16]报道椎间孔镜技术治疗腰椎疾患神经根损伤的发生率为0.35%~0.7%,可引起不可逆的感觉、肌力下降。椎间孔镜技术神经损伤可发生在穿刺定位、工作通道置入及镜下分离髓核摘除的任何环节。本组1例,发生在工作通道置入过程中,患者诉下肢疼痛无力,即刻检查足背伸无力,透视见工作通道已达椎体中线,分析原因:穿刺较为水平,次级软组织扩张器扩张后因缺少关节突阻挡而进入过深,直接损伤L5神经根。因此,早期开展椎间孔镜务必反复多次透视,甚至在连续动态监视下穿刺置管,时刻保持与患者的有效沟通,椎间孔成形时需避免超过椎弓根内侧缘连线,镜下操作确保神经结构清晰可见并能得到有效保护。
3.2.2 硬膜囊损伤 Ahn等[17]报道椎间孔镜811例,出现硬膜囊撕裂9例,认为主要原因为硬膜囊与黄韧带及周围组织粘连严重,分离过程导致损伤。张良民等[4]报道4例硬膜囊撕裂,2例为摘除钙化的椎间盘时损伤。本组3例硬膜囊损伤,其中1例为椎间盘术后复发患者,术中分离黄韧带与硬膜囊时撕裂;1例为Punch钳咬除黄韧带时误伤;1例为经椎板间入路,穿刺针直接旋转突破黄韧带,见硬膜撕裂,马尾神经外露。因此,在开展初期阶段,慎重选择复发、巨大突出和既往有局部穿刺注射治疗史的病例;切除黄韧带前先行硬膜囊及神经根分离,操作轻柔;选择椎板间入路时,镜下逐层进入黄韧带,避免盲目一次性突破黄韧带的方法。
3.2.3 导丝断裂 发生率较低,叶猛等[5]报道660例椎间孔镜中出现1例导丝断裂。本组出现1例,原因主要为:穿刺靠内,采用骨钻系统进行椎间孔成形,未规范使用TOM针,而是强行下压骨钻进行上关节突腹侧骨质磨除,导致导丝弯曲,再加上导丝偏细,旋转时扭断。即刻透视结合镜下顺利取出导丝,未造成周围神经血管损伤。因此建议椎间孔成形需按规范操作,逐级成形,保证导丝和骨钻成直线关系,避免过度挤压骨钻。导丝不宜过细,术前仔细检查导丝的质量。
3.2.4 椎间盘突出复发 Kim等[18]认为巨大椎间盘突出、高龄、体重大、终板Modic改变为椎间盘术后复发的高危因素。Gu等[19]认为,除了体重因素外,中央型突出、外伤史、手术医生的经验也是高危因素。本组4例复发均发生在术后10天~2个月,1例有搬重物史,2例有Modic改变,翻修术中见髓核软骨终板脱出。因此,对于体重大、巨大椎间盘突出、终板Modic改变者,慎选椎间孔镜。对椎间隙过多射频处理亦可能是引起复发的因素之一。
3.2.5 类脊髓高压 张德辉等[8]报道4例类脊髓高压综合征,临床表现为颈项部疼痛、烦躁、心悸不适、血压升高及自下由上感觉平面异常等,均有硬膜囊小的撕裂口,认为其发生的原因为生理盐水顺着硬膜囊破口进入蛛网膜下腔,造成硬膜囊内压增高,可发生在手术的不同阶段,严重者可影响手术进行。本组3例中2例有硬膜囊撕裂,3例均发生在手术操作过程中,2例通过控制水压、肌注镇静药、抬高床头等措施缓解,手术顺利进行,1例由于患者难以忍受,手术快速结束后仰卧位抬高床头症状消失。因此,预防硬膜囊撕裂、保持头处于相对高位以及合适的水压是预防类脊髓高压的重要手段。
3.2.6 椎间盘假性囊肿 关于椎间盘术后假性囊肿,Kang等[20]认为一般可自行吸收,如疼痛剧烈,保守治疗无效,建议手术治疗。本组1例,对症治疗无效,行二次椎间镜手术,症状缓解。
3.2.7 减压不充分/中转开放手术 麻醉效果不佳、患者疼痛剧烈难以忍受、出血、类脊髓高压以及解剖变异等因素可导致减压不充分或中转开放手术,本组2例手术减压不充分及4例中转开放手术均与上述因素有关。因此,椎间孔镜技术开展早期,有必要将传统开放手术作为补救措施,以保证手术疗效和减少不良事件的发生,术前应做好医患沟通。
综上所述,椎间孔镜技术治疗腰椎疾患安全性好,优良率高,但在开展初期仍有相当高的不良事件和并发症发生,规范的技术培训、经验丰富医师的指导、术前术中正确的影像学评估、术中良好的疼痛管理、清晰的术野以及精细的手术操作等是预防椎间孔镜技术不良事件的重要环节。
——导丝概述及导丝通过病变技巧

