疾病再诊断项目的研究进展与启示
■ 王 晴 毛阿燕 严晓玲② 孟月莉 饶克勤
疾病再诊断是在对临床治疗方案进行优化和调整时常用的决策支持工具,对患者的诊断、治疗和预后有重要影响。疾病再诊断主要流程:患者得到家庭医生(首诊医生)建议的治疗方案后,再由患者的家庭医生以外的、专业与患者病情相符的医生提供咨询意见,对治疗方案的适当性或必要性做出二次判断[1-3]。20世纪70年代,美国出现手术过量导致费用不合理增高现象。为减少不必要的手术,提高医疗质量,部分地区开始实施疾病再诊断项目,随后,德国、澳大利亚、荷兰、以色列、韩国等也逐步开展再诊断项目服务[4-8]。目前,国际范围内再诊断项目实践丰富,在提高医疗质量、控制费用增长等方面发挥重要作用。
新医改以来,我国医疗事业取得了巨大成绩,但是一定程度上仍存在医疗费用居高不下的问题,医疗质量仍有待提高[9-10]。国际实践经验表明,起始于20世纪70年代的再诊断项目,已积累了一定的实践经验,并在保证医疗质量、控制医疗费用的不合理增长等方面有所成效。经过查阅文献资料发现,我国学者对再诊断项目的介绍与研究较少,因此有必要进一步全面系统了解再诊断项目的发展情况和实施效果等,为再诊断项目在我国的有益探索提供参考。因此,作者运用文献计量学方法对公开发表的关于再诊断项目实施效果的相关文献进行统计,对文献发表地区、期刊质量、研究项目类型、研究设计类型等情况进行分析,梳理出再诊断评价研究的时间、地区、研究质量、疾病病种和主要结论的相关信息等,为我国学者提供借鉴和参考。
1 资料与方法
1.1 资料来源
1.1.1 检索策略。检索EMBASE、PubMed、Ovid、Scopus数据库收录的关于再诊断的评估或评价的英文文献,检索词为“second opinion or second counseling or second consultation AND evaluation OR assessment”。检索中文数据库包括中国知网(CNKI)、万方数据库和维普数据库,检索词为“再诊断OR 二次诊断 AND 评估 OR 评价”,检索时间截至2018年5月31日。并对相关参考文献进行查看,将相关文献纳入本次研究之中。
1.1.2 纳入排除标准。该研究将纳入在电子数据库中发表的同行评审文献。纳入文献的内容需包含再诊断的应用、如何评估/评估结果(研究设计、人口、干预、效果等)。
以下研究将被排除:语言为除英语和中文外的文献;会议摘要;书籍或灰色文学;文献综述。此外,质量较差和信息不足的文献也将被排除(表1)。

表1 文献纳入、排除标准
1.2 文献提取
首先将检索结果在NoteExpress中去重。参与文献精读筛选工作的研究人员在此项工作开展之前进行了培训,以熟悉再诊断的含义及文献的纳入排除标准。在标题摘要筛选环节,重点在于文献是否与我们的研究课题相关;在全文精读筛选环节,重点在于文献是否包含可用的信息或数据。用Excel设计文献信息提取表并双人录入纳入文献的发表时间、研究所在国家/地区、刊登杂志的质量、研究设计、再诊断服务的项目类型、再诊断疾病类型、再诊断方式、主要结论等多方面的信息,进一步进行描述性统计分析,总结其研究特征。
1.3 检索结果
初步检索后获得747篇文章。 经过去重和标题摘要筛选,排除掉627篇。精读剩余120篇后,排除掉24篇文献,其中有13篇文献的研究点不是再诊断,18篇数据不足。最终有89篇文章纳入本次研究。文章纳入过程见图1。

图1 文献筛选流程
2 疾病再诊断项目的研究进展
2.1 再诊断项目的评价研究一直受到学者关注
对文献的发表时间进行分析得出,最早的再诊断项目的评价研究始于1978年,由美国康奈尔大学医学院的外科和公共卫生系完成,该研究对1972-1978年康奈尔大学发起的择期手术再诊断项目进行了回顾性分析,并对项目效果进行了评价。随后,在1980-1999年,共有11篇(12%)再诊断项目评价研究的文献发表。随着再诊断项目普及,再诊断项目评价研究的文献数量也逐渐增多,2000-2009年平均每年产出3.3篇再诊断项目评价研究的文献。2010年及以后发表的相关文献占纳入文献的一半以上,共52篇(54%)(图2)。

图2 89篇纳入文献的发表时间分布
2.2 美国开展的再诊断项目评价研究最多,其次为荷兰和德国
从文献发表地区看,美国开展的再诊断服务评价研究最多,占本次纳入文献的一半以上(48/54%)。其次,荷兰和德国开展的再诊断服务评价研究也相对较多,但均不到美国的四分之一,文献数量分别为11篇和8篇。此外,澳大利亚、意大利、英国和巴西均有2~3篇的再诊断服务评价研究的文献,其余部分国家和地区仅有1篇文献。
2.3 再诊断服务评价研究文献质量普遍较高
对研究纳入的89篇文献的期刊质量进行分析,85%文献的发表期刊均在SCI收录范围中。纳入文献的发表期刊涉及《The Oncologist》《CANCER》《Asia-Pacific Journal of Clinical Oncology》《Journal of Refractive Surgery》等多个期刊。
2.4 再诊断服务评价研究以回顾性研究为主
纳入文献的研究设计类型以回顾性研究为主,占总纳入文献的52%。横断面研究和前瞻性研究的文献数量分别为24篇(26%)和19篇(21%)。24项横断面研究中,12项研究的数据来源于问卷调查,3项研究的数据来源于访谈,9项研究的数据来源于一般数据收集。
2.5 癌症的再诊断服务评价研究是热点
对接受再诊断服务的患者情况进行分析发现,针对癌症患者的再诊断服务评价研究最多,文献数量为45(51%)。其他疾病类型的再诊断服务评价研究的文献数量分别为:消化系统疾病6篇(7%)、神经系统疾病6篇(7%)、精神和行为障碍3篇(3%)、皮肤和皮下组织疾病1篇(1%)、传染病和寄生虫病1篇(1%)。另有7项研究中不限研究对象的疾病类型(表2)。
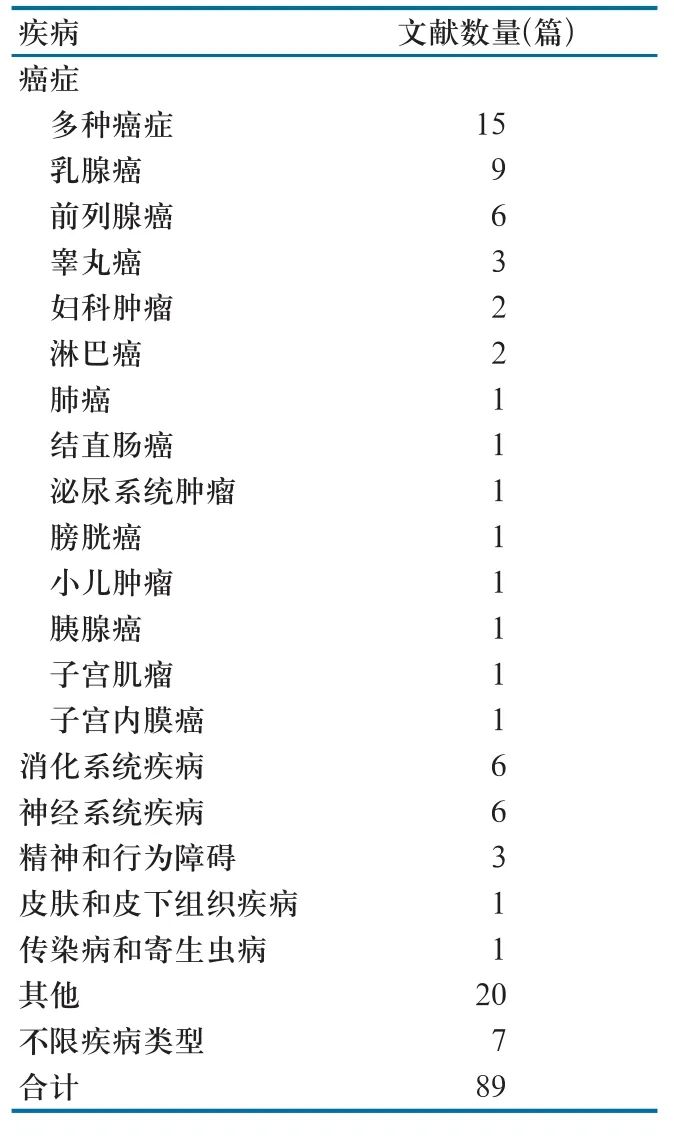
表2 89篇文献中研究对象疾病类型分布
进一步分析45篇针对癌症患者的再诊断服务评价研究,其中对乳腺癌患者和前列腺癌患者的再诊断服务评价研究最多,有15篇相关文献(33.3%)。睾丸癌、淋巴瘤、妇科肿瘤、膀胱癌、肺癌、子宫内膜癌、泌尿系统肿瘤、小儿肿瘤、子宫肌瘤、胰腺癌及结直肠癌也分别有1~3项该肿瘤患者的再诊断服务评价研究。另有15篇文献的研究对象包括各种类型的癌症患者。
2.6 再诊断项目的评价指标设计多角度,评价结果总体向好
评价指标涉及临床诊疗情况、患者健康改善情况、成本费用情况、患者态度情况等4个维度,各维度指标如表3。

表3 二次诊疗意见服务评价维度及指标总结
纳入文献的研究结论主要有5方面。第一,再诊断服务评价研究中,诊断不一致率是核心指标。不同研究结果中的诊断不一致率差异较大。各项研究的评价结果中,诊断不一致率差异大,由1.3%~51%不等[11]。第二,再诊断服务对于疾病的治疗和预后有重要临床意义。多位学者研究结论显示,病理与影像学再诊断对于疾病的治疗和预后具有重要的临床意义[12-15]。疾病临床再诊断项目的评价结果也显示,再诊断服务对疾病的临床治疗及管理有一定影响。第三,信息获取需求是患者寻求再诊断的主要原因,年龄和受教育程度是影响患者寻求再诊断服务的主要因素。患者寻求再诊断的原因包括信息获取需求、对首诊情况不满、他人建议与疾病状态等,其中信息获取需求是主要原因。年龄和受教育程度为影响患者进行再诊断的主要因素;自感健康状况、想了解治疗所有信息的意愿、患者的健康保险类型、患者对医学的熟悉度、社会支持接受度、参与愿意、接收到的医生消极反应、曾咨询的医生数、医院数量等因素也影响患者的再诊断行为。第四,成本费用评价总体向好[16-17]。第五,生存率、生活质量等患者健康结果得到提升[15,18-19]。
3 对今后开展再诊断项目研究的思考与启示
相关研究显示,每6位患者中就有1位患者接受过再诊断服务,并且这些患者中将近一半癌症患者[20-21]。本研究显示,不同学者对已开展癌症[22]、消化系统疾病、神经系统疾病、精神和行为障碍等不同疾病的再诊断服务项目进行了评价研究,对相应的诊断不一致率及具体诊断差异、患者治疗方案改变率及改变情况进行了报告,并提示肿瘤疾病的再诊断意见在一定程度上达到了控制医疗质量、改善患者预后的效果。效果评价的衡量指标包含4个维度,其中临床诊疗情况、患者健康改善情况及患者态度情况方面的研究较为丰富,为学者开展后续研究奠定了良好基础;而成本费用情况的分析评价研究较少,特别是近年来未有相关研究产出,这可能与开展此类研究具有一定的难度有关。今后学者对再诊断服务项目分析时可在医疗成本费用方面多加关注,从成本核算的角度,考察再诊断服务项目的价值。
经验表明,实施再诊断项目在控制医疗质量、改善患者预后等方面有着显著成效。我国已有一些商业医疗保险机构对再诊断项目进行了有益探索,但实践时间较短,尚未形成规模,对于其成效也缺少评估评价。结合国情和医疗卫生事业中存在的突出问题,有几方面值得思考:医疗再诊断项目是否适合在我国探索?如何结合我国实际情况有效借鉴国际再诊断项目的实施经验?如何发挥政府力量和社会力量在其中的作用?回答这些问题,还需要学者对再诊断项目进行研究和分析,充分理解再诊断项目这一新概念的内涵外延和实施中的运行机制、关键环节以及需防范的问题等。在此基础上,结合国情,扬长避短,因地制宜,开展再诊断项目在医疗改革中的有益探索。

