多囊卵巢综合征女性甲状腺自身免疫标志物的关联性研究
曹颖 何少雄 蔡伟雄 付冬梅
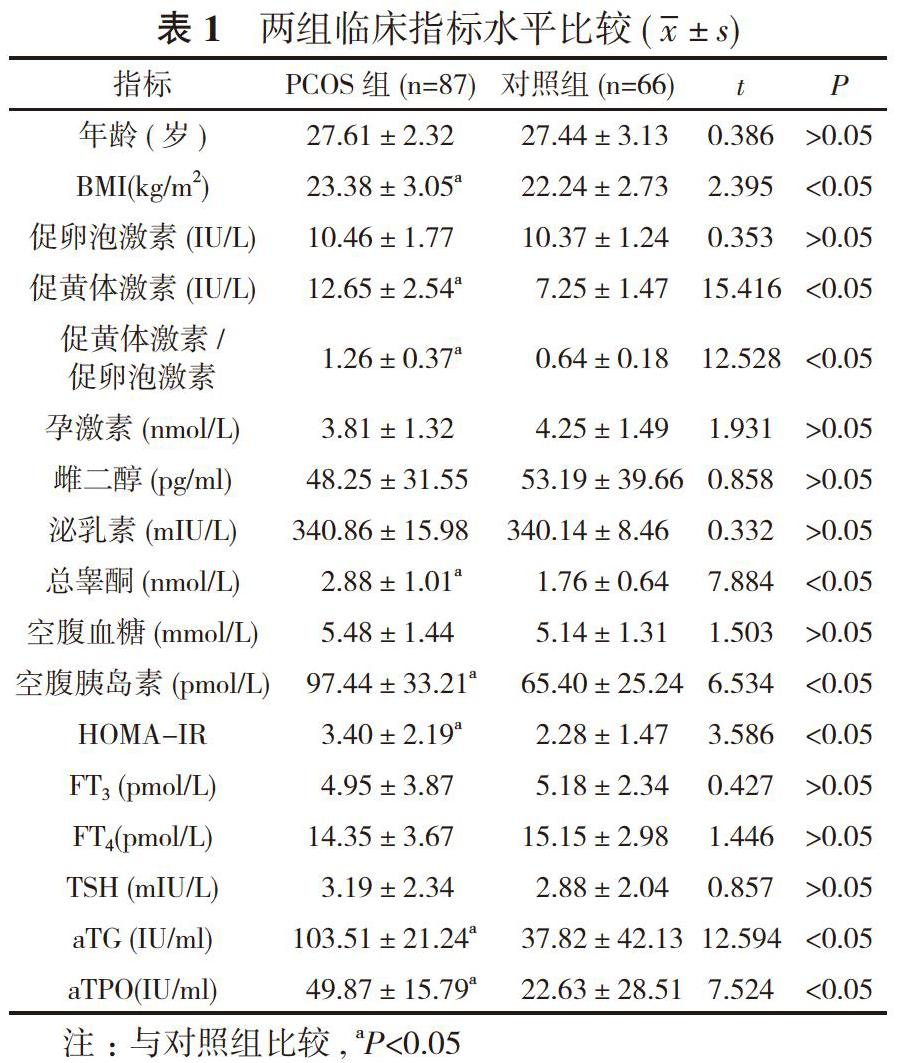
【摘要】 目的 研究多囊卵巢综合征(PCOS)女性体内甲状腺自身免疫标志物的水平。方法 选择诊断为PCOS的患者87例作为PCOS组, 另选同期健康体检者66例作为对照组。两组研究对象均抽血进行性激素和甲状腺自身免疫标志物的检测, 并分析比较两组研究对象的临床指标及甲状腺自身抗体阳性率。结果 两组的年龄、卵泡激素、孕激素、雌二醇、泌乳素、空腹血糖、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH)水平比较差异无统计学意义(P>0.05);PCOS组的体质量指数(BMI)(23.38±3.05)kg/m2、促黄体激素(12.65±2.54)IU/L、促黄体激素/促卵泡激素(1.26±0.37)、总睾酮(2.88±1.01)nmol/L、空腹胰岛素(97.44±33.21)pmol/L、稳态模型胰岛素抵抗指数(HOMA-IR)(3.40±2.19)、抗甲状腺球蛋白抗体(aTG)(103.51±21.24)IU/ml、抗甲状腺过氧化物酶抗体(aTPO)(49.87±15.79)IU/ml水平均显著高于对照组的(22.24±2.73)kg/m2、(7.25±1.47)IU/L、(0.64±0.18)、(1.76±0.64)nmol/L、(65.40±25.24)pmol/L、(2.28±1.47)、(37.82±42.13)IU/ml、(22.63±28.51)IU/ml, 差异均具有统计学意义(P<0.05)。PCOS组的aTG、aTPO检测阳性率分别为19.5%、21.8%, 均高于对照组的3.0%、3.0%, 差异具有统计学意义(P<0.05)。结论 PCOS患者的抗甲状腺球蛋白抗体和抗甲状腺过氧化物酶抗体水平较高, 及早筛查其甲状腺激素和甲状腺自身抗体水平可使患者尽早受益。
【关键词】 多囊卵巢综合征;甲状腺激素;甲状腺自身抗体
DOI:10.14163/j.cnki.11-5547/r.2020.08.022
PCOS是一种异质性疾病, 其主要的临床特征包括雄激素过多、卵巢呈多囊样且有月经异常。循证医学数据显示育龄患者PCOS的患病率约为5%~8%[1]。既往报道注重PCOS患者的生殖问题, 如月经失调、不孕不育、高雄激素血症和/或高雄激素临床表现(如多毛、痤疮等)[2]、聚焦于胰岛素抵抗、2型糖尿病及代谢综合征等长期健康风险的治疗与管理等[3], 但对于甲状腺激素和甲状腺自身抗体的关注度远远不够[4]。本文针对PCOS患者的甲状腺激素水平和甲状腺自身抗体进行了检测, 现将结果报告如下。
1 资料与方法
1. 1 一般资料 本研究采用病例-对照研究方法, 选取2019年1~12月在博罗县人民医院妇科门诊就诊的患者, 根据PCOS诊断的卫生行业标准[5], 纳入87例PCOS患者作为PCOS组;同时纳入与PCOS组年龄相匹配(±5岁)的66例健康体检者作为对照组, 对照组经PCOS诊断标准排除PCOS疾病, 且月经正常。
1. 2 研究方法 收集研究对象的年龄、身高、体重等基本资料, 同时抽取研究对象外周血, 检测外周血的性激素六项、空腹血糖、空腹胰岛素和甲状腺免疫标志物等。血糖的检测采用己糖激酶法, 试剂购自普瑞柏, 仪器为日立7600;性激素六项(促卵泡激素、促黄体激素、孕激素、雌二醇、泌乳素和总睾酮)、胰岛素、甲状腺激素(FT3、FT4、TSH)和甲状腺自身抗体(aTG、aTPO)的检测均采用化学发光法, 试剂购自罗氏, 仪器为罗氏e601。每日对样本检测前, 均进行仪器的定标, 确保变异系数控制在质控范围内, 保证实验的准确性。
1. 3 观察指标及判定标准 分析比较两组研究对象的临床指标及甲状腺自身抗体阳性率。甲状腺激素及甲状腺自身抗体检测阴性参考区间: FT3 参考区间3.1~6.8 pmol/L;FT4参考区间11~22 pmol/L;TSH 参考区间0.27~4.2 mIU/L;aTG 参考区间0~115 IU/ml;aTPO参考区间0~34 IU/ml各指标检测值超过上述参考区间提示检测结果为阳性。
1. 4 统计学方法 采用SPSS23.0统计学软件对数据进行处理。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2. 1 两组临床指标水平比较 两组的年龄、卵泡激素、孕激素、雌二醇、泌乳素、空腹血糖、FT3、FT4、TSH水平比较差异无统计学意义(P>0.05);PCOS组的BMI(23.38±3.05)kg/m2、促黄体激素(12.65±2.54)IU/L、促黄体激素/促卵泡激素(1.26±0.37)、总睾酮(2.88±1.01)nmol/L、空腹胰岛素(97.44±33.21)pmol/L、HOMA-IR(3.40±2.19)、aTG(103.51±21.24)IU/ml、aTPO(49.87±15.79)IU/ml水平均显著高于对照组的(22.24±2.73)kg/m2、(7.25±1.47)IU/L、(0.64±0.18)、(1.76±0.64)nmol/L、(65.40±25.24)pmol/L、(2.28±1.47)、(37.82±42.13)IU/ml、(22.63±28.51)IU/ml, 差異均具有统计学意义(P<0.05)。见表1。
2. 2 两组甲状腺自身抗体阳性率比较 PCOS组中aTG检测阳性17例(19.5%), 对照组中aTG检测阳性2例(3.0%), PCOS组的aTG检测阳性率显著高于对照组, 差异具有统计学意义(P<0.05);PCOS组中aTPO检测阳性19例(21.8%), 对照组中aTPO检测阳性2例(3.0%), PCOS组的aTPO检测阳性率显著高于对照组, 差异具有统计学意义(P<0.05)。
3 讨论
PCOS是无排卵功能障碍的育龄患者寻求不孕不育治疗的最常见原因[6]。因此, 对PCOS患者进行准确的诊断、治疗和随访显得尤为重要。甲状腺功能检查是评估经期功能障碍和并发甲状腺异常者以正确诊断PCOS发病及其远期并发症的主要研究之一[7]。
甲状腺激素是人体内的一种重要激素, 可通过下丘脑-垂体内分泌轴影响人体内的促卵泡生成激素、促黄体生成激素、雌二醇、催乳素等性激素的分泌。本研究结果显示, 两组的年龄、卵泡激素、孕激素、雌二醇、泌乳素、空腹血糖、FT3、FT4、TSH水平比较差异无统计学意义(P>0.05);PCOS组的BMI(23.38±3.05)kg/m2、促黄体激素(12.65±2.54)IU/L、促黄体激素/促卵泡激素(1.26±0.37)、总睾酮(2.88±1.01)nmol/L、空腹胰岛素(97.44±33.21)pmol/L、HOMA-IR(3.40±2.19)、aTG(103.51±21.24)IU/ml、aTPO(49.87±15.79)IU/ml水平均显著高于对照组的(22.24±2.73)kg/m2、(7.25±1.47)IU/L、(0.64±0.18)、(1.76±0.64)nmol/L、(65.40±25.24)pmol/L、(2.28±1.47)、(37.82±42.13)IU/ml、(22.63±28.51)IU/ml, 差异均具有统计学意义(P<0.05)。有文献显示, 炎症和免疫标志物可能在PCOS胰岛素抵抗和高胰岛素血症的发病机理中发挥了作用[8]。而雌激素可增加T细胞中白细胞介素6的表达, 而缺乏孕激素的抑制作用可能导致免疫系统过度刺激, 使这些患者更容易发生自身免疫性疾病[9]。在健康的女性中, 排卵后黄体酮可以抑制雌激素对免疫系统的影响, 但是PCOS患者体内缺乏该抑制作用会导致免疫系统过度刺激[10], 最终导致自身甲状腺疾病如亚临床甲状腺功能减退症(甲减)等的疾病发生。
本研究结果显示, 尽管甲状腺激素水平正常, 但PCOS组中aTG检测阳性17例(19.5%), 对照组中aTG检测阳性2例(3.0%), PCOS组的aTG检测阳性率显著高于对照组, 差异具有统计学意义(P<0.05);PCOS组中aTPO检测阳性19例(21.8%), 对照组中aTPO检测阳性2例(3.0%), PCOS组的aTPO检测阳性率显著高于对照组, 差异具有统计学意义(P<0.05)。表明PCOS人群发生甲状腺自身免疫性疾病的风险增高。最近发表的一篇纳入了1210例PCOS患者和987例健康对照者, 荟萃分析结果显示, PCOS患者的自身免疫性甲状腺疾病和甲状腺自身抗体水平较高[11], PCOS组患者自身免疫性甲状腺炎的发病率为26.03%, 而健康对照组的甲状腺炎发病率仅为9.72%, 亚洲人群的PCOS组发生自身免疫性甲状腺炎的比值比(OR)最高, 达到了4.56(95%可信区间:2.47, 8.43), 证实了甲状腺自身免疫性疾病如自身免疫性甲状腺炎与PCOS的发生发展存在高度相关性。
综上所述, PCOS患者自身免疫学甲状腺疾病的发病风险高于健康者, 建议临床医师在PCOS患者初次就诊时及时评估患者的甲状腺自身抗体和激素水平, 对于自身抗体阳性的正常甲状腺患者应密切随访, 以了解可能的甲状腺疾病和相关并发症。
参考文献
[1] 李小芳, 李秀莹, 林辉瑞, 等. 多囊卵巢综合征相关子宫内膜增生病变的研究进展. 中华妇幼临床医学杂志(电子版), 2018, 14(4):470-476.
[2] 赵晓苗, 李琳, 陈晓莉, 等. 伴有高雄激素血症的多囊卵巢综合征患者患有Ⅱ型糖尿病和肥胖的风险升高. 中华生殖与避孕杂志, 2017, 37(12):969-974.
[3] 木良善, 赵越, 乔杰. 肥胖与多囊卵巢综合征的关联性及潜在机制. 中華生殖与避孕杂志, 2018, 38(4):343-349.
[4] 南文惠, 龙杰, 董梦姣, 等. 多囊卵巢综合征患者易合并自身免疫性甲状腺疾病的相关机制研究进展. 医学综述, 2019, 25(19):3756-3760, 3766.
[5] 多囊卵巢综合征诊断:中华人民共和国卫生行业标准. 中华妇产科杂志, 2012(1):74-75.
[6] 石玉华, 陈子江. 多囊卵巢综合征生殖异常助孕前干预. 实用妇产科杂志, 2018, 34(8):573-574.
[7] 段然, 赵学敏, 李静. 多囊卵巢综合征患者甲状腺自身抗体表达与血清雌二醇及雌二醇/孕酮比值相关性研究. 重庆医科大学学报, 2018, 43(12):1556-1561.
[8] 孙子懿, 雷梦云, 刘聪, 等. 多囊卵巢综合征与单核细胞及炎性细胞因子的关系. 中国医科大学学报, 2018, 47(12):1128-1132.
[9] 陈丽娜, 王秀霞. 多囊卵巢综合征并发自身免疫病的研究进展. 中国实用妇科与产科杂志, 2018, 34(11):1287-1290.
[10] 向跃芸, 毛安华, 谭浩. 育龄期多囊卵巢综合征患者血清自身抗体研究. 国际检验医学杂志, 2014, 35(20):2773-2774.
[11] Romitti M, Fabris VC, Ziegelmann PK, et al. Association between PCOS and autoimmune thyroid disease: a systematic review and meta-analysis. Endocr Connect, 2018, 7(11):1158-1167.
[收稿日期:2019-12-30]

