螺旋CT灌注成像联合血清microRNA-20a、microRNA-210水平对非小细胞肺癌同步放化疗预后的预测价值
潘元威,董军强,胡丽丽,王 猛,周志刚
郑州大学第一附属医院放射科 郑州 450052
非小细胞肺癌(non-small cell lung cancer,NSCLC)是肺癌常见类型,手术是早期NSCLC主要的治疗手段,但由于NSCLC病情进展迅速,40%左右的患者确诊时已进展至晚期[1]。同步放化疗是晚期NSCLC患者重要的治疗手段,但即使接受规范化治疗,患者5 a生存率仍不足10%[2]。寻找可准确、早期评估NSCLC同步放化疗疗效及预测预后的指标,对治疗策略的制定及改善预后有重要意义。肿瘤细胞增殖及病灶扩大依赖于血液供应[3]。同步放化疗期间,肿瘤血供、血管通透性改变早于组织形态学改变。64层螺旋CT灌注(CT perfusion,CTP)成像属于功能成像技术,CTP参数可反映NSCLC微血管密度及组织血流变化情况,临床已有报道[4-5]认为CTP可用于肿瘤分期的判定及疗效评估,但关于其对NSCLC同步放化疗预后预测的研究仍较少。microRNA属于单链小分子RNA,在肿瘤发生、发展过程中起重要的调控作用。近年来研究[6]发现,microRNA-20a(miR-20a)、microRNA-210(miR-210)在NSCLC组织中异常高表达,在促进NSCLC细胞增殖、迁移及抑制凋亡等方面起重要调控作用,与患者预后关系密切。因此,本课题分析了CTP成像联合血清miR-20a、miR-210水平对NSCLC同步放化疗预后的预测价值,详述如下。
1 对象与方法
1.1研究对象病例纳入标准:符合国际肺癌研究协会NSCLC诊断标准,且经病理确诊;接受同步放化疗;卡氏功能状态评分[7]≥70分,预计生存期超过3个月;临床资料完整。排除标准:合并远端转移或其他部位恶性肿瘤;有胸部放疗史者或化疗间隔不足4周;治疗前血常规、血生化指标及心、肝、肾功能异常;合并严重肺心病、肺气肿等肺部疾病。按照上述纳排标准,收集2017年4月至2018年3月我院收治的105例行同步放化疗的NSCLC患者的临床资料。其中男72例,女33例;年龄50~75(58.20±6.45)岁;按照国际肺癌研究协会第八版[8]病理分期,Ⅰ+Ⅱ期11例,Ⅲ+Ⅳ期94例;病理类型:鳞癌56例,腺癌37例,其他12例;肿瘤位置:中央型62例,周围型43例;放疗剂量:<60 Gy者65例,≥60 Gy者40例。本研究经我院伦理委员会审批通过。
1.2同步放化疗及疗效评价放疗临床靶区为大体肿瘤体积(gross tumor volume,GTV)外放8 mm(中心性肺癌主支气管处外放1.5 mm),计划靶区为临床靶区外放8 mm,以95%计划靶区作为计量线,放射剂量为54~70 Gy,5~6次/周,共6周。联合化疗方案有PC(紫杉醇、顺铂)、GC(吉西他滨、顺铂)或DC(多西他赛、顺铂)方案等。放疗开始1周内进行同步化疗,放疗期间完成2个周期化疗。同步放化疗完成2周后,参照WHO制定的实体瘤疗效评价标准[9]评估临床疗效,分为完全缓解、部分缓解、稳定和进展。
1.3CTP同步放化疗完成2周后,进行64排螺旋CT(日本东芝)成像检查,检查前进行呼吸训练。首先进行全胸螺旋平扫,设定层厚5 mm,确定灌注扫描中心层面。高压注射器经肘前静脉注射浓度300 g/L的碘帕醇50 mL,注射速率5 mL/s,延迟扫描时间5 s,屏息扫描总时间345 s;扫描参数:50 mA、120 kV,矩阵512×512,视野320 mm×320 mm。扫描结束后将数据传送至Citaea 2工作站,应用肺部灌注分析软件进行数据处理和分析,采用去卷积法计算血流量(blood flow,BF)、表面通透性(surface permeability,PMB)、对比剂平均通过时间(contrast agent mean transit time,MTT)。所有患者CTP检查、扫描参数处理由同一影像科医师操作,保证扫描参数和影像数据处理方法一致。
1.4血清miR-20a、miR-210水平检测同步放化疗完成2周后收集患者的血样,Trizol法提取总RNA,反转录获得cDNA。采用实时荧光定量PCR法检测miR-20a、miR-210,严格按照SYBR Premix Ex Taq试剂盒说明书设定反应体系。反应条件:94 ℃预变性3 min;94 ℃变性15 s,57 ℃退火30 s,72 ℃延伸60 s,重复42个循环。以U6为管家基因,用2-ΔΔCT计算目的基因的相对表达量。实验重复3次。引物序列见表1。

表1 引物序列
1.5统计学处理采用SPSS 22.0分析处理数据。缓解组与未缓解组、生存组与死亡组CTP成像参数和血清miR-20a、miR-210水平的比较采用两独立样本的t检验;应用logistic回归分析筛选预后生存预测因子;采用Med Calc 9.3.0绘制CTP成像参数和血清miR-20a、miR-210水平预测同步放化疗预后的ROC曲线,评价预测效能。检验水准α=0.05。
2 结果
2.1典型CTP成像图1例疗效评估为部分缓解的患者CTP成像见图1上,BF为36.50 mL/(min·100 g),PMB为10.24 mL/(min·100 g),MTT为18.33 s。1例疗效评估为稳定的患者CTP成像见图1下,BF为55.71 mL/(min·100 g),PMB为16.80 mL/(min·100 g),MTT为12.56 s。
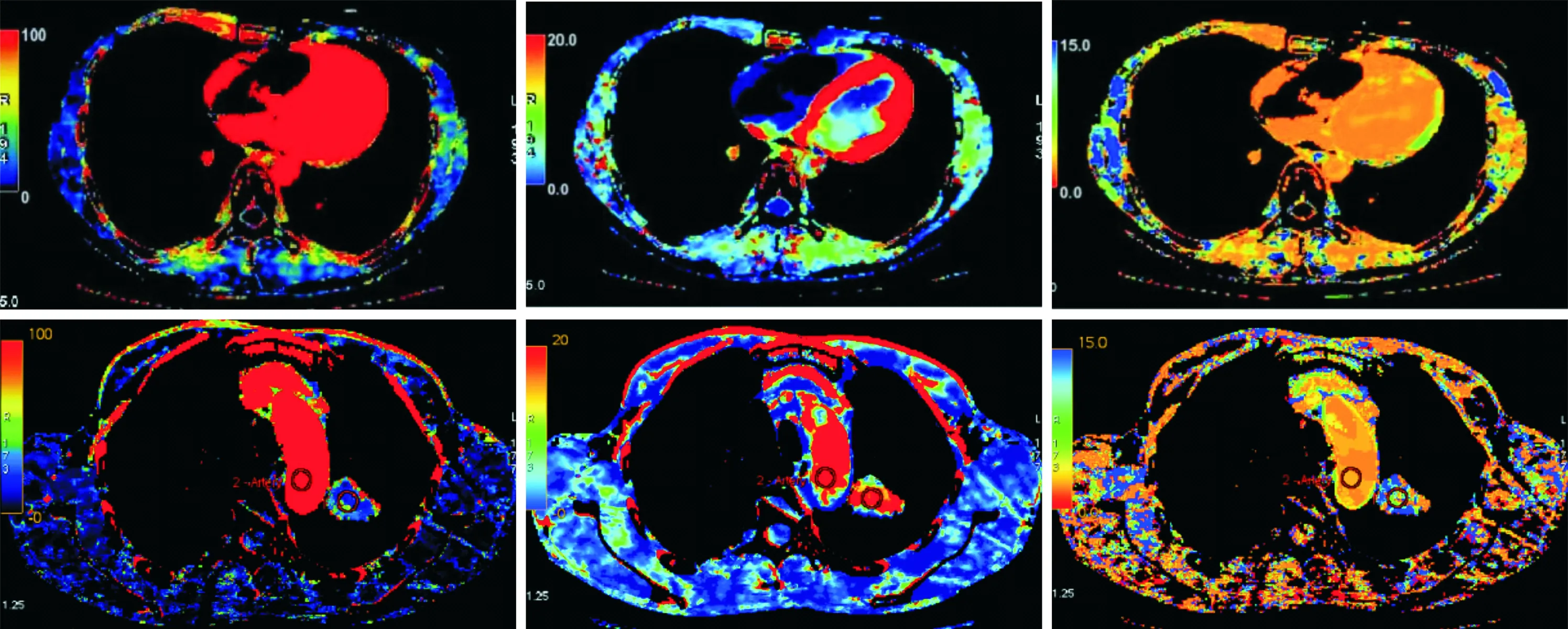
上:患者男,46岁,左肺腺癌,部分缓解;下:患者男,56岁,右肺腺癌,稳定;左:BF;中:PMB;右:MTT
2.2不同疗效患者CTP成像参数和血清miR-20a、miR-210水平的比较将完全缓解(15例)和部分缓解(69例)患者纳入缓解组,稳定(16例)和进展(5例)患者纳入未缓解组,同步放化疗后总缓解率为80.00%(84/105)。缓解组BF、PMB及血清miR-20a、miR-210水平均低于未缓解组,MTT长于未缓解组(P<0.05),见表2。
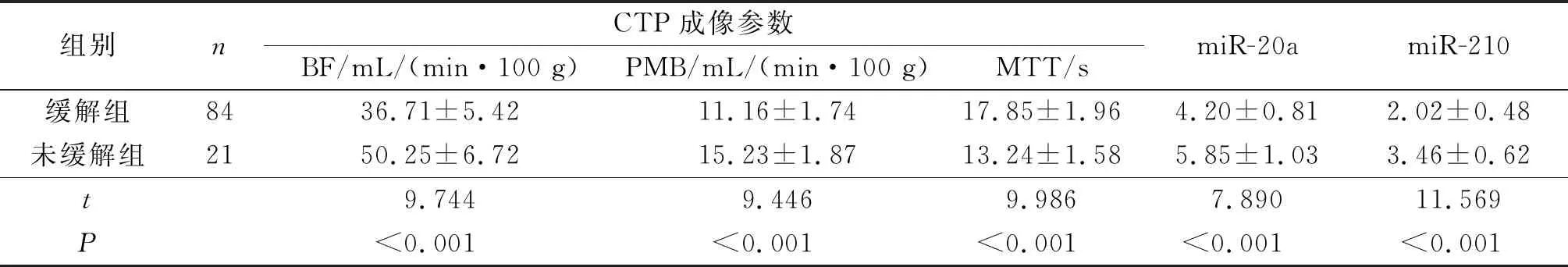
表2 缓解组与未缓解组CTP成像参数和血清miR-20a、miR-210水平的比较
2.3不同预后患者CTP成像参数和血清miR-20a、miR-210水平的比较随访1 a,生存68例,死亡37例,NSCLC同步放化疗后1 a总生存率为64.76%(68/105)。生存组同步放化疗后BF、PMB及血清miR-20a、miR-210水平低于死亡组,MTT长于死亡组(P<0.05),见表3。
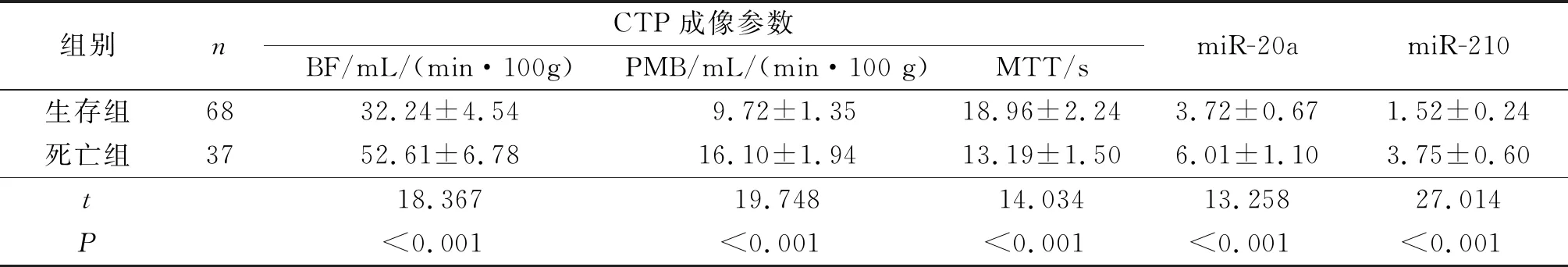
表3 生存组与死亡组CTP成像参数和血清miR-20a、miR-210水平的比较
2.4Logistic回归分析结果以患者性别(女=0,男=1)、病理分期(Ⅰ+Ⅱ期=0,Ⅲ+Ⅳ=1)、病理类型(鳞癌=0,腺癌=1,其他=2)、肿瘤位置(中央型=0,周围型=1)、年龄、放化疗剂量、成像参数(BF、PMB、MTT)、血清miR-20a、miR-210水平为自变量,以随访1 a的预后(生存=0,死亡=1)为因变量,进行logistic回归分析。结果(表4)显示,年龄、病理分期、BF、PMB、MTT及血清miR-20a、miR-210水平对NSCLC同步放化疗预后具有一定的预测价值。
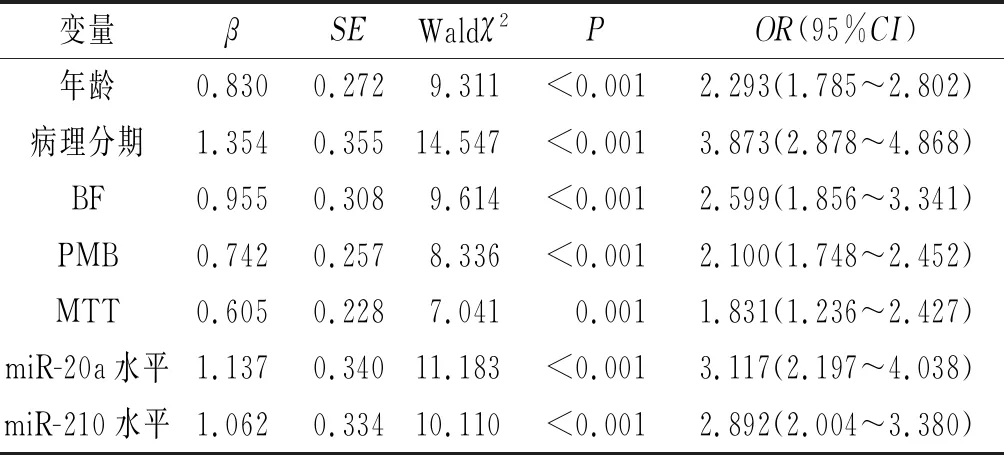
表4 Logistic回归分析结果
2.5CTP成像参数和血清miR-20a、miR-210水平对NSCLC同步放化疗预后的预测效果诊断试验结果见图2和表5。BF、PMB、MTT及血清miR-20a、miR-210水平对NSCLC同步放化疗预后均具有一定的预测价值。5个指标在诊断界点串联联合应用,对NSCLC同步放化疗预后的预测灵敏度、特异度和约登指数分别为72.97%、94.12%和0.671。

图2 CTP成像参数和血清miR-20a、miR-210水平预测NSCLC同步放化疗预后的ROC曲线
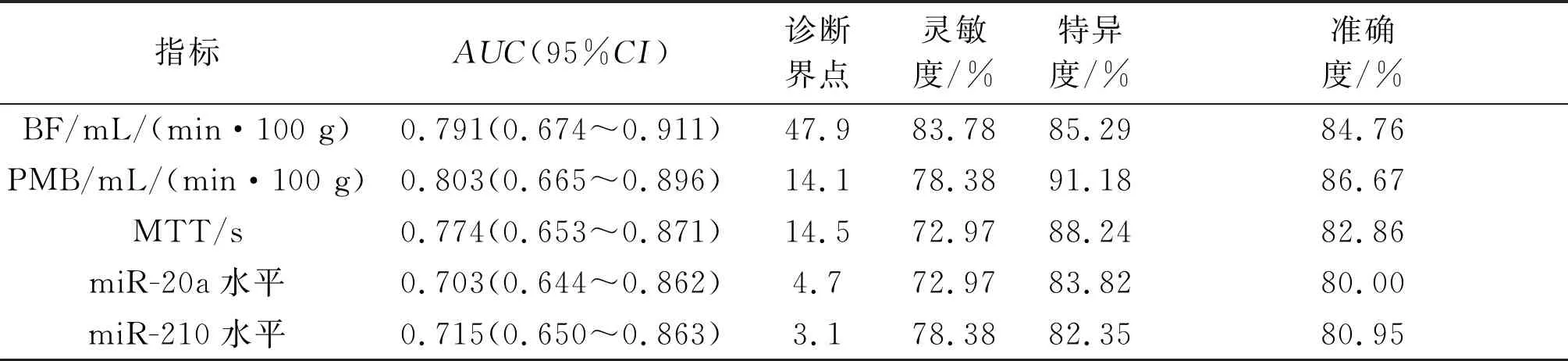
表5 CTP成像参数和血清miR-20a、miR-210水平对NSCLC同步放化疗预后预测效果
3 讨论
NSCLC早期以食欲减退、咳嗽合并呼吸困难等为主要症状,特异性差,多数患者就诊时已错过最佳手术时机,预后差。由于病情进展迅速,晚期NSCLC失去手术指征,同步放化疗成为其主要治疗手段,但整体治疗效果仍不理想[10-11]。NSCLC同步放化疗后,准确预测预后是指导后续治疗策略的重要依据。目前,临床多采用WHO制定的实体瘤疗效评价标准评估临床疗效,该标准主要以肿瘤大小改变为依据,对临床治疗策略的指导意义有限。
研究[12]发现,肿瘤血管常呈无序排列、广泛吻合血管池及内径分布不均等形态改变,且功能方面表现为通透性增加、血流量大且阻力小的特点,以利于肿瘤细胞无限增殖和生长。因此,观察“血管正常化”现象对评估临床疗效有重要意义。目前认为,CTP成像可准确、直观反映血管形态及功能改变,且具有无创、可重复的优点。CTP成像参数BF、PMB升高及MTT延长表明血管抑制较好;反之则说明对放化疗敏感性较差,肿瘤局部血供较为丰富,治疗后相对易复发和转移。NSCLC肿瘤血管在CTP成像中呈现高灌注、高渗透性,与正常组织血管的成像相比,BF、PMB、MTT均较高,经治疗后表现为BF、PMB降低,同时伴随MTT延长[13]。本研究结果显示,NSCLC同步放化疗后缓解组BF、PMB较未缓解组降低,MTT延长,与官红莲等[14]研究结果一致。随访1 a生存组患者BF、PMB低于死亡组,MTT延长,且logistic回归分析结果提示BF、PMB是NSCLC同步放化疗预后的预测因子。
已有研究[15]证实血清miR-20a、miR-210水平在NSCLC患者中异常升高,且被认为是潜在的肿瘤生物标记物;治疗后血清miR-20a、miR-210水平降低在一定程度上可反映病情控制效果。Dai等[16]研究发现,高水平miR-20a可促进NSCLC细胞糖酵解。俞鹏飞等[17]报道,胃癌远端转移患者血清miR-210水平高于无转移患者,提示miR-210与胃癌预后关系密切。本研究中NSCLC同步放化疗后缓解组血清miR-20a、miR-210水平低于未缓解组,证实其对NSCLC同步放化疗疗效评估有一定参考价值。随访1 a生存组患者血清miR-20a、miR-210水平低于死亡组,且logistic回归分析结果提示两者是NSCLC同步放化疗预后不良的危险因素。
预测结果显示,BF、PMB、MTT和血清miR-20a、miR-210水平均对NSCLC同步放化疗的预后有预测价值,5个指标串联联合的预测特异度高于单个指标。
综上所述,CTP成像参数BF、PMB、MTT及血清miR-20a、miR-210水平与NSCLC同步放化疗预后关系密切,联合检测对预后预测有较高应用价值,但仍需进一步扩大样本量以验证结论的准确性,为临床准确评估NSCLC同步放化疗疗效及预测预后提供更充分、可靠的证据。

