SARS-CoV-2暴露剂量与COVID-19潜伏期及病情发展趋势的相关性研究
罗伟濠贺荣章庹勤慧卢光明李 凯廖端芳
(1.湖南中医药大学,湖南 长沙 410208;2.南方医科大学附属郴州市人民医院,湖南 郴州 423000;3.人和未来生物科技 长沙有限公司,湖南 长沙 410000;4.苏州大学附属第二医院,江苏 苏州 215004;5.中国人民解放军东部战区总医院 南京大学附属金陵医院,江苏 南京 210002)
由新型冠状病毒(SARS-CoV-2)引起的新型冠状病毒性肺炎(COVID-19)爆发和蔓延,已经导致发病人数和死亡人数均超过2003年SARS的程度[1-2]。迄今,多篇论文已经对该疫情的流行病学特征和部分病例特征进行了较为详细的描述性研究[3-6],本文通过收集公开数据,对不同条件、不同地域疾病发生发展与感染者潜伏期进行比较,希望对疫情防控和患者治疗提供有价值的参考信息。
1 资料与方法
本文所有资料均来自公开发表的城市疫情报告和国家公布的疫情报告。湖北内外的数据比较,直接采用国家数据。国家数据截至2020年2月18日。潜伏期长短的数据,为分别收集多个城市的数据,留取资料信息完整的病例作为统计使用。聚集感染的数据,来自通过城市数据中的接触史明确的聚集事件。城市数据的采集截止2020年2月13日。
2 结 果
2.1 湖北内外疫情的比较
从图1可以看出,在发病时程上,湖北省尤其是武汉市作为此次疾病爆发的中心,累计发病人数其早期上升速度明显高于湖北之外的地区。呈现重症病例比例高、死亡人数高、治愈比例低的特点,尤其是治愈/死亡之比更是显著低于湖北之外的其他地区。湖北的重症病例与死亡病例与湖北之外其他省市相比较,在统计学上具有高度显著(图2)。这些结果提示疫情不同时程对疾病的发病率及病情轻重的显著影响。由于此次疫情的特殊人群结构,即湖北之外其他省市存在500万具有流行病学接触史、在武汉封城之前离开的人群。在此条件下,湖北内外COVID-19发病率仍具有显著性的时间差异和病情严重性差异,间接提示潜伏期的影响不可忽视。而潜伏期的长短由暴露剂量所决定。
2.2 湖北省之外其他城市感染者潜伏期变化
我们通过公开信息收集了12个城市的疫情数据,一共包含1852例确诊感染者。其中920例带有接触史和发病日期。以接触史的最后日期和发病日期作为本研究潜伏期的计算方式。结果如图3所示,总体上,随着发病日期的变化,潜伏期表现为延长趋势。对这些具有确切潜伏期患者的数据整理分析还发现,其潜伏期中位数大约为6天,大部分人的潜伏期范围从1天到15天而不是14天(这里的15天是至少15天)。其中最长者推测长达为28天(某男,79岁,社旗县李店镇人。患者儿子于1月6日从武汉返回社区家中,一直与其同住,其于2月3日发病,现在社区所在县人民医院隔离治疗,2月6日确诊)。湖北以外地区潜伏期随着疫情进程逐渐变长的明确走势,是多种防疫措施尤其是隔离措施发挥了降低环境病毒剂量的效应,在暴露剂量与人群机体抵抗力二者之间的平衡上促进了后者超过前者的作用。潜伏期的延长,对应的是R0下降和疫情逐步得到控制。
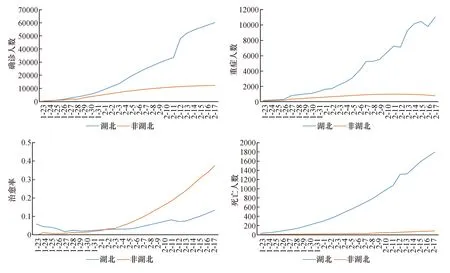
图1 湖北与湖北之外内地疫情比较湖北地区在发病率、重症率、病死率三个方面都高于湖北之外的地区,而治愈率则更低
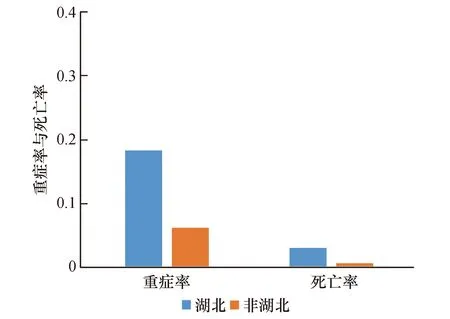
图2 湖北内外重症率与死亡率统计比较
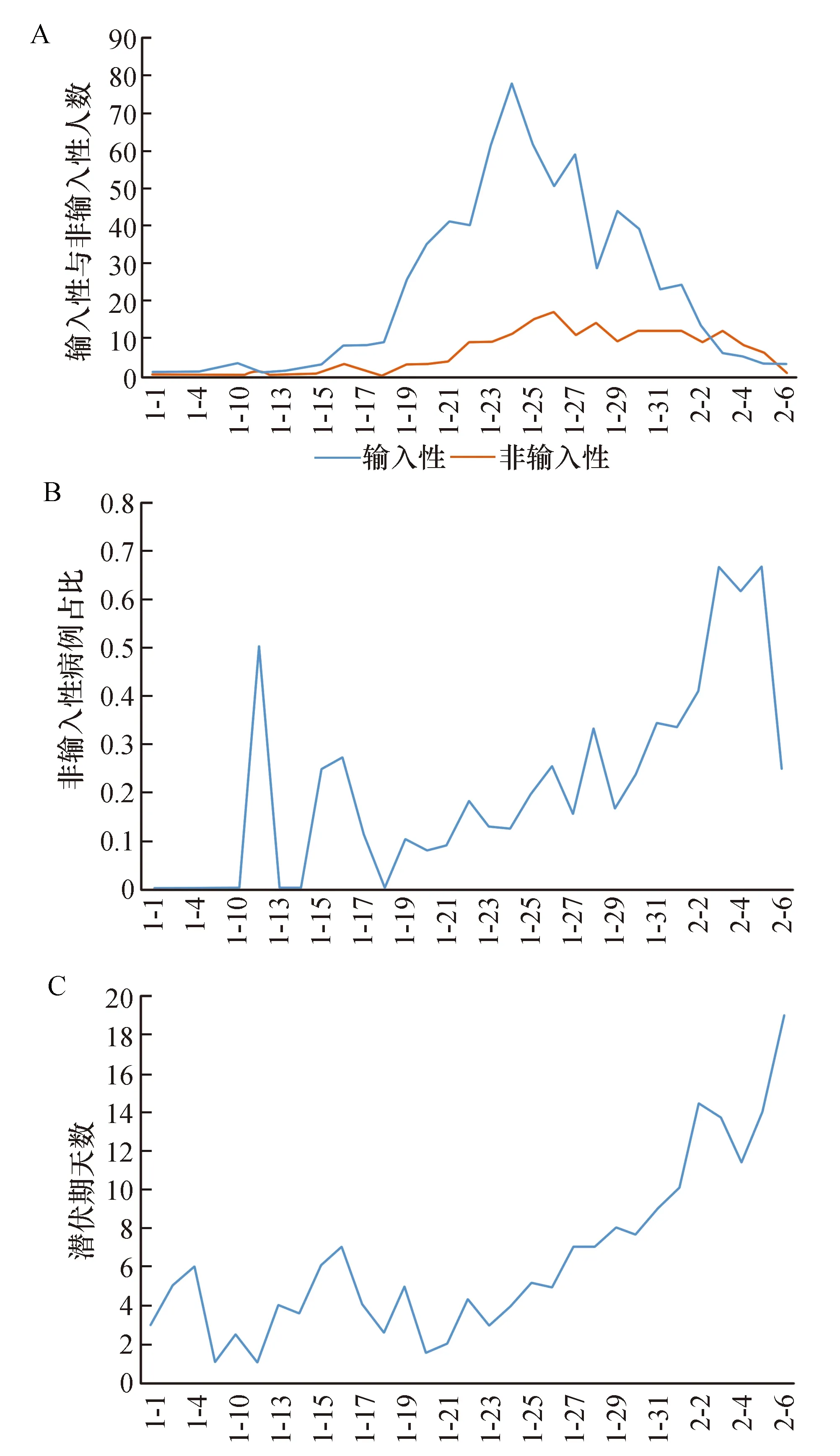
图3 湖北外感染病例的接触史分类和总体潜伏期趋势A:以1月23日为拐点,输入性病例由上升趋势开始下降;B:本地病例新增数总体上远远小于输入病例。此图选取具有明确潜伏期的病例,对本研究收集的多个城市样本具有较好代表性,显示湖北以外的R0小于1,疫情处于有效控制之中;C:潜伏期在输入性病例上升阶段变化时不显著,随着输入性病例增加进入下降趋势,潜伏期明显延长。提示本地二代和二代之后病例的潜伏期相对较长,可能与其暴露剂量比湖北地区相对较低有关
2.3 聚集发病个案分析
一个传染源传染的人数差别以及潜伏期的差别可能与传染源向环境释放病毒量有关,而更重要的影响因素是与其密切接触且可能被传染的人群数量。不同聚集传染事件中的潜伏期差异较大。图4为实验收集的部分聚集感染事件分析。结果显示了5起聚集性传染事件的数据。其中2起事件中的平均潜伏期均明显短于已报道的平均潜伏期(~6天),另外3起的潜伏期则相对较长。由于聚集事件的环境的差异,以及参与者抵抗力和传染源释放病毒能力的不同,不同事件导致的潜伏期各有差异。上图中的邵阳与合肥两起聚集感染,应为非家庭成员,相同的基因背景导致相同的抵抗力低下可能性不高,而暴露剂量相对较高和高于易感者抵抗力上限,是较合理的解释。
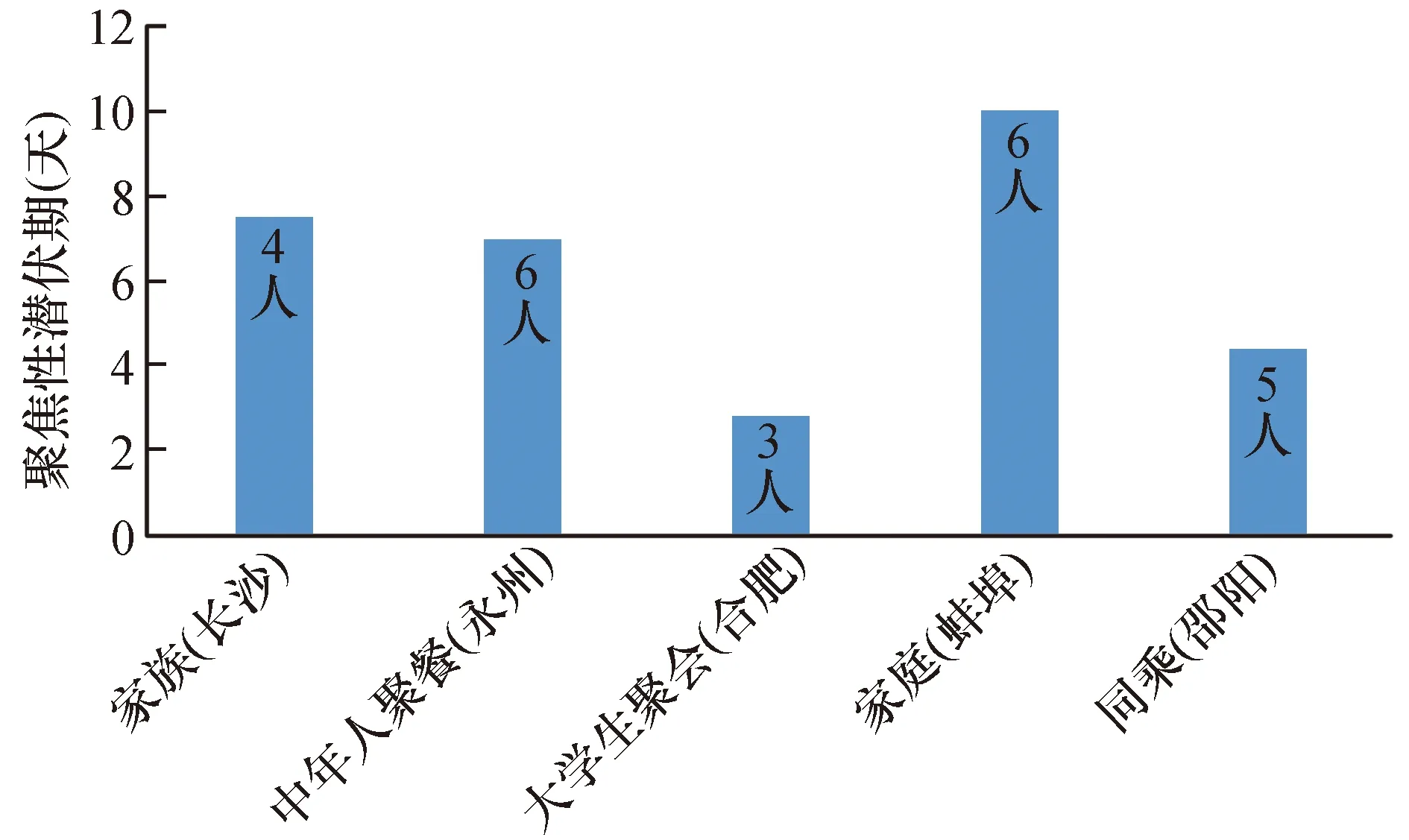
图4 代表性聚集性感染潜伏期实例
3 讨 论
本研究通过对不同条件下COVID-19发生与潜伏期关系的分析,发现发病率高低与潜伏期成负相关,且发病率高低与疾病轻症、重症比例和病死率密切相关。鉴于潜伏期与暴露剂量具有依赖性,本研究结果提示:COVID-19是否发生、病情严重程度以及病死率高低均可能与被感染者受感染时的SARS-CoV-2暴露剂量相关。
COVID-19主要由空气传染,空气中SARS-CoV-2含量或单位体积空气中病毒拷贝数,取决于传染源单位时间内释放到空气中的量和病毒在特定环境中的生存时间。前者与传染者人数及其体内病毒载量相关,后者则受环境温度、湿度、通风条件、紫外光照、以及空气中其他干扰(有/不利于)病毒生存因素的综合影响[7-9]。一种病原微生物的传染性在流行病学上常用基本传染数(Basic reproduction number,R0)表示,指在没有外力介入、同时所有人都没有免疫力的情况下,一个感染到某种传染病的人,会把疾病传染给其他多少个人的平均数。即当传染源为单一个体、且被传染者是在传染源和被传染者均对疾病并不知情、同时社区不存在对该疾病采取预防措施条件下,一个传染源所能感染的下一代被感染者人数。关于SARS-CoV-2的R0,现有文献报道R0为2.24~3.58之间,表明该病毒具有高度传染性[10-13]。
然而,根据定义,R0不是病毒毒力的内在指标,而是病毒毒力与人为环境因素相互作用的结果。对于同一病毒,不同环境下所得到的R0各不相同。对SARS-CoV-2而言,一个十分难得而能够验证其R0数值的、且具有人体实验效果的事例,是目前感染人数持续攀升的(日本)钻石公主号灾难性感染事件。本文收集数据中多个规模大小不一的其他聚集性感染同样呈现出潜伏期短、感染率高的现象。提示空气中病毒浓度越高,相应的应通过隔离控制病毒向公众环境释放、采取通风与消毒加快空中病毒死亡,方可达到降低环境中病毒密度,从而压低R0值、延长潜伏期、降低感染率,最终起到加快疫情消退的效果。
从个体生活的纵向时间轴线来说,当致病微生物的暴露剂量小于个体抵抗力时,表现为无症状感染和随后的感染消失;当两者相当时,则为持续非疾病状态的病原携带者;只有当暴露剂量大于个体抵抗力时,疾病才得以发生。对一些长期存在于机体的病毒如带状疱疹病毒和单纯疱疹病毒,无疾病携带状态与疾病状态可以随着身体内二者的此消彼长而交替进行。由于SARS-CoV-2是一个全新的病毒,其与人体宿主相互作用的最后结果,是仅仅表现为短期无症状感染和致病两种情形,还是在较长时间内将表现为第三种情形——重复感染,还需要时间予以观察证实。从目前能收集到的短期个案报道分析,难以推测第三种情形是否为真[14]。
上述讨论SARS-CoV-2暴露剂量与疾病发生与否的三种情形,是针对个体依据时间纵向而言,其中的SARS-CoV-2暴露剂量(尤其是第三种情形),已经包含了不同时间段机体内病原体存在和繁殖的部分。对人群横向而言,当暴露于含有一定感染源的环境时,若暴露时间较短、暴露剂量中病原体在被暴露者体内的繁殖部分远远小于环境中的剂量,则暴露剂量可以视为衡量而非变量。此时暴露剂量与抵抗力的相互关系中,不同个体的抵抗力是唯一变量。当暴露剂量较低时,仅表现为个别抵抗力较低且低于暴露剂量者的散发性感染;当暴露剂量相对较高、且高于部分人的抵抗力时,则表现为一部分人群的小规模群体感染;而当暴露剂量远高于所有在场个体的抵抗力时,则会造成所有人均被感染的极端情形。后两种情形,尤其是第二种情形(小规模群体感染),是聚集性感染得以发生的原因。
降低暴露剂量之所以导致潜伏期变长和发病率降低,是因为无症状感染者比例提高所致。感染性疾病是由病原体感染宿主导致宿主生理功能出现短期或长期破环、不能维持在生理范围而进入病理范围所致。对于物理性和化学性致病因子,决定病与非病以及疾病的严重程度,基本上都依从量效关系。但是,对生物学致病因子如细菌或病毒,除了量效关系之外,少部分人的疾病严重性还取决于机体免疫系统的参与,经典链球菌感染所致的肾功能障碍和SARS-CoV-2感染引起的炎症风暴就是有力证明。
本文为流行病学数据分析,没有采集环境和被感染者生物标本进行实验研究。虽然难以排除武汉封城之前离开湖北的450~500万人在平均抵抗力上可能略微高于留在武汉的1000万人,但这种抵抗力的有限差异完全无法解释这两个亚人群表现出来的湖北内外重症患者比例和死亡比例显著高于湖北之外的事实。有一点无可争议,即武汉和湖北在武汉封城之前没有达到疫情的高峰期,其时感染者人数不多,由感染者释放到环境的病毒相对较少,封城之前离开的人群暴露剂量也相应较低。而留在武汉的1000万人则在封城后随着疫情的恶化继续暴露在较高剂量病毒环境下,最后形成了两个亚人群暴露病毒剂量的差别。如上所述,高剂量暴露的被感染者潜伏期相对较短,突然出现的高载量病毒使免疫系统缺少了与病毒互相适应的必要过程,从而在疾病发生发展中容易出现对外来病毒的炎症因子风暴,使病毒复制的主要所在的肺部并迅速出现大量渗出和细胞坏死,甚至呼吸衰竭。严重病例的炎症风暴还可以波及其他重要器官,导致多器官衰竭。而对于潜伏期相对较长的被感染者,免疫系统有时间对病毒建立相互辨认和适应,炎症则以较为温和的普通细胞内免疫反应为主,逐步有体液免疫的加入,最后大多得以痊愈。
本文对潜伏期与疾病发生发展的探讨,对当前疫情的防治仍然具有较为广泛的参考价值。其一、一种新流行病的爆发,其潜伏期和R0都不是自始至终固定的,潜伏期表现为由长变短再变长的过程;相应的,R0则表现为由小变大再变小直至接近或等于0的过程。其二、为有效促进疫情消退,各种减少环境暴露剂量的措施都有实施的意义。因此,自2020年1月23日,我们多次向武汉疫情防治组、广州多个医学团队、国家卫健委、全国人大和国务院公众建议网站等提出建议:1)采集SARS康复者、COVID-19康复者和两种病毒感染的非患者血液;2)放弃基因检测阳性作为确诊病人标准;3)快速研发基于CRISPR/cas13针对SARS-CoV-2的腺病毒;等等。其三、鉴于部分SARS-CoV-2感染者并无临床表现,开展无症状感染者的筛查,应当成为除湖北之外疫情防控的工作重心[15-16]。对无症状感染者筛查的时间,需要考虑SARS-CoV-2在病人愈来愈长的潜伏期特点,即该病毒有可能在无症状条件下存在于宿主体内数周甚至更长的可能性。其四、在病人治疗方面,对潜伏期较短的患者,要提防其随时加重病情的可能。其五、作为监控和评价不同地区疫情,非输入性病例的增长数量和区分输入病例的潜伏期长短应当作为直接的和最为可靠的指标。一些特殊的例子,如西藏的输入性病例迄今尚未导致非输入性病例的发生。同样的,国际上多个国家较长时间以来一直保持报告病例数仅为1例,除密切接触者较少之外,还与暴露剂量没有超过被暴露者的抵抗力具有一定关系。与此相反,湖北疫情较长时间得不到有效控制,一方面与有限空间大量病例不停向环境释放病毒导致暴露剂量增高有关;另一方面也可能与隔离人群的聚集感染、医院高感染率、病房交叉感染使轻症恶化成重症具有一定关系。为了提高治愈率,武汉轻症病例可以向治愈率高、R0低的地区转移。最后,中国抗击疫情的经验和暴露剂量对感染发病的关系,为国际社会有效防控COVID-19提供了有价值的参考,并且提示SARS-CoV-2在全球范围流行中导致大量病患和死亡的可能性较小。这正是本研究团队关注的重点。
需要再次强调两点:首先,这里有关重症与死亡相关解释,只是推测,有待未来实验室证据的支持;其次,潜伏期长短与病症轻重和死亡病例的相关性,在本次疫情迄今已经导致数以万计的重症患者和数以千计的死亡患者并还将扩大数字的情况下,疫情结束后如果这些病例的潜伏期数据得以公开,将直接验证或修正本文的推测,为未来抗击流行病,提供十分有价值的指导作用。
综上,依据病原体与宿主抵抗力相互作用,本文在有限数据基础上推测和强调了暴露剂量的意义。疫情早期中心区与蔓延后外周区之间发病率的差异、以及聚集感染与散发感染人群之间重症与病死率的差异,均可能与前者存在高暴露剂量相关;而无症状和轻症感染者,则可能是接触低暴露剂量的结果。由于突发传染病减毒疫苗难以应急制备,人类未来应对传染病爆发的策略,应不必排除极低暴露剂量天然病毒作为接种的方案。迄今通过人为努力成功消灭的唯一一个恶性传染病——天花的接种,就曾走过采用天然人天花病毒和天然牛天花病毒的历程,值得借鉴。最后,鉴于国际社会具有控制环境暴露剂量的较有利条件,SARS-CoV-2应不大可能构成全球健康重大风险。
致谢:本研究得到湖南省科技厅“长株潭国家自主创新示范区专项(2018XK2106)”和中国核工业集团“菁英人才”项目支持;同时感谢BIOCELL Diagnostics,Inc.公司徐文斌博士提供帮助。

