气囊强化管理对气管切开患者医院感染发生情况的影响
罗娟
江苏大学附属医院神经外科,江苏 镇江 212000
预防院内感染是医院一直重点关注和急需解决的问题,气囊强化管理是一种简便、易行的有效预防手段。气管切开术中,由于气管被切开,导致气道与外界相通,加之对外源性细菌丧失预防能力,大大增加了肺部感染的几率[1]。气管切开患者中,临床常规采用的气切套管上均具有气囊装置。其作用在于对气囊充气后,可固定导管,有效封闭气管壁与气切套管间间隙,确保潮气量,避免滞留在口咽部、气管导管气囊等分泌物进入呼吸道,导致肺部感染[2]。因此,规范正确的气囊管理在预防感染中具有重要意义。鉴于此,本研究就采用气囊强化管理对气管切开患者医院感染发生情况的影响加以探讨。具体报告如下。
1 资料与方法
1.1 一般资料 研究选取2017年3月-2019年9月到本院治疗的需气管切开患者100例,按随机数表法分成对照组和观察组,各50例。对照组男28例,女22例;年龄44-67岁,平均年龄(55.53±5.79)岁;疾病分型:脑出血21例,颅脑损伤29例。观察组男30例,女20例;年龄46-70岁,平均年龄(58.46±5.91)岁;疾病分型:脑出血23例,颅脑损伤27例。观察组上述基础资料相比较对照组均衡性良好(P>0.05),可对比。本研究经院内医学伦理学委员会批准。纳入标准:患者符合高压氧治疗指征,需进行高压氧舱治疗;患者知情并同意参与本研究。排除标准:肺部存在感染;慢性肺心病;慢性阻塞性肺疾病;免疫系统功能异常;妊娠期及哺乳期女性;精神认知异常。
1.2 方法 对照组采用气囊传统管理,即给予患者气切套管下吸痰,护理人员清除气囊上残留的呼吸道分泌物后,不改变气囊内空气量,之后进入舱内行高压氧治疗。观察组采用气囊强化管理,即给予患者气切套管下吸痰,护理人员清除气囊上残留的呼吸道分泌物,并用注射器向气囊内注入3-5 mL空气,之后进入舱内行高压氧治疗。结束后再将气囊内空气再抽出3-5 mL。
1.3 观察指标 ①记录两组患者治疗后肺部感染情况,感染率=感染例数/n*100%。②记录两组患者治疗前后痰液量、吸痰间隔时间、血氧饱和度(SaO2),SaO2指标检测:分别在治疗前和治疗后7 d取患者空腹静脉血2 mL密封待检,避免接触空气。
1.4 统计学方法 采用SPSS 18.0软件进行数据处理,计量资料以(Mean±SD)表示,采用t检验;计数资料用百分比表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 肺部感染 气囊管理后,观察组肺部感染患者2例,发生率为4.00%;对照组肺部感染患者8例,发生率为16.00%。差异有统计学意义(χ2=4.000,P=0.045)。
2.2 痰液量、吸痰间隔时间、SaO2的比较 气囊管理前,两组患者痰液量、吸痰间隔时间、SaO2水平相比,差异无统计学意义(P>0.05);气囊管理后,观察组痰液量低于对照组,吸痰间隔时间长于对照组,(P<0.05),两组SaO2水平相比,差异无统计学意义(P>0.05)。详情如下表1。
3 讨论
气管切开术适应症多为异物、喉部严重或外伤所致的喉阻塞;颅脑外伤、脊髓灰质炎等各种原因所致的下呼吸道滞留;脓肿伴呼吸困难、咽部肿瘤、气管中有异物,内镜下钳未取成功等[3]。
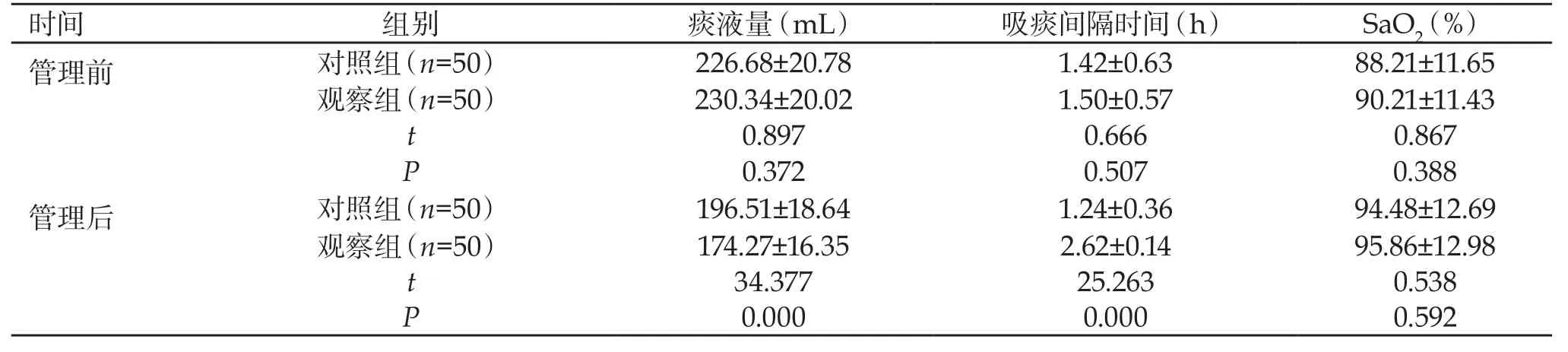
表1 两组患者气囊管理前后痰液量、吸痰间隔时间、SaO2对比(Mean±SD)
气管切开术是保证患者在救治过程中呼吸道通畅的重要手段,手术中因患者气管被切开,气道敞开与外界相通,会使呼吸道内水分丧失,导致痰液黏稠,出现痰痂,再加之上呼吸道已经完全丧失对外源性细菌的正常防御能力,故肺部极易受到感染[4]。气囊充气后,可固定导管,保证气道适宜潮气量,还可使气管与气囊间不存有间隙,预防气管与管道漏气,使气管导管、口咽部等分泌物进入肺部而造成感染[5]。故气囊强化管理在临床应用中具有重要意义。患者在行高压氧舱治疗时,由于舱内气压增大,气囊会受其影响变小,封闭气道压力减低,气囊与气管间产生间隙,使滞留在气管导管气囊、口咽部及声门下大量微生物分泌通过气管与气囊间间隙进入呼吸道,引发院内感染[6]。本研究通过气囊强化管理,将管与气囊间间隙封闭,阻断外源性感染途径,可有效降低感染发生率,结果显示,应用不同气囊管理方式后,观察组感染发生率低于对照组,且痰液量明显低于对照组,吸痰间隔时间长于对照组,这足以证明气囊强化管理在气管切开术中的可行性。由于气囊传统管理未考虑到由于大气压的作用,气囊上的滞留的分泌物还会随压力的作用流入呼吸道,引发感染。若对气囊加强管理,在入舱前清除呼吸道分泌物后注入3-5 mL空气,出舱后再排出3-5 mL空气,可有效预防滞留在气囊上的分泌物流入呼吸道,降低感染率,减少呼吸道水分丧失,降低痰液量。
综上所述,气囊强化管理在气管切开临床应用中效果显著,可有效降低感染发生率,减少痰液量,延长吸痰间隔时间,值得临床推广。

