肾小球巨大稀少症1例
张文静 张 超 兰 平 孙吉平
1 病例资料
患者,男性,18岁,主诉“尿检伴肾功能异常8个月”,于2018年4月17日入院。患者8个月前体检发现尿蛋白++、隐血阴性、24 h尿蛋白定量3.1 g、尿素氮7.31 mmol/L、肌酐148 μmol/L,测血压正常,于当地医院查抗“O”、补体C3、自身抗体谱、ANCA、肝炎系列均未见异常,行肾活检病理为“急性肾小管损伤”,按“慢性肾炎、急性肾损伤”给予金水宝胶囊、尿毒清颗粒等治疗。出院后多次复查血肌酐波动于140~159 μmol/L,自觉效果欠佳。后就诊于我科门诊,查尿素氮8.41 mmol/L、肌酐158 μmol/L,门诊给予口服强的松30 mg/d及坎地沙坦降尿蛋白等治疗。2周前复查肾功能较前无变化,24 h尿蛋白定量2.812 g,后自行停用强的松,此次为进一步诊治收住入院。既往体健,否认过敏史。个人史:生于原籍,足月顺产,出生时体质量3 600 g,喂养顺利,无毒物接触。其父亲体健,母亲患有高血压,家族中无类似病史。入科时查体:生命体征正常,身高186 cm、体质量56 kg,BMI 16.18 kg/m2,发育正常,体型消瘦,头颈部、心肺腹部以及神经系统查体均未见异常,四肢对称无畸形,双下肢无水肿。实验室检查:尿蛋白微量、尿比重1.009、尿β2-MG>2 500 μg/L、24 h尿蛋白定量0.48~0.68 g、血红蛋白 125 g/L、白蛋白 35.5 g/L、尿素氮 6.07 mmol/L、肌酐162 μmol/L、胱抑素C 1.638 mg/L、尿酸346 μmol/L;ANCA、抗肾小球基底膜抗体、血清蛋白电泳、免疫八项、自身抗体谱、风湿三项、抗磷脂酶A2受体抗体、糖代谢、传染指标、心电图等均未见异常。超声:左肾107 mm×47 mm×51 mm、右肾105 mm×44 mm×33 mm,皮髓质分界尚清,右肾旋转不良。双肾ECT:GFR L=16.69 mL/min、R=12.68mL/min,双肾血流灌注及实质功能明显受损。
入院后,再次行肾穿刺活检。光镜:可见2条皮质,肾小球总数3个,小球体积增大,平均直径(292.3±9.58)μm,1个球囊腔扩张,系膜区弥漫性轻度增宽,系膜细胞增生伴基质增加,毛细血管袢开放尚可,内皮细胞无明显增生,足细胞减少,球囊壁节段增厚,分层,PASM+Masson染色可见基底膜无明显增厚,节段嗜银减弱;肾小管肥大,节段基底膜增厚,上皮细胞颗粒变性,散在萎缩,管腔内可见少许蛋白管型;肾间质多灶状增宽伴轻-中度纤维化,小灶状单个核炎细胞浸润;小动脉未见明显病变。免疫荧光:可见1个小球,IgM于系膜区呈颗粒状沉积,IgA、IgG、C3、C1q、FRA均未见异常,见图1~4。电镜: 电镜下未见肾小球,肾小管个别上皮细胞脱落,部分刷状缘脱落,间质胶原纤维增生,散在炎细胞浸润。
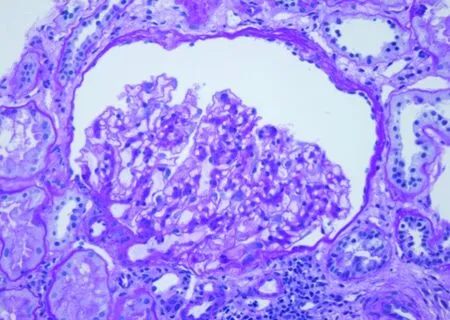
图1 肾小球体积增大,球囊腔扩张(PAS×400)

图2 肾小管肥大(PAS×400)
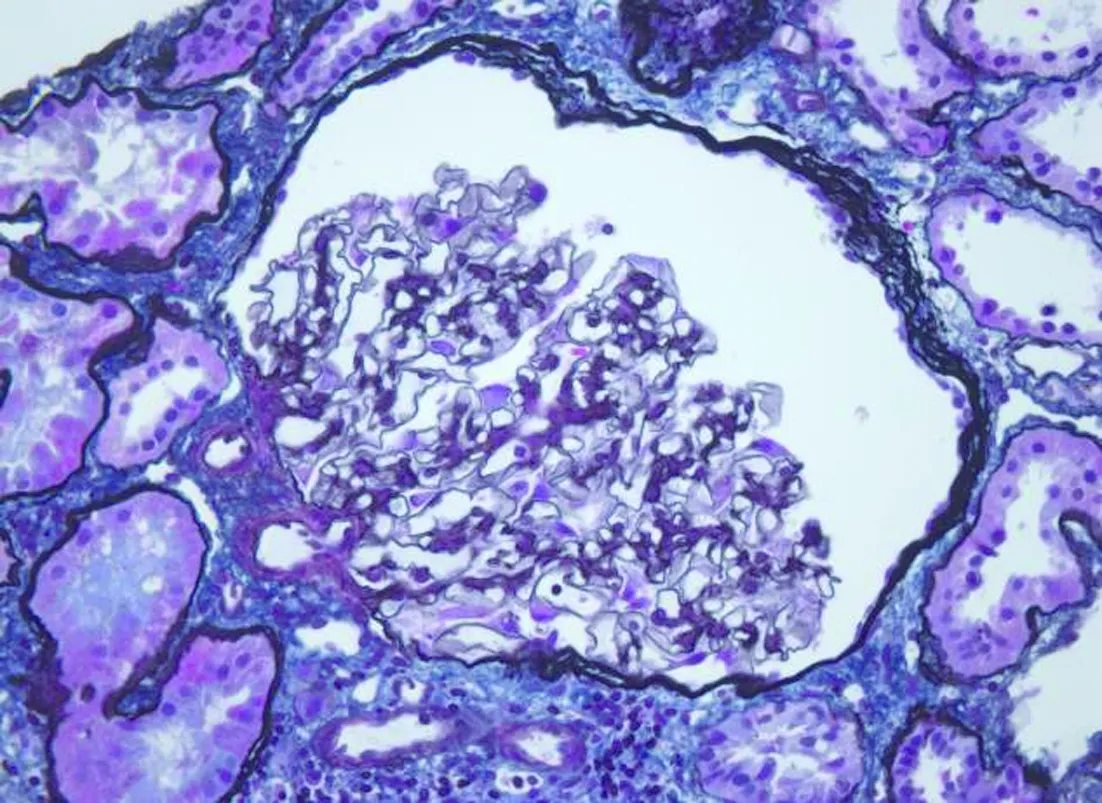
图3 肾小球体积增大,基底膜无增厚(PASM联合Masson×400)

图4 肾小管肥大、扩张(PASM联合Masson×400)
患者以蛋白尿和肾功能异常起病,临床表现无肉眼血尿和镜下血尿,无常见继发性肾脏病线索,两次肾穿刺结果均提示肾小球数量明显减少,体积显著增大,故病理诊断考虑为肾小球巨大稀少症(oligomeganephronia, OMN)。
2 讨论
OMN是以肾脏发育不良为特征的先天性疾病,1962年由Royer和Habib首次报道[1]。由于极少数儿童和年轻人的肾脏发育不良通过肾活检确诊,因此其发病率难以确定,国外研究[2]报道该病有男性倾向,男女比例约3∶1,目前国内报道该病的例数约10余例。OMN的发病机制尚不清楚,可能与核转录因子Pax2或细胞转录因子TCF2的基因突变有关[3-4]。同时也存在一些假设,如胎盘分流、低出生体重等。为了适应身体排出代谢产物,稀缺的肾小球超负荷工作,出现球内高压力、高灌注和高滤过,肾小球体积逐渐增大,最终导致肾小球基底膜损伤,出现蛋白尿、肾功能下降。与此同时,肾间质和小管也受损。OMN可以是孤立现象,也可以发生在遗传综合征[5],如肾功能缺损综合征(肾发育不良伴视神经缺损)、鳃耳肾综合征(鳃裂囊肿或瘘管,听力障碍,伴有Eya1耳肾异常)以及Wolf-Hirschhorn综合征(OMN合并小颌畸形、先天性膈疝、先天性心脏缺陷、隐睾和脊柱侧弯)。本例患者无伴行的其它发育异常。
OMN的临床表现与发病年龄相关,在新生儿期可表现为气胸、喂养困难、尿钠排泄增多等;1岁以下的患儿常有与肾功能无关的生长迟缓[6-7]。约62.5%的OMN患者20岁之前出现蛋白尿,但无血尿和白细胞尿,同时伴有肾小管功能受损的表现[8]。本例仅在体检中发现蛋白尿及肾功异常,存在低比重尿,其发病年龄、起病情况与文献一致。
OMN的影像学改变与其他慢性肾脏病无异。超声可见双肾体积缩小,部分患者肾脏体积正常;核素扫描可见双肾血流灌注差,核素排泄减慢。
OMN的确诊依靠肾活检,病理可见肾小球数量明显减少、小球体积显著增大、肾小管扩张。在病理上,OMN属于继发性局灶节段性肾小球硬化(focal segmental glomerular sclerosis,FSGS)[9],这与特发性FSGS不同。特发性FSGS肾小球数量正常、体积大小不一。同时,本病需与引起肾小球体积增大的疾病相鉴别,如糖尿病肾病、肥胖相关性肾病。本例患者一直体型消瘦,入院糖代谢检查正常,因此排除糖尿病肾病以及肥胖相关性肾病。
目前OMN没有特效的治疗措施,临床以综合对症治疗为主。针对肾小球内的“三高”现象,可酌情使用ACEI或ARB类药物,但最终会进展为终末期肾病,长期行肾脏替代治疗。

