预防性宫颈环扎术治疗宫颈机能不全效果及其影响因素分析
屈清华 王雪燕
重庆市妇幼保健院(401147)
宫颈机能不全占妊娠女性1%,目前认为与宫颈峡部括约肌功能障碍或结构缺陷引起产妇无法将妊娠维持至足月有关[1]。宫颈创伤史、不良妊娠史、药物因素及感染因素等也可引发宫颈机能不全。目前预防性宫颈环扎术为治疗宫颈机能不全患者常用方法[2],能够为宫颈结构提供机械支持,还能保留宫颈粘液栓及保持宫颈长度。本研究观察其临床效果并分析可能影响因素,为临床有效治疗提供参考。
1 资料与方法
1.1 基本资料
回顾性收集本院2017年3月—2019年3月本院收治的宫颈机能不全患者临床资料。纳入标准:①符合宫颈机能不全相关诊断标准[3];②手术时机为患者自主选择。排除标准:①不能配合本研究治疗;②合并其他恶性肿瘤;③合并肝肾功能不全或凝血障碍。本研究经本院伦理委员会批准。
1.2 手术方法
预防组:既往妊娠不足34周早产史或有至少1次中孕期完全流产史,在非孕期表现为8号扩宫棒无阻力通过子宫颈。告知胎儿畸形及染色体异常风险后,在患者妊娠14~16周行预防性子宫颈环扎术。治疗组:在预防组基础上排除胎盘早剥、胎儿异常等情况,实施治疗性子宫颈环扎术[8]:膀胱排空暴露子宫颈,分别在子宫颈12、3、6、9点处使用子宫颈钳夹或Alex钳向下牵拉,在子宫颈1~2点处将靠近子宫颈内口水平处进针,于10~11点处出针、进针,再分别于7~8点、4~5点、1~2点处出针、进针,且各针均不穿透子宫颈黏膜,于子宫颈组织中行走,以可容纳4号扩宫棒通过的松紧度在1~2点处打结。在阴道前穹隆处打结扎紧,阴道缝合处检查无出血,肛查无异常,留置尿管。有剖宫经产指征患者行剖宫产术后于膀胱截石位拆除缝线;阴道分娩者于妊娠37周拆除子宫颈环扎缝线;早产合并胎膜早破者根据孕周大小、是否有感染征象等因素决定拆线时机。
1.3 观察指标
①分别记录并对比两组手术时间、手术出血量、术后住院时间。②分别记录并对比两组分娩孕周、妊娠妊娠结局,使用彩超测量并对比两组孕32周时宫颈长度。③记录并对比两组孕周延长时间、新生儿体质量、新生儿存活率。④分析预防性宫颈环扎术治疗宫颈机能不全患者疗效的影响因素。以分娩活婴为治疗有效,流产为治疗无效。
1.4 统计学方法

2 结果
2.1 基本情况
共纳入130例。治疗组65例,孕次(3.1±0.2)次(2~5次);孕周(18.8±3.6)周(14~28周);既往早产史、反复流产史21例,刮宫史15例,胚胎停孕史、异位妊娠史9例。预防组65例,孕次(3.2±0.3)次(2~6次),孕周(19.2±3.6)周(13~27周);既往早产、反复流产史22例,刮宫史14例,胚胎停孕、异位妊娠史11例。两组比较无差异(P>0.05)。
2.2 手术及分娩情况
手术后,预防组手术出血量(27.3±5.7 ml)、住院时间(6.6±2.2 d)均低于治疗组(42.6±7.2 ml、10.1±3.6 d)(t=13.361、6.778,均P=0.000);孕周延长时间、分娩孕周、妊娠32周宫颈长度、足月产利率均高于治疗组(P均<0.05)。见表1。
2.3 新生儿体质量、产后感染
预防组新生儿体质量(2879.34±235.64g)、新生儿存活率(60例,92.3%)均高于治疗组(2105.32±136.73 g)(45例,69.2%)(t=22.906,χ2=11.143,P=0.0000、0.001)。
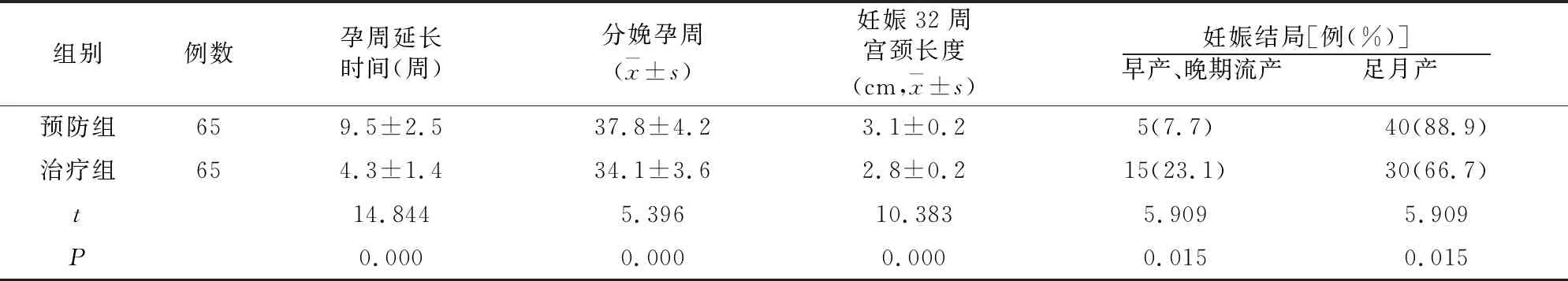
表1 两组妊娠及结局比较
2.4 影响预防性宫颈环扎术疗效的单因素分析
预防性或治疗性宫颈环扎术治疗效果与孕妇年龄、术前侵入性操作相关(P<0.05),与围手术期是否应用孕酮、有无子宫颈手术史、早产史或晚期流产史、手术时间等无关(P>0.05)。见表2。

表2 影响预防性宫颈环扎术疗效单因素
2.5 影响预防性宫颈环扎术疗效的多因素分析
以年龄、术前入侵性操作为自变量,是否有效为因变量行logistic回归分析,年龄较大、有术前入侵性操作为宫颈机能不全患者行预防性宫颈环扎术治疗无效的独立危险因素(P<0.05)。见表3。

表3 影响预防性宫颈环扎术疗效的多因素logistic回归分析
3 讨论
宫颈机能不全为目前引发早产、妊娠晚期复发性流产的主要原因之一[5],故临床越来越重视宫颈机能不全的治疗。目前尚不完全明确宫颈机能不全的病因,主要认为与先天性苗勒管发育不全、子宫因素、引产史、宫颈手术史、妇科炎症等引起子宫峡部括约肌下降,导致宫颈病理性松弛或扩张有关[6]。宫颈环扎术通过加强宫颈管张力,抑制宫颈口扩张及子宫下段延伸,同时也能减轻妊娠晚期胎儿对宫颈口产生的负荷起作用[7]。本研究结果显示,预防性宫颈环扎术,手术出血量、术后住院时间明显低于治疗组,提示预防性宫颈环扎术可明显减少手术出血量及住院时间。预防性宫颈环扎术一般用于妊娠14~18周患者,适用于非妊娠期8号扩张器能够无阻力通过宫颈内口或有典型病史患者[8]。若孕周过早时手术,尚不能排除胎儿异常,同时由于胎盘并未稳定,可因手术刺激引发流产;若孕周过晚手术,宫体已升至腹腔,子宫增大明显,宫颈升高且随之变短,进而增加手术风险,还可能引发胎膜早破或宫缩。治疗性宫颈环扎术时患者已经出现胎囊膨出、宫口扩张、颈管缩短,宫颈粘液栓阻挡细菌入侵的能力下降[9],环扎高度达到宫颈内口较为困难,故宫腔内稍加压力即会对宫颈产生较大扩张力。
有研究发现,宫颈环扎术可修复宫颈口形态,减缓宫颈口扩张,改善宫颈功能,还能增加胎儿成活率及妊娠孕周[10-11]。本研究结果显示,手术后预防组分娩孕周、妊娠32周宫颈长度、足月生产率、孕周延长时间、新生儿体质量、新生儿存活率均明显高于治疗组。提示预防性宫颈环扎术可明显延长孕周,增加宫颈长度,提高足月妊娠率、新生儿存活率。推测由于行治疗性宫颈环扎术者宫颈内口已发生扩张[12],环扎高度很难达到宫颈内口水平,不能有效的维持宫颈长度及对宫颈起到支撑作用,随着孕周增加,宫体增大,即有可能使宫颈扩张力增大进而终止妊娠[13-14]。故孕周时间、足月率及新生儿存活率较低。本研究,预防性宫颈环扎术治疗效果与孕妇年龄、术前侵入性操作有明显相关性,但与围手术期是否应用孕酮、有无子宫颈手术史、早产史或晚期流产史、手术时间等因素无明显相关性。进一步分析,年龄较大、有术前侵入性操作为影响治疗效果的独立危险因素。可能是由于侵袭性操作对患者子宫颈造成进一步伤害,使宫颈功能恢复难度增加;另外年龄较大孕妇宫颈机能恢复较慢,因而导致治疗无效。宫颈环扎手术相对简单,效果较好,但有研究表明[3],术后感染为手术失败的原因之一,故需在手术过程中注意预防感染。若患者术前有阴道炎症等感染情况可增加术后并发感染风险,要注意术前常规检查。目前以环扎术经验看,对孕妇部分血管分支进行结扎并不会影响胎儿的生长,妊娠结局较为理想。故综合考虑患者各方面因素及手术风险、利弊进行手术为目前治疗宫颈机能不全较为有效的方式。
综上所述,预防性宫颈环扎术治疗宫颈机能不全患者可明显减少手术出血量、术后住院时间,延长孕周,提高足月生产率、新生儿存活率及质量,其疗效与患者年龄大小、术前有无侵入性操作有关。但本研究样本量选取较少,其结论可能存在一定偏倚,建议以后加大样本量进一步探究。

