分层应变技术评估表柔比星化疗相关心脏毒性
张 芬,樊廷攀,李峄清,周翠翠,严金川,徐良洁,陈欣欣,李小琴,梁 仪( 通讯作者)
(1 江苏大学附属医院心内科 江苏 镇江 212001)
(2 江苏大学附属医院肿瘤科 江苏 镇江 212001)
表柔比星广泛用于乳腺癌患者,效果显著,但药物在杀死肿瘤细胞的同时,会导致某些重要器官损害,并具有剂量依赖性[1],故对表柔比星化疗后乳腺癌患者心功能的早期监测至关重要。本研究旨在通过分层应变技术评价乳腺癌患者化疗前后左心室功能的变化,探讨其在表柔比星化疗引起的左心室功能变化诊断中的价值。
1 资料与方法
1.1 一般资料
收集2017 年8 月—2018 年7 月在江苏大学附属医院接受表柔比星化疗的乳腺癌患者。纳入标准:经手术后病理证实为乳腺癌、无心血管病史、无肝肾功能异常、超声图像质量清晰。排除标准:原发性心肌病、心率失常、人工瓣膜术后、中度及以上瓣膜狭窄或反流、超声图像欠佳等。初筛入选患者65例,失访2例,超声图像质量不佳6例,最终入选57 例,本研究经江苏大学附属医院医学伦理审查会批准同意,签署知情同意书。
1.2 仪器与方法
使用配备EchoPAC 工作站的超声心动图仪(Vivid 7,GE 公司),探头频率为频率1.7 ~3.4MHz。从胸骨旁左心室长轴切面测量左心室收缩末期及舒张末期内径,双平面Simpson 法计算左心室射血分数(left ventricular ejection fraction,LVEF)。频谱多普勒测量舒张期二尖瓣口E 峰流速(E)、A 峰流速(A)、E 峰减速时间(DT)、并计算E/A 比值。组织多普勒技术测量舒张早期二尖辧瓣环运动速度(e’),并计算E/e’。
分别采集心尖四腔心、三腔心、两腔心的二维动态图像,每个切面3 个心动周期。进入EchoPAC 工作站,手动描绘心内膜轮廓,计算三层心肌整体纵向峰值应变(global longitudinal strain,GLS-endo、GLS-mid、GLS-epi)及化疗前后左心室纵向应变变化绝对值△GLS,△GLS=化疗前GLS-化疗后GLS。
1.3 统计学分析
应用SPSS20.0 统计学软件进行数据的正态分布验证(k-s 检验)和方差齐性检验(levene 检验),各组资料均满足正态分布且方差齐性,计量资料以平均数±标准差表示,基线资料和超声心动图参数的多组变量间比较采用单因素方差分析,两两比较采用SNK,以P<0.05 为差异有统计学意义。
2 结果
2.1 患者基线资料
入组患者平均年龄(45.2±7.8)岁,身高(156.8±5.6)cm,体重(55.9±4.8)kg,BMI(22.7±2.1)kg/m2,收缩压(123.8±14.1)mmHg,舒张压(75.8±8.4)mmHg,心率(74.6±11.1)次/min。
2.2 常规超声心动图参数比较
化疗各阶段LVIDD、LVIDS、DT、E/e’差异无统计学意义(均为P>0.05), LVEF、E/A 在化疗后6 个周期较化疗前降低,差异有统计学意义(P<0.05),见表1。
表1 化疗前后常规超声心动图参数比较(±s)

表1 化疗前后常规超声心动图参数比较(±s)
注:与T0 组比较,aP <0.05
组别 n LVIDD(mm) LVIDS(mm) LVEF(%) DT(ms) E/A E/e’T0 57 44.8±4.2 30.1±2.8 62.1±5.6 196.5±52.3 1.3±0.3 6.7±1.9 T1 57 45.8±4.6 30.2±3.1 60.5±4.5 201.74±48.5 1.1±0.3 7.1±2.3 T2 57 45.4±4.8 30.9±3.6 56.0±4.2a 198.3±43.1 1.0±0.2a 7.4±2.1 F-1.6 1.5 24.7 0.4 9.7 1.9 P-0.2 0.2 <0.01 0.7 <0.01 0.1
2.3 左心室心肌纵向峰值应变比较
与T0 组相比,T1、T2 组患者GLS-endo、GLS-mid、GLS-epi 绝对值均降低,差异有统计学意义(均为P<0.05)。与T1 组相比,T2 组GLS-endo、GLS-mid、GLSepi 进一步降低,差异有统计学意义(均为P<0.05)。化疗前后左心室纵向应变变化绝对值由内层向外层逐渐降低,即△GLS-endo >△GLS-mid >△GLS-epi,差异有统计学意义(均为P<0.05),见表2、3,图A、B。
表2 化疗前后左心室整体纵向峰值应变比较(±s,%)

表2 化疗前后左心室整体纵向峰值应变比较(±s,%)
注:与T0 组比较,aP <0.05,与T1 组比较,bP <0.05。
组别 n GLS-endo GLS-mid GLS-epi T0 57 -25.3±2.6 -22.2±1.7 -19.4±1.5 T1 57 -21.5±2.9a -18.7±1.8a -17.8±1.4a T2 57 -19.5±2.3ab -17.4±1.8ab -15.6±1.4ab F - 72.4 112.6 107.3 P - <0.01 <0.01 <0.01
表3 化疗前后左心室三层心肌间△GLS 比较(±s,%)

表3 化疗前后左心室三层心肌间△GLS 比较(±s,%)
注:与△GLS-endo 组比较,aP <0.05,与△GLS-mid 组比较,bP<0.05。
组别 T0-T1 T0-T2△GLS-endo 3.8±0.6 5.8±0.7△GLS-mid 3.4±0.5a 4.7±0.4△GLS-epi 1.6±0.4ab 3.9±0.3ab F 390.6 254.8 P<0.01 <0.01

图A:与化疗前相比,化疗后3 个月乳腺癌患者各层心肌纵向应变逐渐降低。
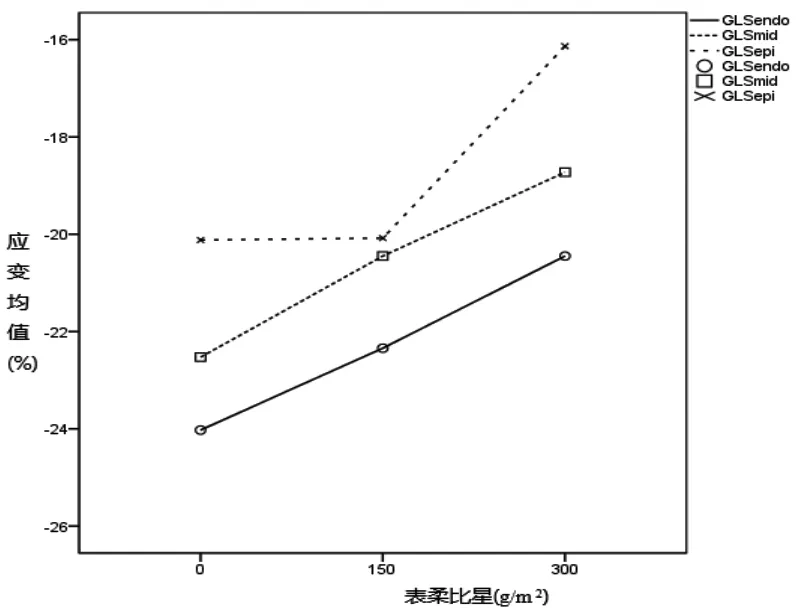
图B:化疗前,化疗后3 个月,化疗后6 个月乳腺癌患者各层心肌纵向应变逐渐降低,心内膜下心肌>中层心肌>心外膜下心肌。
3 讨论
表柔比星是第三代蒽环类抗肿瘤药,在提高治疗乳腺癌的治愈率方面和减少复发率方面有很大的优势,但当累计剂量达到一定程度时,可以产生氧自由基和过氧化反应,引起不可逆性心肌损伤,影响心脏收缩及舒张功能[2],因此,化疗期间密切的心脏监测,对于监测治疗并发现有不可逆心衰风险的患者是必要的。 以往的研究将左心室作为一个整体,而忽视了心室壁由三层心肌纤维通过不同结构和走向组成,分层应变技术通过对室壁三层心肌的应变分析,为临床相关疾病提供诊断依据,可以更准确地反映隐匿性心肌损伤发生的部位和程度[3]。
此次研究我们将分层应变技术指标与常规超声心动图监测指标相比较,结果发现左心室舒张功能评价指标E/A在T2 组较T0 组降低,E/A 是左室舒张功能障碍升高的公认标志物,也是心肌梗死和肺动脉高压的预后指标,这些发现与欧洲心脏协会的立场一致,认为左室舒张功能异常是表柔比星诱导的左室功能障碍的早期征象,E/A 受左心室容量负荷影响,化疗患者经常恶心、呕吐,体液波动量大,影响对左心室舒张功能的评估,所以单纯E/A 降低不能简单理解为化疗对心脏的损伤[4],ASE 和EACI 指南推荐常规超声心动图应联合TDI 指标评估左心室功能[5]。此次研究发现即使在LVEF 正常情况下,乳腺癌患者化疗过程中仍会出现GLS-endo、GLS-mid、GLS-epi 降低,并随着药物累计量增加进一步降低。这些发现与马勇等[6]人的发现一致,提示GLS 对早期心脏收缩功能降低诊断敏感性比LVEF 高,即使在目前公认的心脏安全剂量下,表柔比星化疗后仍会出现亚临床心肌功能障碍。
本研究还发现△GLS-endo >△GLS-mid >△GLSepi,即心内膜下心肌受损较为严重。心内膜下以纵行心肌为主,微血管分布密度高,血管吻合程度高,管壁较薄,更易受到缺血、毒性等不良因素的影响。崔洪岩等[7]应用分层应变评价表柔比星对乳腺癌患者左心室心肌纵向应变的影响,发现其影响主要局限在心内膜下纵向收缩功能,这也与我们的研究一致。
综上所述,以表柔比星为基础的化疗方案可以引发心脏功能障碍,其中以心内膜下心肌功能损伤最严重,分层应变技术可以更早反映表柔比星对各层心肌损伤程度,有望作为乳腺癌患者化疗期间早期心功能监测指标,但表柔比星介导的心脏毒性的患者数量却相对较少。需要有更大的人群进行更长时间的随访,以确定纵向应变降低是心脏事件的最佳预测指标。

