2型糖尿病患者发生视网膜病变相关危险因素调查
陈立梅
患者视力下降乃至失明[1]。糖尿病视网膜病变严重影响患者的生命质量[2]。目前2型糖尿病患者视网膜病变的发病机制仍未完全明确,探讨糖尿病视网膜病变的危险因素,可以提前干预,降低其发生概率[3]。本文对在我院治疗的125例2型糖尿病患者进行调查,观察其视网膜病变发生情况,并分析其危险因素,为减少2型糖尿病患者发生视网膜病变提供科学参考,现报道如下。
1 对象与方法
1.1 研究对象 选取本院2017年3月至2019年3月125例2型糖尿病患者为调查对象,纳入标准:均经临床检查确诊为2型糖尿病、年龄大于18岁;意识清楚,具备良好的交流及理解能力,愿意配合调查者,无青光眼、视神经萎缩及视网膜脱落等相关眼底改变既往史、治疗史,无白内障、弱视既往史[4]。患者均签署知情同意书,本研究经我院医学伦理委员会审核批准。其中发生视网膜病变65例,未发生60例。
1.2 研究内容 采用文献法、专家咨询法制定一般情况调查问卷,对于纳入本研究的125例患者进行问卷调查,填写问卷前由研究人员讲解问卷填写要求,即真实、客观。问卷内容包括年龄、性别、文化程度、糖尿病病程、体质量指数(BMI)、糖尿病家族史、高血压病史、高血脂病史、饮酒、吸烟,舒张压(DBP)、收缩压(SBP)、空腹血糖(FPG)、空腹血清C肽(FCP)、糖化血红蛋白(HbA1c)等指标。
1.3 统计学处理 采用SPSS 22.0统计学软件,计数资料的比较采用χ2检验,计量资料的比较采用t检验。对2型糖尿病患者发生视网膜脱落的危险因素采用logistic回归分析。检验水准α=0.05。
2 结 果
2.1 2型糖尿病患者发生视网膜病变的单因素分析 糖尿病病程、BMI、糖尿病家族史、高血压病史、高血脂病史、饮酒、吸烟、DBP、SBP、HbA1c对发生视网膜病变的影响有统计学意义(P<0.05),见表1。
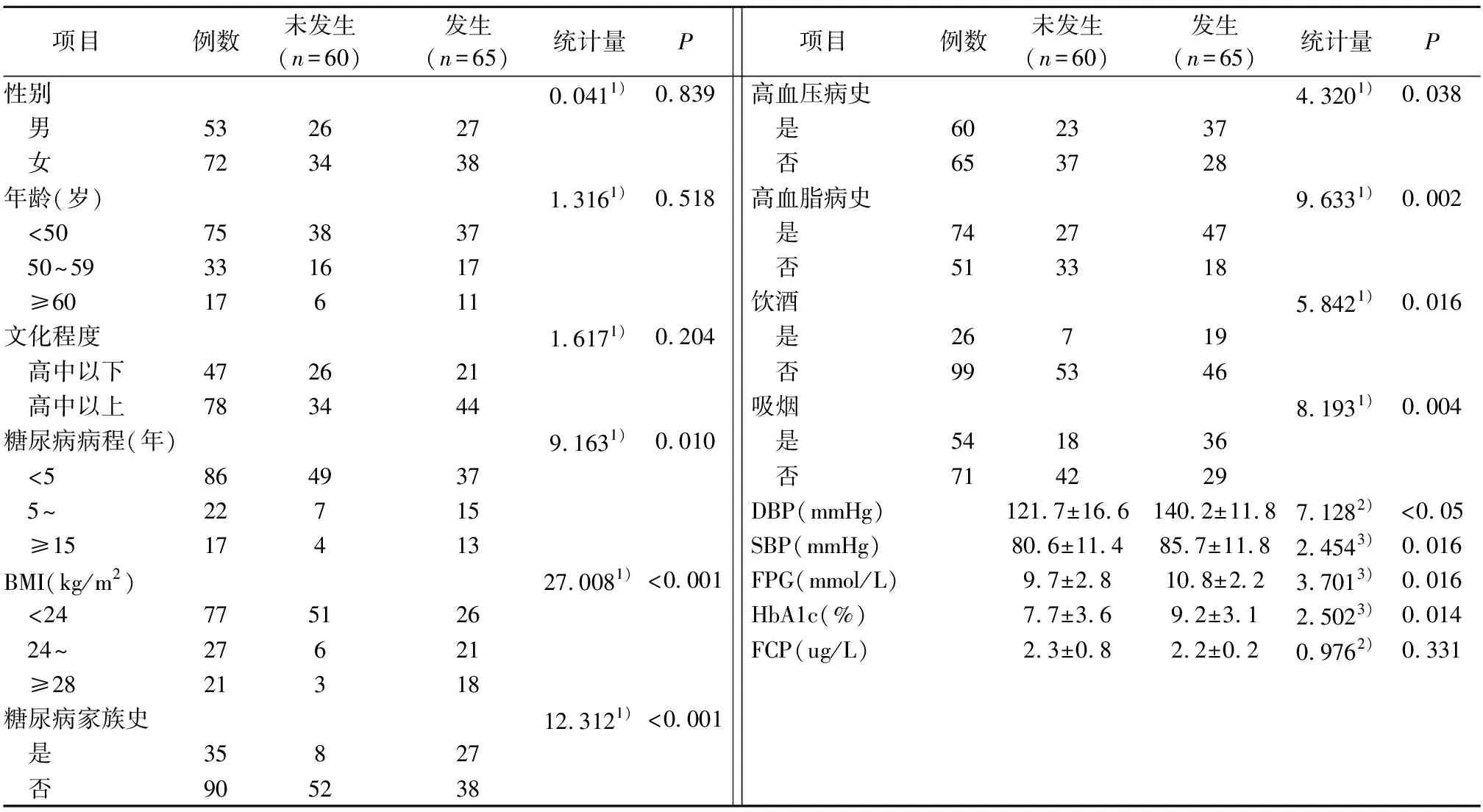
表1 2型糖尿病患者发生视网膜病变的单因素分析
注:1 mmHg=0.133 kPa。1)为χ2值,2)为t’值,3)为t值。
2.2 变量赋值情况 以2型糖尿病患者是否发生视网膜病变为因变量,以年龄、性别、文化程度、糖尿病病程(年)、BMI(kg/m2)、糖尿病家族史、高血压病史、高血脂病史、饮酒、吸烟、DBP、SBP、FPG、FCP、HbA1c为自变量进行多因素logistic逐步回归分析,变量赋值见表2。
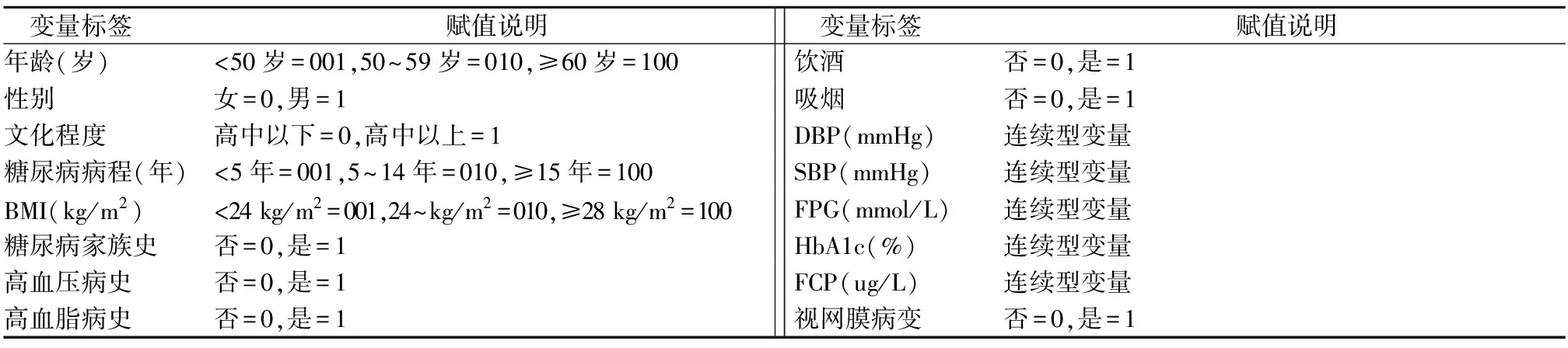
表2 变量赋值表
2.3 2型糖尿病患者发生视网膜病变多因素logistic回归分析 logistic回归分析显示,年龄≥50岁、有糖尿病家族史、有高血压病史、有高血脂病史及吸烟是2型糖尿病患者发生视网膜病变独立危险因素,见表3。
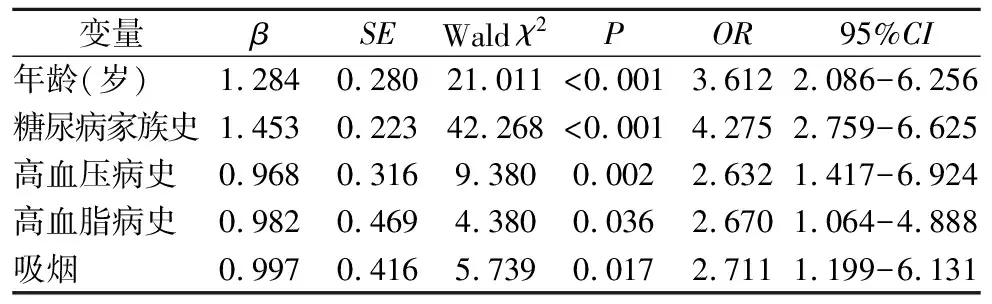
表3 2型糖尿病患者发生视网膜病变的多因素logistic回归分析
3 讨 论
视网膜病变是糖尿病常见的、高发性并发症之一。有研究表明,2型糖尿病患者视网膜病变发生率为30.4%[5]。本研究结果显示,年龄是2型糖尿病患者发生视网膜病变的影响因素,年龄越大发生视网膜病变的风险越高。可能是因为年龄较大的患者,多数病程相对较长。相关研究表明[6-7],患病时间>15年2型糖尿病患者中超90%并发眼底并发症。有糖尿病家族史的患者是2型糖尿病发生视网膜病变的影响因素之一。有糖尿病家族史的患者可能较早检出糖尿病,血糖控制难度较大。医护人员应指导其科学合理搭配饮食,坚持运动,控制每天摄入的总热量,严格控制血糖,控制糖类的摄入,确保糖类、蛋白质、脂肪摄入结构合理[8-9]。2型糖尿病患者有高血压病史者发生视网膜病变的风险更高。流行病学基于大样本基础分析发现,高血压可能与视网膜病变发生、进一步发展存在相关性,通过对高血压患者进行科学合理地控制,能够有效干预2型糖尿病视网膜病变的发生。可能是高血压患者更容易发生微血管内皮细胞受损,视网膜灌注减少,促使视网膜血管出现病理性增生,导致视网膜病变发生。对于2型糖尿病患者应定期监测血压,采取积极正确的防控措施,有效预防视网膜病变的发生[10-11]。吸烟发生视网膜病变的风险更高,可能因吸烟严重损害患者身体机能[12]。本研究发现,有高血脂病史的患者发生视网膜病变的风险更高,可能因高血脂的患者导致组织过氧化,血管壁受到损伤,血管内皮发生病变,微血栓出现,视网膜发生病变[13-14]。
综上所述,2型糖尿病患者发生视网膜病变的危险因素较多,对于2型糖尿病患者应积极展开健康教育,告知其视网膜病变的临床症状、危险因素,提高其自我控制能力,通过积极配合医护人员的饮食指导和运动指导,预防视网膜病的发生;嘱患者定期检查,关注血糖水平、血压及视网膜情况,预防视网膜病变发生。

