悬吊运动疗法在脑卒中偏瘫并膝关节反张患者中的应用效果
严会荣,巴努·巴克尔,许多红,卢艳丽
脑卒中致残率较高,约75%的脑卒中幸存者遗留不同程度下肢运动功能障碍,其中约85%患者发病后6 个月内可恢复行走能力,但多伴有异常运动现象;40%~65%患者在站立或行走的支撑期中膝部出现明显后顶即膝关节反张[1-2]。膝关节反张可导致患者出现膝关节疼痛、肿胀等不适,严重影响患者正常步行;此外,膝关节反张还可使患者膝关节稳定性下降而增加跌倒风险,易导致患者产生自卑、胆怯等不良心理,并发继发性损伤等,进而影响患者康复进度及生活质量,加重家庭负担。因此,如何改善脑卒中偏瘫患者膝关节反张成为目前临床研究的热点[3]。悬吊运动疗法(sling exercise therapy,SET)是一种神经肌肉反馈重建技术,主要通过悬吊辅助装置悬吊患者身体,使患者在一种不稳定支撑面上进行开链、闭链动作训练[4],该技术可提高人体核心肌群的肌力及稳定性[5-6],但其对脑卒中偏瘫患者膝关节反张治疗效果尚未完全明确。本研究旨在探讨SET 在脑卒中偏瘫并膝关节反张患者中的应用效果,现报道如下。
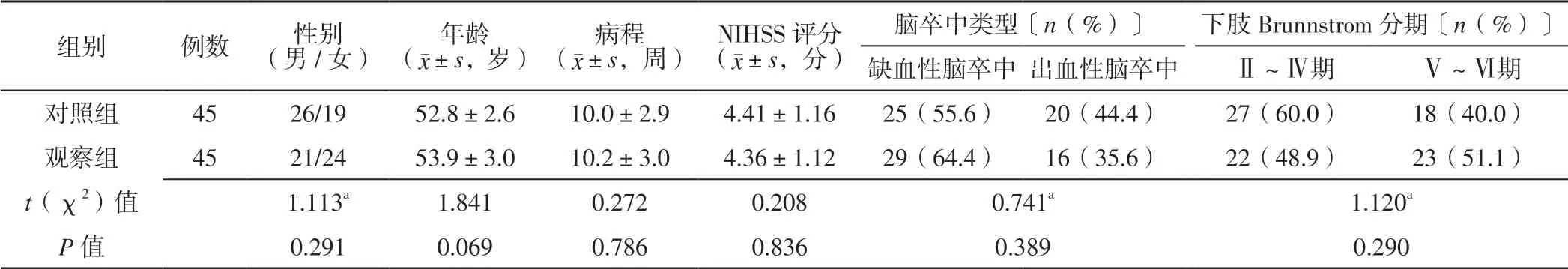
表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups
1 资料与方法
1.1 纳入、排除及剔除标准 纳入标准:(1)生命体征平稳;(2)站立平衡达2 级(自动动态平衡);(3)首次发病且病程为1~6 周;(4)Holden 步行功能分级≥2 级;(5)下肢Brunnstrom 分期Ⅱ~Ⅵ期;(6)近6 个月内未经规范化康复训练。排除标准:(1)伴有严重认知障碍者;(2)既往有药物、酒精依赖史或脑创伤史者;(3)合并心、肺、肾严重疾病或精神疾病者;(4)原发性膝关节反张者;(5)因其他原因导致肢体功能障碍者;(6)无法配合训练或治疗依从性差者;(7)伴有视觉、听觉障碍者;(8)存在磁共振成像(MRI)检查禁忌证者。剔除标准:试验过程中失访或死亡者。
1.2 一般资料 选取2016 年4 月—2019 年3 月新疆医科大学第一附属医院收治的脑卒中偏瘫并膝关节反张患者90 例,均符合中华医学会神经病学分会制定的《中国各类主要脑血管病诊断要点2019》[7]中的脑卒中诊断标准,并符合膝关节反张诊断标准:站立相(足底着地和支撑期)负重时出现膝关节过度伸展(角度>5°)[8]。采用随机数字表法将所有患者分为对照组和观察组,每组45 例。两组患者性别、年龄、病程、美国国立卫生研究院卒中量表(NIHSS)评分、脑卒中类型、下肢Brunnstrom 分期比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经新疆医科大学第一附属医院医学伦理委员会审核通过,患者及其家属对本研究知情并签署知情同意书。
1.3 方法
1.3.1 对照组 对照组患者接受常规康复训练,具体方法:(1)仰卧位伸膝控制:指导患者取仰卧位,进行0°~15°的屈膝训练并以15°的姿势保持10 s,在此期间踝关节保持中立位,防止足内翻;5~10 组/次,2 次/d,5 次/周,20~30 min/次。(2)患侧伸髋屈膝:指导患者患侧肢体做伸髋屈膝动作,并应用膝关节支架或支具以防止膝过伸;5~10 组/次,2 次/d,5 次/周,20~30 min/次。(3)俯卧位屈膝控制:进行0°~30°的屈膝训练并以30°的姿势保持10 s;5~10 组/次,2 次/d,5 次/周,20~30 min/次。(4)上、下楼梯控制训练:治疗师站于患者身后,用膝关节抵患者患肢腘窝处,使其患腿负重站立并保持屈膝0°~15°,健腿做上、下楼梯动作20 遍,注意防止髋关节过度屈曲;5~10 组/次,2 次/d,5 次/周,20~30 min/次。(5)辅助行走训练:治疗师用一手或膝关节抵患者患膝腘窝处以防止其行走时膝过伸,另一手抵患者患侧骨盆上缘以防止其行走时画圈;5~10 组/次,2 次/d,5 次/周,20~30 min/次。(6)半蹲式训练+功能性电刺激:由治疗师指导并协助患者双脚分开(与双肩同宽)站于矫正镜前,嘱患者双手抓握镜前肋木并半蹲,并在半蹲时使患侧肢体充分负重,半蹲时间45 s/次,从0°开始至60°结束,共10 次,3 次/d,在此期间提醒患者自主将患侧膝关节保持轻微屈曲位;此外,采用功能性电刺激疗法刺激患者股二头肌、胫前肌,1次/d,20 min/次。持续治疗4 周。
1.3.2 观察组 观察组患者在对照组基础上采用SET,具体方法:患者取仰卧位,将吊带放于脚跟处,指导患者双手交叉放于胸前;将悬吊带垂直于床面上方约30 cm 处;使用弹性绳将宽带固定于患者骨盆处,而后指导患者抬高不负重的腿并保持与另一条腿平行,通过脚跟向下压吊带以抬高骨盆,使身体保持在伸直姿势,膝关节屈曲并尽可能使脚跟向臀部方向拉伸。4 组/次,30~60 s/组,组间可休息30 s,1 次/d,5 次/周,持续治疗4 周,针对能够轻松完成4 组或在第4 次训练后还可坚持更长时间者可适当增加运动强度。
1.4 观察指标
1.4.1 膝过伸次数、Berg 平衡量表(BBS)评分 比较两组患者干预前后膝过伸次数及BBS 评分。膝过伸判定标准:患者站立相且负重时出现身体重心后移,膝关节伸展角度>5°,并有向后倾倒征象。评估方法:在无外界干扰的治疗室内患者平视前方(穿短裤或挽起裤子露出膝关节)平走50 m,治疗师、助理与患者一同行走,治疗师和助理通过目测计数患者膝过伸次数,若两人计数不同则重新测试,直至计数相同[9]。BBS 包括由坐到站、独立站立、独立坐、由站到坐、床椅转移、闭眼站立、双足并拢站立、站立位上肢前伸、站立位从地上拾物、转身向后看、转身一周、双足交替踏台阶及双足前后站立14 项内容,满分56 分,评分越低表明患者平衡能力越差。
1.4.2 下肢运动功能、10 m 步行时间 比较两组患者干预前后下肢运动功能及10 m 步行时间。采用简化Fugl-Meyer 运动功能评定量表(FMA)中下肢功能部分评估患者下肢运动功能,该部分内容包含17 个条目,满分34 分,评分越高表明患者下肢运动功能越好;10 m 步行时间是在室内平坦无障碍地面上进行测试,先在起始及终点位置作出明显标志,由治疗师与患者同步行走并计时,必要时轻扶患者以防跌倒,待其平衡恢复后自主行走。
1.4.3 下肢患侧关键肌肉肌力 采用表面动态肌电测试仪(加拿大Thoughttechnology 公司生产)检测两组患者干预前及干预2、4周后患侧腓肠肌、股直肌、股二头肌积分肌电值(iEMG)。
1.4.4 步行功能改善效果 采用Holden 步行功能分级评估两组患者干预后步行功能改善效果,以Holden 步行功能分级升高2 级及以上为优,Holden 步行功能分级升高1 级为良,Holden 步行功能分级无变化甚至降低为差。
1.5 统计学方法 应用SPSS 22.0 统计学软件进行数据分析,符合正态分布的计量资料以表示,组间比较采用两独立样本t 检验;计数资料分析采用χ2检验;等级资料分析采用秩和检验;重复测量数据采用重复测量方差分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 膝过伸次数、BBS 评分 两组患者干预前膝过伸次数、BBS 评分比较,差异无统计学意义(P>0.05);观察组患者干预后膝过伸次数少于对照组,BBS 评分高于对照组,差异有统计学意义(P<0.05,见表2)。
2.2 FMA 下肢功能评分、10 m 步行时间 两组患者干预前FMA 下肢功能评分、10 m 步行时间比较,差异无统计学意义(P>0.05);观察组患者干预后FMA 下肢功能评分高于对照组,10 m 步行时间短于对照组,差异有统计学意义(P<0.05,见表3)。
2.3 iEMG 时间与方法在患侧腓肠肌、股直肌、股二头肌iEMG 上存在交互作用(P<0.05);时间、方法在患侧腓肠肌、股直肌、股二头肌iEMG 上主效应均显著(P<0.05)。观察组患者干预2、4 周后患侧腓肠肌、股直肌、股二头肌iEMG高于对照组,差异有统计学意义(P<0.05,见表4)。
2.4 步行功能改善效果 观察组患者干预后步行功能改善效果优于对照组,差异有统计学意义(u=3.144,P<0.05,见表5)。
表2 两组患者干预前后膝过伸次数及BBS 评分比较Table 2 Comparison of number of knee overstretches and BBS score between the two groups before and after intervention
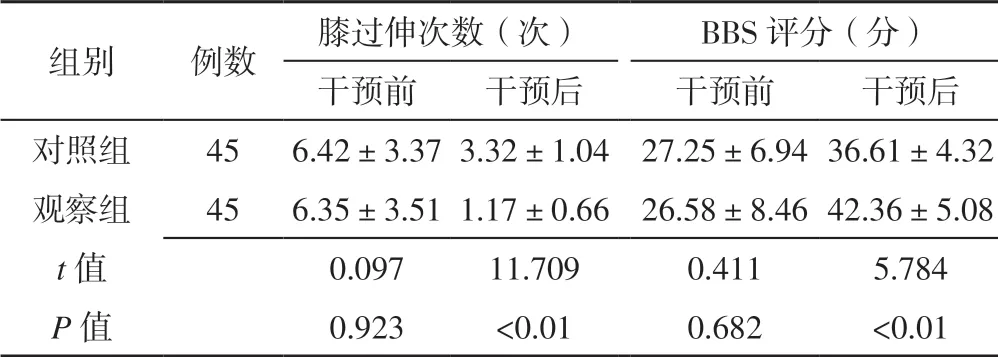
表2 两组患者干预前后膝过伸次数及BBS 评分比较Table 2 Comparison of number of knee overstretches and BBS score between the two groups before and after intervention
注:BBS=Berg 平衡量表
组别 例数 膝过伸次数(次) BBS 评分(分)干预前 干预后 干预前 干预后对照组 45 6.42±3.37 3.32±1.04 27.25±6.94 36.61±4.32观察组 45 6.35±3.51 1.17±0.66 26.58±8.46 42.36±5.08 t 值 0.097 11.709 0.411 5.784 P 值 0.923 <0.01 0.682 <0.01
表3 两组患者FMA 下肢功能评分、10 m 步行时间比较Table 3 Comparison of FMA lower limb function score and elapsed time for 10-meter walking between the two groups before and after intervention
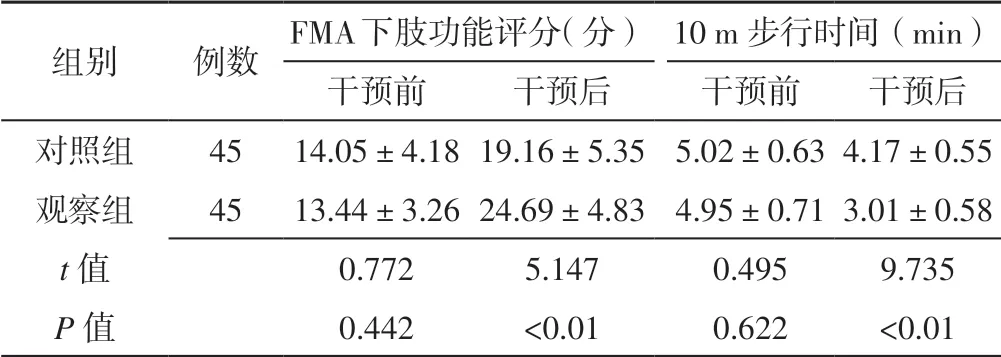
表3 两组患者FMA 下肢功能评分、10 m 步行时间比较Table 3 Comparison of FMA lower limb function score and elapsed time for 10-meter walking between the two groups before and after intervention
注:FMA=Fugl-Meyer 运动功能评定量表
组别 例数 FMA 下肢功能评分(分) 10 m 步行时间(min)干预前 干预后 干预前 干预后对照组 45 14.05±4.18 19.16±5.35 5.02±0.63 4.17±0.55观察组 45 13.44±3.26 24.69±4.83 4.95±0.71 3.01±0.58 t 值 0.772 5.147 0.495 9.735 P 值 0.442 <0.01 0.622 <0.01
3 讨论
脑卒中后膝关节反张病因复杂,主要由屈膝肌群无力、股四头肌无力或痉挛、踝背屈受限等导致,且各因素间相互关联并可同时存在,因此临床对膝关节反张训练方法的要求
表4 两组患者干预前后患侧腓肠肌、股直肌、股二头肌iEMG 比较Table 4 Comparison of iEMG of affected gastrocnemius muscle,rectus femoris and biceps femoris muscle between the two groups before and after intervention
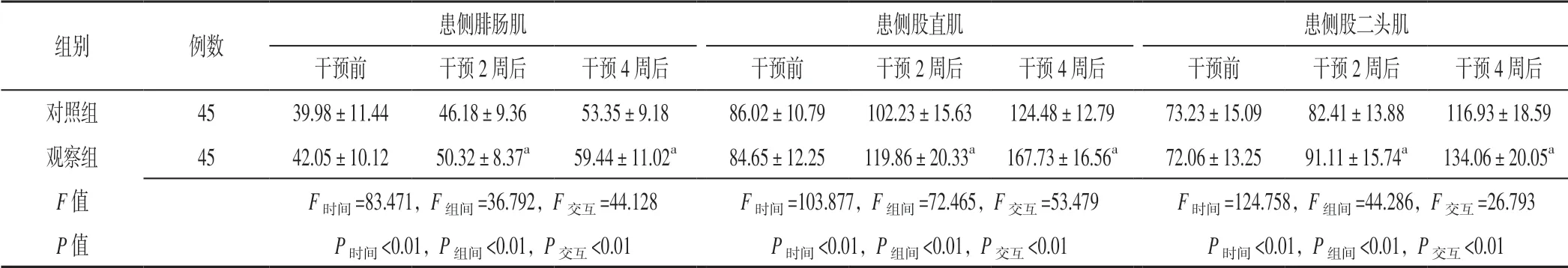
表4 两组患者干预前后患侧腓肠肌、股直肌、股二头肌iEMG 比较Table 4 Comparison of iEMG of affected gastrocnemius muscle,rectus femoris and biceps femoris muscle between the two groups before and after intervention
注:与对照组比较,aP<0.05
组别 例数患侧腓肠肌 患侧股直肌 患侧股二头肌干预前 干预2 周后 干预4 周后 干预前 干预2 周后 干预4 周后 干预前 干预2 周后 干预4 周后对照组 45 39.98±11.44 46.18±9.36 53.35±9.18 86.02±10.79 102.23±15.63 124.48±12.79 73.23±15.09 82.41±13.88 116.93±18.59观察组 45 42.05±10.12 50.32±8.37a 59.44±11.02a 84.65±12.25 119.86±20.33a 167.73±16.56a 72.06±13.25 91.11±15.74a 134.06±20.05a F 值 F时间=83.471,F组间=36.792,F交互=44.128 F时间=103.877,F组间=72.465,F交互=53.479 F时间=124.758,F组间=44.286,F交互=26.793 P 值 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01

表5 两组患者干预后步行功能改善效果比较〔n(%)〕Table 5 Comparison of improvement effect of walking function between the two groups after intervention
不断提高[8]。目前,临床治疗脑卒中偏瘫患者膝关节反张的方法主要包括康复训练、膝踝矫形器、手术治疗等,其中康复训练如斜坡训练、蹲起训练、踝背屈训练等主要针对局部关节进行训练,但缺乏整体观念。脑卒中偏瘫并膝关节反张患者因核心肌群减少、患肢肌力降低而出现平衡功能障碍,因此其在训练过程中躯干稳定性、四肢协调控制能力欠佳,进而降低了康复训练的有效性;膝踝矫形器虽能在一定程度上减少患者膝关节反张,但需长时间佩戴,因此较易造成足跟、足周肌肉损伤,增加步行不适感;另外,手术创伤较大,部分患者不能耐受或不愿接受,因此寻找新型、有效的训练方法至关重要。
SET 是一种新型康复治疗技术,具有诊断和治疗双重功能,其中诊断功能主要通过对患者进行闭链及开链运动而检测其在执行某一个动作过程中因肌力太弱而不能像其他肌肉一样发挥应有功能的某块肌肉,再对其加强训练;治疗功能主要通过悬吊绳悬吊身体,使其在一种不稳定支撑面上完成治疗师所设定的具有针对性的运动动作,进而达到治疗效果[9-10]。现阶段,SET 在康复治疗领域应用广泛,如王军等[11]将SET应用于痉挛型脑瘫患儿、李婷婷等[12]将SET 应用于慢性颈痛患者、尹正录等[13]将SET 应用于不完全截瘫患者并均取得了一定效果,但关于SET 是否可使脑卒中偏瘫并膝关节反张患者受益目前尚不完全明确。本研究旨在探讨SET 在脑卒中偏瘫患者膝关节反张中的应用效果,以期为临床应用提供参考。
SET 可促使肌力较高的肌群带动肌无力或肌力较弱的肌群一同运动,增加相关运动肌群参与,加大对弱势肌群、核心肌群的刺激,激活“休眠”肌肉,提高其核心肌群肌力及患肢肌力,进而改善患者的平衡能力及下肢运动功能,增加患者对躯干运动的控制能力[14]。有研究表明,多数脑卒中患者伴有感觉功能障碍[15],而SET 可调整患者位置空间意识,提高患者本体感觉,并通过使患者在不稳定支撑面上运动以刺激其感觉运动器官向中枢神经系统传导大量感觉冲动,能加强病灶周围神经元突触间联系,提高其神经系统反应性、兴奋性,恢复本体感觉,改善患者感知运动速度、平衡、力量的能力,进而纠正膝关节反张姿态、促进下肢运动功能恢复[16]。此外,SET 还针对患者关节的屈伸、内收、外展进行了大量训练,一方面增加了关节周围肌群协调性,另一方面也提高了关节稳定性。本研究结果显示,观察组患者干预后膝过伸次数少于对照组,BBS 评分、FMA 下肢功能评分高于对照组,10 m 步行时间短于对照组,且步行功能改善效果优于对照组,表明SET 可减少脑卒中偏瘫并膝关节反张患者膝过伸次数,改善其平衡能力、下肢运动功能及步行功能。
有研究表明,股二头肌、股四头肌、胫前肌、腓肠肌等是导致脑卒中偏瘫患者膝关节反张的关键肌肉[17]。AGUIAR等[18]研究表明,下肢各肌群肌力与步态、行走速度等存在一定相关性。SOUISSI 等[19]研究表明,脑卒中患者步态异常与患侧下肢肌力下降有关。因此,改善下肢肌肉肌力对脑卒中偏瘫并膝关节反张患者具有积极意义。本研究结果显示,观察组患者干预2、4 周后患侧腓肠肌、股直肌、股二头肌iEMG 高于对照组,表明SET 可有效改善脑卒中偏瘫并膝关节反张患者下肢关键肌肉肌力。CHANG 等[20]研究表明,SET中的开放和闭合动能链训练可改善人体股内侧斜肌和股外侧肌肌力,通过提高下肢关键肌肉收缩力而协调不同肌肉间的运动,加快力量传递,提高整体运动效率,本研究结果与之相似。SET 可根据悬吊部位及悬吊高度调整训练难易程度,训练动作由易到难,有利于提高患者主动参与积极性,增强患者自我康复信念,减少对治疗师过度依赖,这种重视患者基本状况、遵循循序渐进的原则符合不同严重程度脑卒中偏瘫并膝关节反张患者的个性化训练需求,可操作性较强。
综上所述,SET 可有效减轻脑卒中偏瘫并膝关节反张患者膝关节反张症状,改善患者肢体平衡能力、下肢运动功能及步行功能,增强患者下肢关键肌肉肌力;但本研究为单中心研究且样本量较小,结果结论仍需联合多中心并扩大样本量进一步证实。
作者贡献:严会荣进行文章的构思与设计,负责撰写论文及文章的质量控制、审校;严会荣、许多红进行研究的实施与可行性分析;严会荣、许多红、巴努·巴克尔进行数据收集、整理、分析;严会荣、卢艳丽对文章整体负责,监督管理。
本文无利益冲突。

