2型糖尿病肾病合并单克隆免疫球蛋白病2例
赵慧 赵娟 黄军悦 黄文辉 马志刚
甘肃省人民医院,甘肃 兰州730000
1 病例资料
病例1 患者男性,52岁,主因“发现血糖升高10年,泡沫尿2年”入院。10年前诊断2型糖尿病,先后口服“二甲双胍、格列本脲”等药物治疗,现给予甘精胰岛素16IU qn皮下注射、米格列醇50mg bid降糖,血糖控制达标。2年前患者发现泡沫尿,无血尿,就诊内分泌科,查24小时尿蛋白定量2.5g,考虑2型糖尿病肾病可能,给予ARB类药物降尿蛋白对症,建议就诊肾内科行肾穿刺活检术,患者拒绝。2月前复查24小时尿蛋白定量2.7g。既往史:高血压病史5年,血压最高达180/110mmHg,现给予缬沙坦胶囊、美托洛尔缓释片降压,血压控制达标;肘管综合征病史半年,2019年2月13日行左侧尺神经松解术+腱鞘囊肿切除术。个人史、家族史无特殊。查体:血压110/80mmHg,心肺腹(-),双下肢无浮肿。辅助检查:血浆白蛋白47.9g/L,球蛋白21.1g/L,血肌酐50μmol/L,总胆固醇3.82mmol/L;尿蛋白+++;24h尿蛋白定量2.57g,肝功能无异常;尿本周氏蛋白弱阳性;ANA 1∶100,ANCA、抗GBM阴性;血清免疫固定电泳:IgA弱阳性,轻链κ弱阳性。血游离轻链未见异常;尿游离轻链:游离κ194 mg/L,游离λ11.8 mg/L,κ/λ比值16.4407(正常范围0.46~4)。心电图正常;腹部超声:双肾皮质回声增强,双肾体径大小正常。心脏超声未见明显异常,IVS=9/13mm。骨髓活检:HE及PAS染色示送检少量骨髓增生较低下(约40%),粒红比例大致正常,粒系各阶段细胞可见,以中幼及以下阶段细胞为主,嗜酸粒细胞散在分布,红系各阶段细胞可见,以中晚幼红细胞为主,巨核细胞不少,分叶核为主;少量淋巴细胞、浆细胞散在分布。网状纤维染色(MF-0级)。流式细胞学检查:异常细胞群占有核细胞的0.06%,表达CD38、CD138、cKappa、CD117、
E-mail:fimmu@sohu.com CD27、CD200,部分表达CD56,弱表达CD45,不表达cLambda、CD19、CD81、CD20,为异常浆细胞表型,符合浆细胞肿瘤表型。全身骨ECT扫描未见异常。肾脏病理活检:肾小球系膜细胞和基质中-重度弥漫性增生,以系膜基质增生更为明显,部分毛细血管腔狭窄,部分毛细血管袢血管瘤样扩张,少数肾小球系膜区呈结节状改变,但无明显K-W结节形成,基底膜增厚,但未见钉突样结构,上皮下、内皮下未见嗜复红蛋白沉积;免疫荧光:IgG、IgA、IgM、C3、C1q、λ链、κ链、刚果红染色均阴性;电镜:基底膜弥漫均质增厚,厚度达760nm,足突大部分融合,未见电子致密物沉积,符合中-重度系膜增生性糖尿病肾病(Ⅱb)(图1~4)。综合肾脏活检组织光镜、免疫荧光、电镜检查本病例诊断:(1)2型糖尿病肾病G1A3期(病理分期:Ⅱb期);(2)无意义的单克隆免疫球蛋白血症(MGUS);(3)原发性高血压3级,很高危组;(4)肘管综合征尺神经松解术后。
病例2 患者,男性,74岁,主因“发现血糖升高25年,规律血液透析3年,腹泻50天”入院。25年前诊断2型糖尿病,现给予诺和灵30R降糖,血糖控制可。13年前在当地医院查尿常规:尿蛋白++,隐血-,肾功能正常,当地医院给予金水宝胶囊口服,后多次复查尿蛋白阳性。3年前因胸闷、气短查血肌酐470μmol/L,血清蛋白电泳、血清免疫固定电泳阴性,当地医院行右侧颈内静脉Cuff导管置入后为通路行每周3次规律血液透析至今,期间病情相对平稳,透析过程中渐无尿。入院前50天患者无明显诱因出现每日7~8次稀水样便,无腹痛,无黏液及脓血便,无腹胀,无里急后重,无呕血、黑便,无发热,无皮疹,无骨痛,就诊当地医院查粪常规及粪细菌培养未见异常,给予“氟哌酸、复方乳酸菌”等药物对症治疗后次数较前有所减少,每日约5~6次,但未明显改善,后就诊我院。既往史:高血压病史10年,血压最高达170/110mmHg,长期服用氨氯地平、缬沙坦胶囊、美托洛尔缓释片降压,血压控制达标;2014年因冠状动脉粥样硬化性心脏病行PCI术置入术。个人史、家族史无特殊。查体:血压116/47 mmHg,轻度贫血貌,心肺(-),四肢(-),双下肢轻度凹陷性浮肿。辅助检查:血浆白蛋白35.3g/L,球蛋白36.5g/L,血肌酐787μmol/L,总胆固醇3.6mmol/L;血红蛋白113g/L,白细胞、肝功能、IgG4无异常;白介素-6 12.6pg/mL,降钙素原0.241ng/mL;粪常规:潜血阳性,白细胞、红细胞及真菌未检出;粪涂片:未见白细胞,肠道菌群失调;培养24小时后多量肠球菌生长,少量大肠埃希菌生长,无真菌生长。血沉51mm/h,iPTH148pg/mL,尿本周氏蛋白弱阳性;自身抗体、抗GBM、肿瘤标记物阴性;血清免疫固定电泳:IgA弱阳性,轻链λ弱阳性;冷球蛋白、冷凝集试验阴性。心电图:窦性心动过速;低电压;T波低平。心电图:窦性心律,电轴正常,正常心电图。腹部超声:双肾体径小(右肾体径74mm×38mm,左肾体径71mm×30mm)并双肾弥漫性病变。心脏超声:左房轻度增大,左室壁增厚,少量心包积液,IVS=11/16mm,左心射血分数60%。眼底示糖尿病视网膜病变改变。颈部血管超声:双侧颈动脉内-中膜不均匀性增厚,左侧颈总动脉、双侧颈动脉、右侧颈内动脉多发斑块形成。心脏ECT:心肌PYP显像阳性(+)。腹壁脂肪活检:刚果红+,非AA型(图5),在偏光显微镜下见特征性的苹果绿色双遮光(图6),电镜下可见8~12mm杂乱排列的纤维丝(图7);骨髓活检:HE及PAS染色示骨髓增生大致正常(约30%~40%),粒红比例大致正常,粒系各阶段细胞可见,以中幼及以下阶段细胞为主,红系各阶段细胞可见,以中晚幼红细胞为主,巨核细胞数量大致正常,少量小淋巴细胞、浆细胞散在分布。网状纤维染色(MF-0级)。流式细胞学检查:异常B淋巴细胞占有核细胞的1.58%,限制性表达Kappa,FSC及SSC均偏小,为CD5-CD10单克隆B细胞表型;异常浆细胞占有核细胞0.1%,限制性表达Lambda。全身骨ECT扫描未见异常。综合症状、体征及腹壁脂肪活检、骨髓穿刺活检等检查结果,本病例诊断:(1)慢性肾功能衰竭尿毒症期;(2)淀粉样变(累及心脏、肠道、肾脏);(3)2型糖尿病2型糖尿病性肾病;(4)原发性高血压3级,很高危组;(5)冠状动脉粥样硬化性心脏病PCI置入术后状态。后患者在半年内发生两次急性冠脉综合征在心内科住院治疗。

图1 肾小球系膜细胞和基质中-重度弥漫性增生(PAS×200)

图2 肾小球基底膜增厚(PASM×200图)
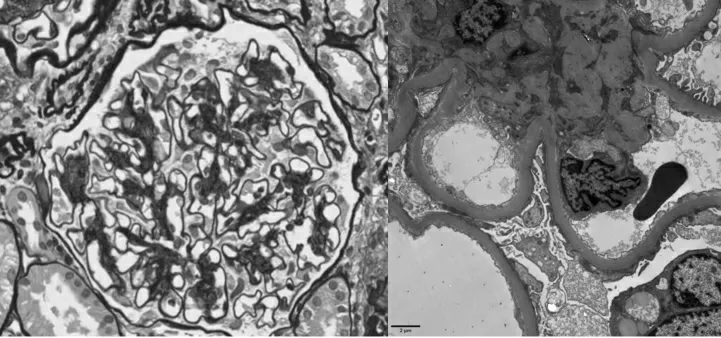
图3 未见免疫复合物的沉积(Masson×400)
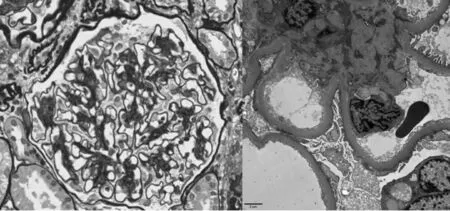
图4 肾小球基底膜弥漫均质增厚(电镜×1200)
2 讨论
糖尿病肾脏疾病(diabetic kidney disease,DKD)患者临床表现的判断和早期诊断非常重要。上述2例患者糖尿病病程均在10年以上,诊断糖尿病肾病外,一定要警惕合并非糖尿病肾脏疾病(non-diabetic kidney disease,NDKD)可能。单克隆免疫球蛋白病并不是一个单一的疾病,而是从良性疾病到恶性肿瘤的一类疾病,其中80%以上是浆细胞病,少数情况下也可以见于白血病、淋巴瘤、华氏巨球蛋白血症患者[1]。意义不明的单克隆免疫球蛋白病(monoclonal gammopathy un-determined significance,MGUS)是一种临床无症状的淋巴细胞和(或)浆细胞增殖异常疾病,是非恶性或癌前病变[2],好发于老年患者,70岁以上人群发病率为3%~4%。MGUS被认为是多发性骨髓瘤(multiple myeloma,MM)等浆细胞恶性疾病发展过程中的前期阶段。有报道指出,几乎所有的MM都由MGUS进展而来。早期诊断有助于临床采取相应干预措施,延缓或阻止其进展为MM。病例1患者有2型糖尿病的基础疾病,在血清中可检测到因浆细胞、B淋巴细胞克隆增殖而过量产生的IgA-κ,但骨髓穿刺活检未达到国际骨髓瘤协作组制定的诊断标准[3-4];肾活检κ、λ链染色及C3均阴性,未见典型单克隆免疫球蛋白沉积引起的肾损伤,故无M蛋白导致肾脏损伤的直接或间接证据;流式细胞学示异常细胞群占有核细胞的0.06%,诊断2型糖尿病肾病合并MGUS,治疗上除降糖、降压(ARB类)药物治疗外,与血液科医师沟通后给予环磷酰胺200mg每月1、2、3、4号输;地塞米松20mg每月1号输注抑制浆细胞的异常增生改善预后,目前患者在治疗随访中。
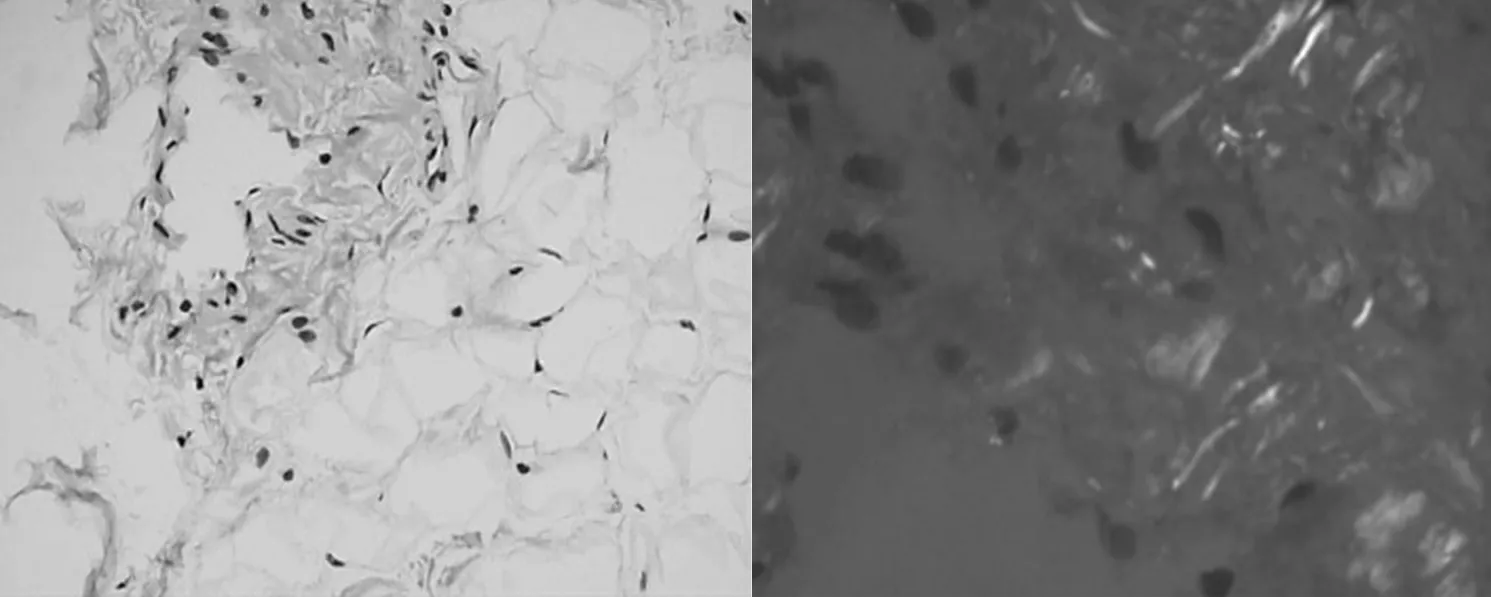
图5 腹壁脂肪刚果红染色图

图6 偏振光显微镜图(×40)
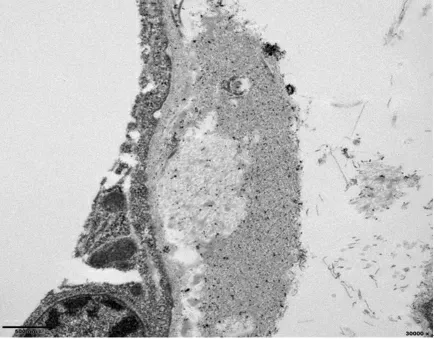
图7 电镜图(×30000)
系统性淀粉样变性是一类疾病的总称,临床上以免疫球蛋白轻链型淀粉样变性(AL型)最为常见,占淀粉样变性的80%以上。淀粉样变性病患者仅有一个器官受累是很少见的[5],肾脏是最常见的受累器官,淀粉样变性累及肾脏时主要表现为肾病综合征、肾功能不全。有学者[6]研究了1979~2002年的13 519例肾活检患者,结果显示AL型淀粉样变性占肾活检总数的2%左右;50岁以上的肾病综合征患者中,AL的发病率可达20%[5,7];心脏受累是AL淀粉样变性患者早期死亡的主要决定因素。肾淀粉样变主要有轻链蛋白型(AL型)和淀粉样蛋白A型(AA型),AL型居多[8]。肾脏AA型淀粉样变性(renal AA amyloidosis,RAAA)在2型糖尿病患者肾活检中占9%,并与更严重的心血管疾病和肾脏疾病相关,可能是因为RAAA是严重慢性炎症的一个标志[9];曹树臣等[10]报道的120例接受肾活检的糖尿病患者中,NDRD患者为17例,约14.2%,其中AL型肾淀粉样变性占5.9%(1/17)。淀粉样变性病的症状广泛,缺乏特征性。临床上,病理诊断仍然是诊断该病的金标准,所有受累器官中,因皮肤活检操作方便,临床上多以皮肤病理活检代替。对于已经明确淀粉样变性的病例,如超声心动图及其他征象均提示心肌受累,心外组织活检阳性,可免行心内膜活检[11]。病例2患者多年糖尿病病史,有蛋白尿、肾功能损害、糖尿病视网膜眼底改变、颈部血管超声斑块及心脏超声室壁增厚等表现,临床诊断2型糖尿病肾病(因就诊时双肾已萎缩故无法行肾活检);结合肠道症状、肾脏表现、腹壁脂肪活检、心脏ECT及骨髓活检异常浆细胞的表达等综合考虑,该患者为糖尿病肾病基础上合并淀粉样变累及肾脏、心脏、肠道,给予沙利度胺50mg qod+地塞米松片7.5mg bid每周周一、周二口服2周后患者腹泻、乏力等症状明显改善。患者腹壁脂肪活检经高锰酸钾氧化处理后,刚果红染色仍为阳性,免疫组化抗AA阴性,因送检脂肪组织较少无法行κ、λ链染色,患者出院1月后联系腹壁脂肪活检复检,家属告知患者因发生急性冠脉综合征在当地医院住院不愿再行检查。
综上,临床上对于糖尿病合并蛋白尿及肾功能损害患者,除常见糖尿病肾病外,应积极排除单克隆免疫球蛋白病相关肾脏损害可能。单克隆免疫球蛋白病容易被漏诊,需要基础医学、肾脏内科、血液科、病理科、检验科等多个学科通力协作,建立数据库,进一步提高对该病的认识水平[1]。

