严重腹部创伤后短期死亡原因调查及危险因素的回顾性分析
刘士会, 吕良峰, 胡成文
(安徽省蚌埠市第一人民医院普外科, 安徽 蚌埠 233000)
随着人类社会发展,交通意外及高处坠落伤发生率大幅升高,因此引起的腹部严重创伤也在不断增加。据报道[1],创伤居人类总死亡原因的第三位,在45岁以下成人中,腹部创伤的致死率居第一。严重创伤会引起机体生理功能失衡,引起短时间内低体温、酸中毒、凝血障碍,危及患者生命安全。严重腹部创伤患者的病死率各家报道不一,约为5%~40%[2]。近年来,随着医疗技术的进步及损害控制性手术的应用,严重腹部创伤后的死亡率已明显降低,但仍有部分患者早期死亡。明确严重腹部创伤患者短期死亡原因及其危险因素可为患者的预后判断提供理论支持,为此本研究对80例严重腹部创伤患者的临床资料进行了回顾性分析,现报道如下。
1 资料与方法
1.1一般资料:本研究为回顾性研究,纳入病例为本院2014年3月至2017年12月收治的80例严重腹部损伤患者,其中男52例、女28例;年龄14~68岁,平均(36.22±10.35)岁;致伤原因:交通事故伤47例、高处坠落伤25例、刀刺伤18例。损伤部位:单发性损伤26例,其中肝脏损伤12例、脾脏损伤8例、胰腺损伤6例;单发性损伤54例,其中腹部多发脏器损伤23例、合并颅脑损伤16例、合并骨盆骨折7例、合并胸部外伤5例,合并肢体骨折3例。纳入与排除标准: 纳入标准:①伤后3h内就诊的腹部损伤患者;②简明创伤定级标准的AIS评分≥4分;③临床资料完善。排除标准:①妊娠妇女;②伴尿毒症、心功能衰竭者;③合并严重基础疾病及恶性肿瘤者。
1.2方法:伤情评估:所有患者入院后立即进行了伤情评估,包括格拉斯哥昏迷评分(GCS)、损伤严重度评分(ISS)、急性生理和慢性健康状况系统(APCAHEⅡ)评分,检测患者心率(HR)、呼吸频率(RR)、脉搏、收缩压(SBP)、舒张压(DBP)、体温、血小板(PLT)、血红蛋白(Hb)、碱剩余、血液pH值、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)。救治措施:深静脉穿刺以监测中心静脉压并补液抗休克,结合实际情况放置漂浮导管监测其他血流动力学指标,动态监测血常规、心、肾、肺等脏器功能级凝血功能,留意患者伤情变化,积极完善必要检查,明确病因以便救治。予纠正水电解质紊乱、酸碱平衡、预防感染与器官功能衰竭等对症支持治疗。遵循创伤初级救治和高级创伤生命支持原则,患者生命体征不稳甚至危及生命时立即予心肺复苏,解除或控制危及生命安全的伤情。救治措施包括气管插管、人工呼吸、胸外心脏按压等,或予损伤控制复苏。所有患者均行剖腹探查术,合并多发性患者根据实际情况同时或先后进行了开颅手术、开胸探查术、骨折复位。研究方法:将患者确定性手术前的死亡及首次手术后72h内的死亡定义为短期死亡,据此将患者分为死亡组和存活组,分析患者死亡原因。收集两组患者临床资料,包括性别、年龄、受伤至入院时间、手术时间、损伤分类(单发或多发伤)、入院时各类伤情评分、相关指标检测结果、是否采取心肺脑复苏等资料并进行比较。术前多次进行检查与评估的,以最严重的结果计。采用多因素Logistic回归分析明确严重腹部创伤后短期死亡的危险因素。

2 结 果
2.1患者结局及死亡原因调查:80例患者中共65例存活,15例死亡,病死率18.75%。均在入院治疗后11~70h死亡,平均(35.20±10.24)h。死亡原因:中枢性呼吸循环功能衰竭6例(40.00%),均合并颅脑损伤;创伤性休克4例(26.67%);急性呼吸窘迫综合征3例(20.00%);多器官功能衰竭2例(13.33%)。
表1 死亡患者与存活患者的临床资料比较
2.2死亡患者与存活患者的临床资料比较:死亡患者与存活患者在性别、受伤至入院时间、手术时间、HR、RR、SBP、DBP、PLT、Hb、APTT、GCS评分、心脑肺复苏方面均无统计学意义(P>0.05);死亡患者中年龄>60岁、多发伤、ISS评分≥16分的占比显著高于存活患者(P<0.05),同时入院时死亡患者的体温显著低于存活患者、APCAHEⅡ评分、碱剩余、PT显著高于存活患者(P<0.05),见表1。
2.3严重腹部创伤后短期死亡的Logistic多因素分析:将表1中有差异变量纳入Logistic回归分析模型,并进行量化赋值,见表2。最后经Logistic回归性分析证实年龄、APCAHEⅡ评分、多发伤、ISS评分为严重腹部创伤后短期死亡的独立危险因素(P<0.05),见表3。

表2 量化赋值
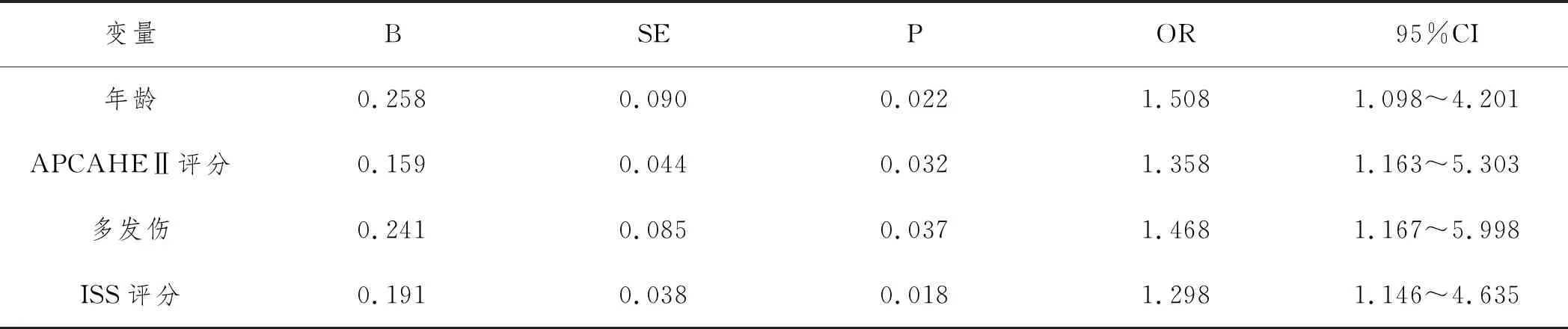
表3 严重腹部创伤后短期死亡的Logistic多元回归分析
3 讨 论
随着医疗水平的提高,严重腹部创伤的抢救和治疗理念不断变化,除传统液体复苏、积极手术外,近年来损伤控制复苏也逐渐在该类患者中得到广泛应用。但严重腹部创伤患者的救治结局仍不理想,死亡原因除与腹部创伤伤情有关外,也与患者基础疾病、合并伤等有关。
本研究回顾性分析了80例严重腹部创伤患者的临床资料,共15例患者短期死亡,死亡率18.75%,高于赵山红[3]等报道的6.53%,原因可能与患者伤情及救治措施的不同有关;与胡妙仙[4]等报道的19.2%则较为接近。患者死亡原因以中枢性呼吸循环功能衰竭最常见,占比达40.00%,其次为创伤性休克与急性呼吸窘迫综合征,分别占26.67%于20.00%。颅脑损伤可致中枢性呼吸循环功能衰竭,是临床预后不良的重要原因之一。本组中,15例死亡患者有6例死于中枢性呼吸循环功能衰竭,且均合并颅脑损伤。笔者认为,伴颅脑损伤患者多伴继发性颅内高压及脑水肿,且是休克发展和加重的重要因素,故死亡风险更大[5]。休克是严重腹部创伤的重要致死因素,该类患者的救治应积极抗休克、阻止休克的恶化,提高救治的时效性,尽快采取手术救治,才有望提高救治成功率。急性呼吸窘迫综合征多肺部功能损伤引起,患者往往合并腹部多发脏器损伤,致肺部功能损伤。死亡患者中年龄>60岁、多发伤、ISS评分≥16分的占比分别为26.36%、86.67%、66.67%,显著高于存活患者的7.69%、58.46%、33.85%,体温显著低于存活患者、APCAHEⅡ评分、碱剩余、PT、显著高于存活患者。进一步多因素Logistic回归分析显示,年龄、APCAHEⅡ评分、多发伤、ISS评分为严重腹部创伤后短期死亡的独立危险因素。屈纪富[6]的研究也表明,年龄为严重腹部创伤患者的独立危险因素之一,年龄>60患者的死亡风险明显增加。国外有研究报道[7]将老年人身体脆弱、易患病、长时间卧床等特征总结为“衰弱综合征”,认为该类人群多个生理系统功能下降,抵御力减弱,个体脆性增加,故严重腹部创伤患者对不良健康结局易感。APACHEⅡ为ICU患者评估疾病严重程度的经典指标,已有较相关研究[8,9]证实可其对判断预后的重大价值。患者APACHEⅡ评分越高往往提示应激状态更严重,体内皮质醇水平更高,预后更差。多发伤与ISS评分之间存在一定的相关性,多发伤患者的ISS评分通常高于单发性损伤患者。本研究中的死亡患者中至少有40%合并颅脑损伤,也从侧面证实多发伤会在一定程度上增加ISS评分从而增加死亡风险。研究指出[10],严重的内环境紊乱也是高ISS评分增大死亡风险的可能原因之一。有动物实验发现[11],ISS评分还与炎症指标存在显著正相关。朱承良[12]的研究则显示,多发伤为严重腹部春创伤患者的危险因素,而死亡患者与存活患者在多发伤占比上虽存在统计学差异,但多因素Logistic分析将该因素排除,与本研究结论不一致,原因可能与该研究中的多发伤患者以合并骨折为主、少见合并颅脑损伤有关。在单变量分析中,死亡患者与存活患者的体温、碱剩余、血液pH值、PT均存在显著差异,但多因素分析则显示其并非严重腹部创伤的独立危险因素,原因可能与上述指标往往只反映机体某一方面的病理生理改变,无法体现患者病情复杂程度,因此难以成为死亡的独立预测因素。本研究为单中心、小样本研究,可能存在结果偏倚,有待继续扩大样本量进一步证实。
综上所述,严重腹部创伤患者的死亡原因主要包括中枢性呼吸循环功能衰竭与创伤性休克,死亡危险因素则包括年龄、APCAHEⅡ评分、多发伤、ISS评分,需引起重视。

