创伤性桡骨远端骨折固定术后腕关节功能恢复不良的危险因素研究
李吉利, 姚 恒, 王 炜, 刘延军, 李世龙, 胡金杉, 闫福成, 吕 科
(陕西省咸阳市第一人民医院骨四科, 陕西 咸阳 712000)
创伤性桡骨远端骨折是比较常见的上肢骨折类型,在青少年、老年人中发生率较高。青少年桡骨远端骨折以高能量损伤居多,大多因车祸、运动等所致,老年患者则主要与骨质疏松存在关联[1]。桡骨远端骨折若未能及时治疗,则会引起创伤性关节炎,促使腕关节功能受限,对患者日常生活影响非常大[2]。目前,临床针对创伤性桡骨远端骨折主张以手术治疗为主,虽然随着关节镜、内外固定术的发展,骨折手术安全性大大提升,但无法确保所有患者均能取得良好的手术效果,仍有部分患者术后腕关节功能恢复情况欠佳。为了更好的对患者进行针对性治疗,改善疗效,临床必须明确这类患者术后腕关节功能恢复不良的危险因素。鉴于此,本院纳入98例创伤性桡骨远端骨折固定术患者为研究对象,分析骨折术后腕关节功能恢复不良的危险因素,现将研究情况报告如下。
1 资料与方法
1.1一般资料:选取我院2011年8月至2017年10月收治的创伤性桡骨远端骨折固定术患者98例,其中男56例,女42例,年龄18~75岁,平均(42.31±10.78)岁;体质指数19~26kg/m2,平均(23.17±2.16)kg/m2;致伤原因:跌倒31例、车祸伤42例、砸伤25例;受伤至就诊时间2~15h,平均(7.93±4.75)h;骨折类型:粉碎性骨折27例、非粉碎性骨折71例;骨折AO分型:A型34例、B型36例、C型28例。
1.2诊断标准:参考汤锦波[3]编撰的《桡骨远端骨折》进行诊断:①明确外伤史;②经临床初诊提示腕部压痛、肿胀,腕关节活动受限。部分明显移位者出现“餐叉样”畸形,可闻及骨擦音;③经过X线片检查提示桡骨下端尺倾角缩小,骨连续中断。
1.3纳入与排除标准:纳入标准:①年龄18~75岁;②经X线、CT等结合临床表现证实为创伤性桡骨远端骨折,临床诊断明确;③新鲜骨折;④无麻醉、手术禁忌;⑤临床资料完整。排除标准:①伴神经血管损伤;②合并严重原发性疾病,如肝、肾、心、肺、造血系统等损害;③恶性肿瘤;④骨折严重不稳定;⑤凝血功能障碍;⑥重度营养不良。
1.4方法:手术方法:两组术前均进行常规检查,包括血常规、心电图、查体等,将麻醉、手术禁忌排除。利用CT、X线片等观察骨折受损程度,明确骨折类型。手术可选择背侧入路与掌侧入路:①背侧入路:以腕关节近侧3cm为始点,止于腕关节远侧5cm,于尺骨茎突与桡骨间的腕背侧正中处行纵行切口(长8cm),将皮下脂肪切开,操作时切勿损伤皮神经分支,将伸肌支持带显露,明确第4间室内伸肌腱的伸肌支持带,将其切开,将肌腱向尺侧或桡侧牵开,将关节囊纵行切开并分离,针对骨折断端进行清理,确保复位满意后置入T型接骨板,将骨折处固定,常规置引流条,将切口关闭。②掌侧入路:于腕掌桡侧腕屈肌腱旁行纵切口(8cm),利用剥离器剥离桡骨掌侧,使远端骨折断端暴露,若存在骨缺损,则采取植骨治疗,预防桡骨短缩。待复位满意后经复位钳给予复位处理。采用C型臂透视对关节面、掌倾角、桡骨长度等进行观察,满意后置入T型接骨板,将骨折处固定,常规置引流条,将切开关闭。术后指导患者进行康复训练,促进腕关节功能恢复。研究方法:纳入98例创伤性桡骨远端骨折固定术患者为研究对象,术后患者每隔3个月入院复查1次,根据患者术后6个月腕关节功能恢复效果,将其分成良好组、不良组。腕关节恢复效果参考腕关节功能评估标准[4]进行评价:分为优、良、可、差4个标准,优:腕关节无畸形,前臂旋转活动度将减少<20度,掌屈背伸活动度减少<15度,无并发症;良:伴轻度畸形,无明显主观症状,不伴功能损伤;可:关节活动度、关节功能无明显恢复,也无进展;差:腕关节疼痛程度影响到工作与日常生活。其中优、良纳入良好组,可、差纳入不良组。比较两组性别、年龄、体质指数、就诊时间、骨质疏松、骨折类型、骨折AO分型、损伤能量、尺骨茎突骨折、末次复查掌倾角、末次复查桡骨短缩以及功能锻炼情况,采用Logistic回归模型分析创伤性桡骨远端骨折固定术后腕关节恢复不良的危险因素。
1.5统计学方法:利用SPSS20.0统计软件分析患者的临床资料,计数资料用构成比(%)表示,采用χ2检验,Logistic回归模型分析创伤性桡骨远端骨折固定术后腕关节恢复不良的危险因素,以术后腕关节恢复效果为参照,其他因素均为自变量,自变量剔除、纳入标准分别为α>0.10与α<0.05。所有分析采用双侧检验,检验水准为α=0.05。
2 结 果
2.198例患者术后腕关节恢复效果分析:在98例患者中,有26例恢复不良(其中可19例,差7例),占26.53%,72例恢复良好(其中优49例,良23例),占73.47%,见图1、图2。
2.2术后腕关节恢复不良与临床特征的关系:根据患者术后6个月腕关节恢复效果,将其分成良好组(优、良)、不良组(可、差)。不良组年龄≥65岁、有骨质疏松、粉碎性骨折、末次复查掌倾角背倾<10度、末次复查桡骨短缩≥5mm、功能锻炼不规律占比分别为53.85%、65.38%、57.69%、46.15%、46.15%、42.31%,高于良好组的31.94%、15.28%、16.67%、16.67%、15.28%、9.72%,差异有统计学意义(P<0.05),见表1。
注:*采用连续性校正卡方检验
2.3患者术后腕关节恢复不良的危险因素分析:将各变量纳入Logistic回归模型,并对变量进行量化赋值,见表2。结果提示年龄(≥65岁)、骨质疏松、粉碎性骨折、末次复查掌倾角(背倾<10度)、末次复查桡骨短缩(≥5mm)、功能锻炼(不规律)是患者术后腕关节恢复不良的危险因素(P<0.05),见表3。

表3 患者术后腕关节恢复不良的危险因素分析
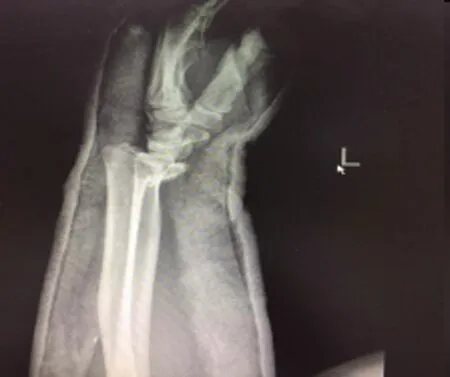
图1 术前骨折影像图
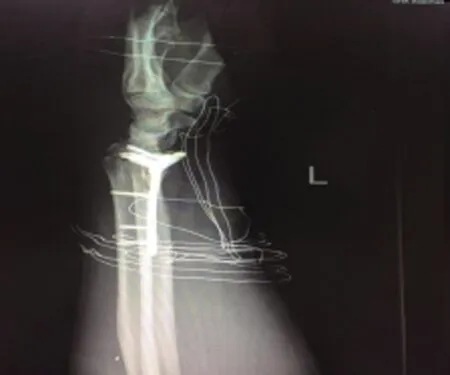
图2 术后骨折恢复影像图
3 讨 论
创伤性桡骨远端骨折若治疗不当,则会导致腕关节功能受限。有研究指出在桡骨远端骨折后,若干骺端力线、关节面未能及时恢复,极易出现畸形愈合,导致腕关节疼痛,不利于关节功能恢复,严重情况下甚至导致肩肘关节僵直,危害性非常大[5,6]。目前,桡骨远端骨折的治疗仍以手术治疗为主,在患者无麻醉、手术禁忌的情况下,可采用切开复位钢板内固定术治疗,有利于促进骨折愈合。然而,术后腕关节功能恢复容易受多种因素影响,临床需对此引起重视。本研究发现在98例创伤性桡骨远端骨折患者中,有72例恢复良好,良好率为73.47%。通过分析良好组、不良组的临床特征,发现不良组年龄≥65岁、有骨质疏松、粉碎性骨折、末次复查掌倾角背倾<10度、末次复查桡骨短缩≥5mm、功能锻炼不规律占比高于良好组,最终经Logistic回归性分析提示上述因素为患者术后腕关节功能恢复不良的独立危险因素。
本研究提示老年患者的腕关节功能恢复不良率高于非老年患者,究其原因可能在于老年患者骨脆性增加,骨密度下降,且骨组织结构处于逐渐退化状态,再加上受手术创伤的影响,患者术后恢复慢,可能影响腕关节功能恢复效果。因此,老年患者术后腕关节功能恢复较非老年患者欠佳。此外,本次研究发现骨质疏松对患者术后腕关节功能恢复效果的影响也非常大。骨质疏松发病机制复杂,与生活方式、营养、年龄、遗传等因素相关[7]。这类患者骨吸收增加,骨量丢失较多,当发生桡骨远端骨折后,容易出现骨粉碎、骨缺损,对腕关节功能影响更大[8]。鉴于此,医师在术前必须了解患者的骨质疏松病史,并给予抗骨质疏松治疗,提高手术安全性。
粉碎性骨折是比较严重的一种骨折类型,本次研究发现与非粉碎性骨折者相比,粉碎性骨折者术后腕关节恢复不良率更高。研究表明粉碎性骨折患者的骨折块较多,大多因暴力因素所致,容易引起多种并发症,如关节僵硬、骨萎缩、骨折畸形愈合等[9]。笔者推测这可能增加了粉碎性骨折患者术后腕关节恢复不良的危险性,不利于骨折处愈合。
掌倾角也是影响腕关节恢复的重要因素,它的正常范围在10度~15度间,当不在正常范围时,则会导致背侧成角畸形[10]。掌倾角丢失会影响腕关节活动能力,缩小活动范围,降低伸指肌腱力臂。研究表明掌倾角改变可降低腕关节稳定性,引起腕关节退变[11]。这为本研究结论提供了理论支持,本研究发现末次复查掌倾角<10度的患者腕关节恢复不良率更高,进一步证实掌倾角丢失不利于腕关节功能改善。本次研究提示桡骨短缩<5mm的患者术后腕关节功能恢复欠佳,这是影响腕关节恢复效果的重要因素。有研究指出桡骨远端骨折粉碎程度、分型均影响桡骨短缩,而短缩程度主要由关节面塌陷程度、骺端塌陷程度决定,当桡骨短缩超过4mm时,月骨、舟船接触应力增加,继而致腕关节功能下降[12],为本研究提供了理论依据。
在本次研究中,Logistic回归性分析提示术后康复锻炼不规律也是导致腕关节恢复不良的重要因素。术后康复锻炼对巩固手术疗效而言至关重要,然而,部分患者因害怕疼痛,未能坚持运动,导致手掌血液循环不畅,减少桡骨血运,局部骨矿物质下降,骨基质含量降低。而坚持运动能促进骨密度提升,改善机体内分泌,促进局部骨矿物质、血流量增加,有利于改善腕关节功能。
综上,创伤性桡骨远端骨折内固定术后腕关节恢复不良与多种因素相关,包括年龄≥65岁、骨质疏松、粉碎性骨折、掌倾角背倾<10度、桡骨短缩≥5mm以及不规律功能锻炼,能为临床治疗提供依据,便于积极采取针对性措施改善腕关节功能。另外,本研究也存在局限性,如纳入样本量少,观察时间短,未来将扩大样本量,并将观察时间延长,进一步分析这类患者术后腕关节功能恢复不良的危险因素。

