髂内动脉球囊预置阻断术在凶险性前置胎盘伴胎盘植入中的应用
黄敏,卢雄,林红,黄奇
贺州市人民医院产科介入科,广西 贺州 542899
凶险性前置胎盘系指有子宫手术史的妇女再次妊娠表现为前置胎盘且胎盘附着于原子宫瘢痕处,由于二胎政策开放,越来越多剖宫产分娩育龄妇女加入二胎生育大军,导致凶险性前置胎盘发生率明显升高,凶险性前置胎盘患者常伴随胎盘植入,表现为病情凶险,治疗不及时会引发产后大出血,危及胎儿及产妇生命健康[1]。有数据报告显示,产科出血占发展中国家孕产妇死亡人数约25%[2],且绝大部分发生于胎儿娩出后,而凶险性前置胎盘是目前最易引起产后出血的产科疾病之一,由于凶险性前置胎盘植入部位多位于前次剖宫产疤痕处,术中对胎盘处理及子宫局创面缝合都存在较大难度,患者往往面临着较难预测、难以控制的大出血问题[3-4]。有研究证实球囊预置阻断术临时应用于凶险性前置胎盘伴胎盘植入患者中有明确疗效[5]。本文旨在探究数字减影血管造影(digitai subtractraction angiography,DSA)引导下双侧髂内动脉球囊预置阻断术在凶险性前置胎盘伴胎盘植入患者中的应用价值,具体实施情况报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2016年1月至2018年1月贺州市人民医院产科收治的60例凶险性前置胎盘伴胎盘植入患者的临床资料。(1)入组标准:①年龄>18岁;②符合《妇产科学》[6]第九版有关凶险性前置胎盘诊断标准;③彩超或核磁共振检查高度怀疑为凶险性前置胎盘胎盘植入者;④临床资料完整;⑤均为单胎。(2)排除标准:①年龄<18岁;②合并妊娠期糖尿病、高血压、心脏病等;③既往有基础疾病;④有介入手术禁忌证。依据治疗方法不同分为对照组(常规止血措施和剖宫产术治疗,n=20)和观察组(DSA引导下双侧髂内动脉球囊预置阻断术和剖宫产术治疗,n=40),对照组患者年龄21~33岁,孕次2~5次,孕周31~38周,胎盘植入类型:胎盘黏连6例、胎盘植入12例、穿透性胎盘植入2例;观察组患者年龄22~35岁,孕次2~5次,孕周32~38周,胎盘植入类型:胎盘黏连型12例、胎盘植入型18例、穿透性胎盘植入型10例。两组患者的上述基线资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。
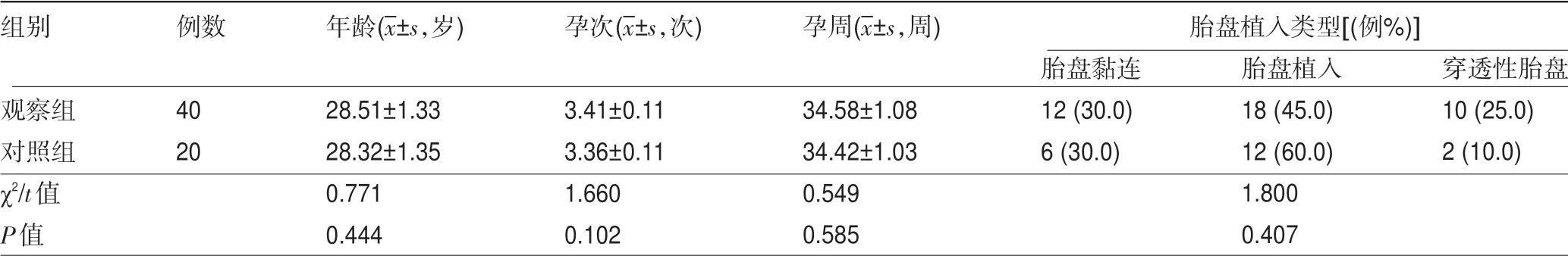
表1 两组患者的一般资料比较
1.2 方法
1.2.1 观察组 (1)剖宫产术前:在放射科导管室数字减影血管造影(DSA)引导下实施双侧髂内动脉球囊预置手术。孕妇取平仰卧位,常规消毒腹股沟区、铺巾、局部麻醉,采用Seldinger's法穿刺右侧股动脉,置入5F导管鞘,引入8 mm×60 mm球囊导管,送至右侧髂内动脉主干,体表固定外鞘及球囊导管;同法处理对侧,术毕送至手术室。(2)剖宫产术中:取下腹正中纵切口,切除原腹壁手术疤痕,常规开腹进入腹腔,暴露子宫下段,向植入部位同侧髂内动脉预置球囊注入生理盐水3 mL,充盈水囊达到阻断该侧髂内动脉血流的作用,同时避开胎盘切开子宫,切口足够大,便于娩出胎儿,待胎儿娩出后向另一侧球囊注入生理盐水3 mL,充盈水囊后锁住,阻断双侧髂内动脉血流,行胎盘处理和子宫缝合,如胎盘植入为广泛穿透性植入则行子宫切除,如为部分植入可行子宫楔形切除,缝合子宫后撤掉球囊压力,予观察,如无出血,留置腹腔引流管后关腹,如有出血视出血情况决定继续加压缝合子宫止血或继续充盈水囊加压止血或行子宫切除或关腹后转介入室行双侧子宫动脉栓塞术止血。(3)剖宫产术后:手术结束后将双侧球囊从血管内撤除,留鞘至术后24 h拔除,局部加压包扎、直腿平卧24 h。术后予加强宫缩和使用抗生素预防感染,监测产妇体温、阴道流血、子宫复旧情况,以及观察双下肢皮肤温度、感觉、足背动脉搏动情况等。
1.2.2 对照组 择期在手术室行剖宫产手术,手术按剖宫产手术操作常规实施;止血方法根据胎盘植入、术中出血等情况,采用宫腔填塞、局部缝合、加压缝扎、血管缝扎等措施以一种或多种方法进行止血,必要时切除子宫。术后常规使用抗生素和缩宫素,监测产妇体温、恶露、子宫复旧等情况。
1.3 观察指标 (1)手术情况:比较两组患者术中出血量、手术时间及住院时间。(2)新生儿结局:应用新生儿Apgar评分[6]评估新生儿结局,Apgar评分总共10分,评分越高提示新生儿健康情况越好,两组分别于新生儿出生1 min、5 min、10 min进行评分。(3)子宫切除率和并发症发生率:并发症主要包含产后出血、产后发热、弥散性血管性凝血及切口感染等。(4)术后及出院后产妇、新生儿随访状况。
1.4 统计学方法 应用SPSS20.0软件分析数据,计数资料以率(%)表示,组间比较采用χ2检验;计量资料以均数±标准差s)表示,组间比较采用独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的手术情况比较 观察组患者术中出血量明显少于对照组,手术时间、住院时间明显短于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者的手术情况比较
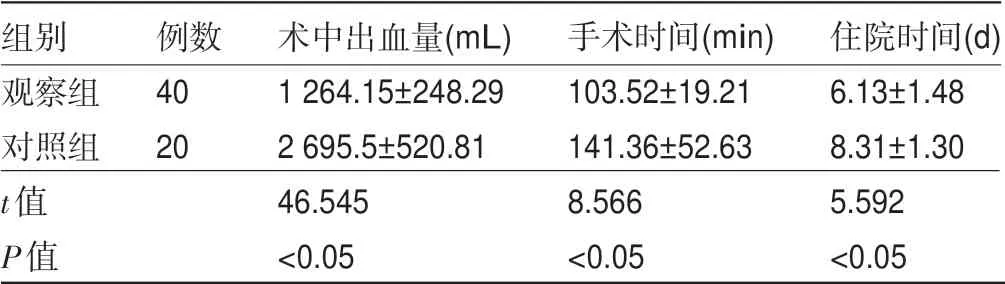
表2 两组患者的手术情况比较
images/BZ_75_1267_2788_2267_2851.png观察组对照组t值P值40 20 1 264.15±248.29 2 695.5±520.81 46.545<0.05 103.52±19.21 141.36±52.63 8.566<0.05 6.13±1.48 8.31±1.30 5.592<0.05
2.2 两组新生儿Apgar评分比较 观察组新生儿Apgar评分,出生1 min、5 min、10 min明显高于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组新生儿Apgar评分比较(s,分)
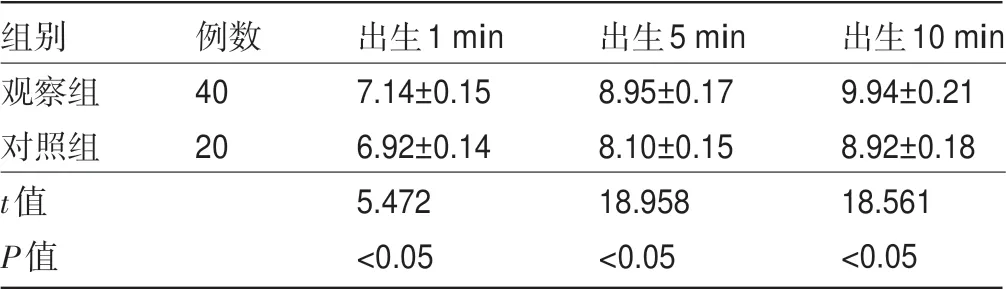
表3 两组新生儿Apgar评分比较(s,分)
images/BZ_76_207_276_1211_337.png观察组对照组t值P值40 20 7.14±0.15 6.92±0.14 5.472<0.05 8.95±0.17 8.10±0.15 18.958<0.05 9.94±0.21 8.92±0.18 18.561<0.05
2.3 两组患者的子宫切除和术后并发症比较 对照组患者的子宫切除率和术后并发症总发生率分别为45.0%、80.0%,明显高于观察组的12.5%、12.5%,差异均有统计学意义(P<0.05),见表4。
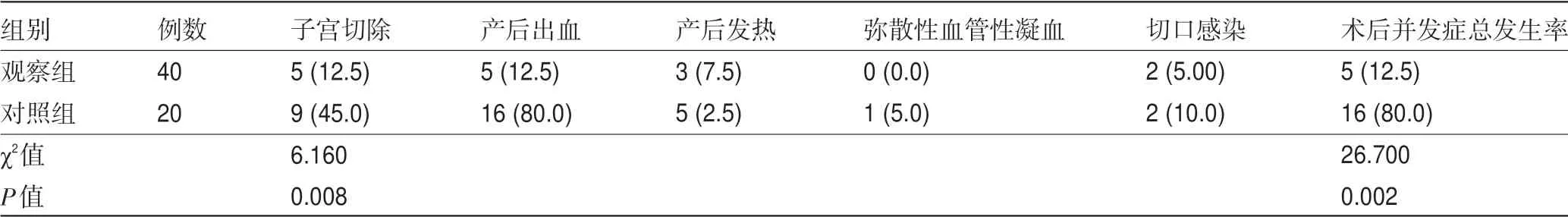
表4 两组患者的子宫切除和术后并发症比较[例(%)]
2.4 两组产妇和新生儿随访情况 对照组3例新生儿发生窒息进行心肺复苏治疗后恢复正常,母婴均健康出院。出院后6个月随访结果发现两组产妇均未出现死亡病例,新生儿均存活。
3 讨论
凶险性前置胎盘发病机制尚未完全明确,但有学者认为其与多次妊娠、多次人工流产、子宫滋养层发育迟缓、子宫肌瘤切除术以及多胎妊娠等密切相关[7],凶险性前置胎盘组织学特征以蜕膜缺失或缺陷最为典型,这一组织学特征可为胎盘绒毛入侵子宫肌层提供便利机会,有研究证实凶险性前置胎盘患者并发胎盘植入风险较高[8];而凶险性前置胎盘伴胎盘植入患者子宫肌纤维受损较明显,且平滑肌收缩欠佳,一旦胎盘植入子宫肌层,将影响子宫平滑肌的收缩,增加产后出血风险,并且伴随胎盘植入患者的子宫、胎盘血供较为丰富,胎盘剥离时植入增生血管易断裂,患者大出血倾向明显,一旦止血效果不佳,患者死亡率明显增高[9]。剖宫产是凶险性前置胎盘伴胎盘植入患者分娩方式,如何解决剖宫产术中的剥离胎盘出血及子宫保留问题,同时保障母胎安全,是考验产科医生技术及一个医院综合救治能力的关键。近期有学者研究证实双侧髂内动脉球囊预置阻断术应用于凶险性前置胎盘患者中有切确的效果[10],积极探究DSA引导下双侧髂内动脉球囊预置阻断术对凶险性前置胎盘伴胎盘植入患者剖宫产手术中的应用价值有积极临床意义。
本研究结果发现,观察组患者的手术时间、住院时间明显短于对照组,而术中出血量明显少于对照组,提示DSA引导下双侧髂内动脉球囊预置阻断术应用于凶险性前置胎盘伴胎盘植入患者中,可有效减少患者出血量,降低大出血风险,缩短手术时间,有利于缩短患者康复进程,这与蔡晓立[11]研究指出的凶险性前置胎盘合并胎盘植入患者双侧髂内动脉球囊预置联合剖宫产术治疗,可有效减少手术出血量,降低子宫切除率和并发症发生率,且利于术后恢复等的结论相符;本研究还发现观察组新生儿出生1 min、5 min、10 min Apgar评分均高于对照组,提示DSA引导下双侧髂内动脉球囊预置阻断术应用于凶险性前置胎盘伴胎盘植入患者,在确保新生儿健康状况方面的积极作用较剖宫产术联合常规止血方案更为明显,与上述学者的观点相符,但与王添平等[12]报道的MRI辅助下放置腹主动脉球囊联合剖宫产术与常规剖宫产术处理治疗凶险性前置胎盘伴胎盘植入患者,在改善新生儿健康状况方面无较大差异的研究结论不符,可能与球囊充盈的时机不同有关。本研究中胎儿娩出前充盈一侧预置髂内动脉球囊,阻断该侧髂内动脉血流,减少切开子宫至胎儿娩出时间段内母体失血量和减缓失血速度,从而改善胎儿新生儿预后;本研究还发现观察组子宫切除率及术后并发症总发生率明显低于对照组,证实了DSA引导下双侧髂内动脉球囊预置阻断术应用于凶险性前置胎盘伴胎盘植入患者有较好安全性,且可有效降低患者子宫切除率,但与吴康等[13]指出的双侧髂内动脉球囊封堵术可减少凶险型前置胎盘伴胎盘植入患者术中出血量、输血量、降低相关并发症发生率,但并未明显减少子宫切除率的结论不完全相符,这可能与吴康等学者研究的样本量较小,每组仅12例,及两组中胎盘植入类型中胎盘黏连、胎盘植入、穿透性胎盘植占比各不同有关。
DSA引导下双侧髂内动脉球囊预置阻断术应用于凶险性前置胎盘并胎盘植入患者中,通过球囊封堵,有效控制产妇术中出血量,并且暂时性阻断产妇子宫绝大部分血液供应,有效降低子宫动脉处压力,利于对产妇创面进行止血,为产科医生制定合理方案提供时间[14];此外提前穿刺放置鞘管,经DSA引导可快速寻找到血流速度>1 mL/min血管,方便必要时改血管栓塞止血,并可直观反映栓塞是否成功。胎儿顺利娩出,充盈球囊阻断双侧髂内动脉血流,从而有效减少产妇术中出血量以及输血量,并降低大出血风险,缩短手术时间和住院时间,改善新生儿结局,最终降低患者子宫切除率[15]。
综上所述,DSA引导下双侧髂内动脉球囊预置阻断术可作为凶险性前置胎盘伴随胎盘植入患者一种行之有效的手术治疗方案,有一定的临床推广应用价值。

