枸橼酸咖啡因改善早产儿辅助通气及呼吸暂停的临床效果及安全性分析
孟伟玲 刘庆生 刘玉荣 杨坤
随着医学发展及NICU的建立,早产儿死亡率逐年降低,且小于胎龄早产儿存活率越来越高。但胎龄越小,脑干呼吸控制中枢越发育不成熟,越容易出现呼吸暂停( apnea of prematurity,AOP),频繁AOP多需辅助通气,严重者需实施有创辅助通气,同时胎龄越小有创辅助通气率越高[1]。AOP发作可导致低氧血症、心动过缓、缺氧性脑损伤、呼吸衰竭、肺出血及增加脑室内出血、脑积水和神经系统发育异常的危险性,如果不及时进行有效治疗,可能导致一系列后遗症,甚至猝死。目前AOP的治疗包括给予纳洛酮、氨茶碱等药物治疗及非药物治疗(无创辅助通气及有创辅助通气),这些治疗易出现一系列药物不良反应及呼吸机并发症,延长病人上机时间、住院时间,增加住院费用,影响早产儿预后[2-3]。大量国外研究表明,枸橼酸咖啡因可以减少AOP发生频率及复发率,早期使用咖啡因具有提前撤机,降低呼吸机参数的需求,缩短辅助通气时间,提高气管插管拔管成功率,改善拔管后的通气模式,可明显减少撤机后AOP的复发及不良反应[4-5]。在国外,枸橼酸咖啡因已基本取代了氨茶碱在AOP中的应用。2013 年10 月枸橼酸咖啡因被引入国内后,也开始逐渐取代氨茶碱。本文就我院早期咖啡因治疗和氨茶碱联合纳络酮治疗的效果和安全性进行回顾性分析,旨在为更好的治疗早产儿AOP及改善辅助通气探寻更好的治疗方案。现将研究结果报告如下。
资料与方法
一、研究对象
选取2016年10月至2017年10月我院收治的106名早产儿(胎龄小于37周且体重小于2500g),且出生后发生AOP并进行辅助通气治疗的作为观察对象,采用随机数表法分为对照组和研究组。其中对照组早产儿53例,男早产儿38例,女早产儿15例,早产儿的平均孕周为(32.53±5.16)周,早产儿出生时的平均体重为(2154.04±303.07)g,辅助通气方式;常频辅助通气、高频通气及经鼻持续正压通气各为25、13、15例。研究组早产儿53例,男早产儿35例,女早产儿18例,早产儿的平均孕周为(32.21±4.76)周,早产儿出生时的平均体重为(2051.05±320.06)g,辅助通气方式;常频辅助通气、高频通气及经鼻持续正压通气各为27、12、14例。纳入标准:(1)出生1h内在我院新生儿科接受救治早产儿;(2)符合早产儿AOP的诊断标准;(3)早产儿监护人同意本次研究且早产儿的临床资料完整;(4)入院后辅助通气时间超过1d,包括常频辅助通气、高频通气及经鼻持续正压通气。排除标准:(1)对治疗过程中使用药物过敏的早产儿;(2)由继发性因素引起的呼吸暂停患儿,继发性因素包括严重感染、颅内出血等;(3)伴随其他比较严重的畸形,如先天性心脏疾病或免疫性疾病等;(4)通气1d内死亡的早产儿。两组患者一般资料比较无差异(P>0.05),具有可比性。本研究获医院医学伦理委员会批准。
二、用药方法
对照组采用氨茶碱联合纳络酮治疗,而研究组则为枸橼酸咖啡因治疗,具体方法如下:对照组氨茶碱首剂负荷量 5mg/kg,12h 后给予维持量 2mg/kg,均 为每 12h 一次或每 8h 一次。研究组,首次静脉注射咖啡因20mg/kg,之后每24h进行一次,维持量为5~10mg/kg,每日一次。均至AOP连续4日未再发作或撤离呼吸机连续5日不需要气道正压通气或校正胎龄34周给予停药。在两组早产儿治疗过程中,如果出现AOP频繁的患儿,则给予使用辅助通气,包括高频通气、经鼻持续正压通气和经鼻双水平正压通气。两组在治疗期间时刻关注患儿的生命特征,对于患儿在治疗过程中生命体征和外在环境发生的变化要及时进行处理。
三、观察指标
观察两组早产儿AOP防治方面、辅助通气方面的临床治疗效果以及不良事件发生情况。
(1)AOP防治方面:住院期间发作次数、消失时间、治疗总有效率及撤机后AOP复发情况。
(2)在辅助通气方面:再次辅助通气、辅助通气时间、撤机成功率及撤机时的胎龄。
(3)不良事件的发生情况,对两组患儿进行不良事件发生情况进行记录和分析,包括VAP(呼吸机相关性肺炎)、支气管肺发育不良(BPD)、动脉导管未闭(PDA)、坏死性小肠炎(NEC)、视网膜病变(ROP)。
四、统计学处理
结 果
一、AOP防治方面
研究组AOP发生频率、消失时间显著低于对照组(P<0.05),研究组AOP治疗总有效率显著高于对照组(P<0.05),研究组撤机后AOP复发率低于对照组,差异无统计学意义,P>0.05(见表1)。
二、辅助通气方面
研究组再次辅助通气率、撤机时胎龄和通气时间均低于对照组,撤机成功率高于对照组,其差异均无统计学意义(P>0.05)。
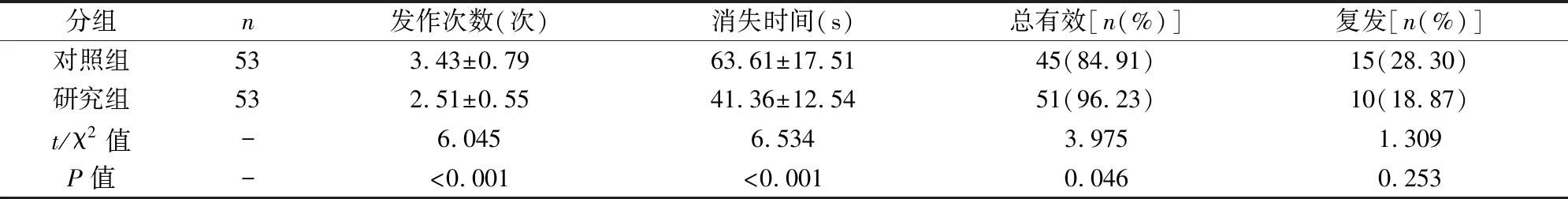
表1 AOP发作次数、消失时间、临床疗效及撤机复发情况
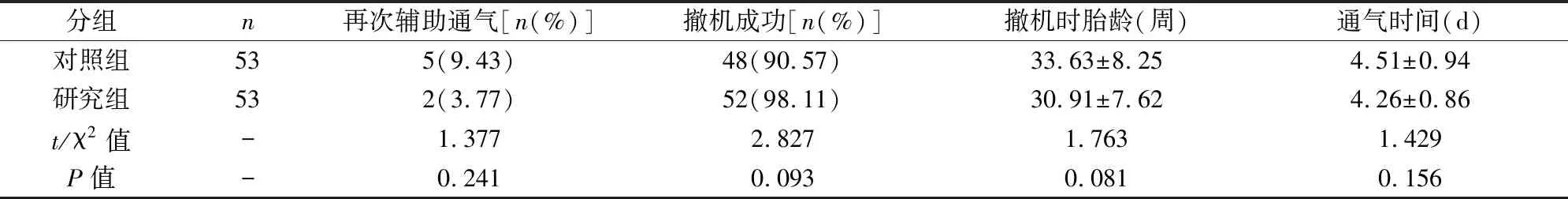
表2 辅助通气临床情况
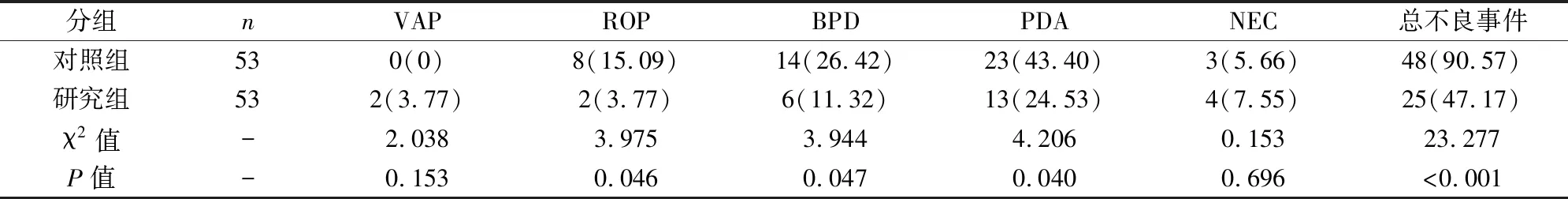
表3 不良事件发生情况比较[n(%)]
三、不良事件的发生情况
在不良事件发生情况上,研究组在BPD、PDA、NEC发生要远少于对照组(P<0.05),研究组其不良事件要明显少于对照组,P<0.05(见表3)。
讨 论
早产儿由于呼吸中枢发育不成熟、呼吸系统解剖结构未完善,极易发生早产儿呼吸暂停(AOP),早产儿AOP是目前新生儿重症监护中面临的主要临床问题之一。AOP通常定义为早产儿呼吸停止时间超过20s或超过10s并伴有心动过缓及低氧血症的情况。已知胎龄大于36周的新生儿,很少发生原发性AOP,胎龄较低或出生质量低于1000g新生儿,发生AOP率较高[6]。长时间反复的AOP可导致低氧血症、缺氧性脑损伤、心动过缓、呼吸衰竭、肺出血、颅内出血,增加脑积水和神经系统发育异常的危险性,如果不及时进行有效治疗,可能导致一系列后遗症,甚至引起死亡[7]。
除了对AOP进行托背、弹足底等物理刺激和辅助通气(包括常频辅助通气、高频辅助通气、经鼻持续正压通气及经鼻双水平正压通气)等治疗外,药物治疗也是控制AOP 的重要手段。早产儿AOP及辅助通气治疗的药物氨茶碱、咖啡因都属于甲基黄嘌呤药物,这主要是因为甲基黄嘌呤药物能够对腺苷酸受体进行一定的作用,从而提高患儿的中枢神经对于CO2的应答机制的敏感性[8];另外,甲基黄嘌呤药物还能够提高患儿膈肌的收缩幅度,对于患儿心脏的排出量和与氧结合能力,都有很好的改善效果[3]。药物治疗既往使用氨茶碱,但氨茶碱的治疗量与中毒量相当接近,容易出现毒副作用,不宜长时间使用[9]。而枸橼酸咖啡因的作用机制与茶碱类相似,包括刺激呼吸中枢、阻断腺苷受体和改善呼吸肌功能等,但相对于氨茶碱来说,枸橼酸咖啡因增强膈肌收缩力的作用更明显、肠道吸收率更高、药物半衰期更长、使用安全剂量范围更大,更能迅速的渗入脑脊液中,呼吸兴奋作用更强,同时增强心脏输出能力及改善氧合,利尿,能有效刺激呼吸中枢和神经系统,且心动过速和喂养不耐受等不良反应较少(如心率增快,血压增高,喂养不耐受、多尿,水电解质紊乱,PDB、PDA、NEC发生率等),疗效更可靠[10-11]。同时,咖啡因的使用越来越受到关注,它不仅能有效治疗AOP,还有助于撤离呼吸机,减少BPD、PDA的发生,机械通气早产儿越早给予咖啡因治疗益处越大[12]。在本次研究中发现,研究组在BPD、PDA、NEC发生要远少于对照组(P<0.05),研究组其不良事件要明显少于对照组(P<0.05)。研究组在辅助通气方面治疗效果优于对照组,差异无统计学意义(P>0.05),这可能与本次样本容量较少有关。
近年来,越来越多的研究发现枸橼酸咖啡因对于早产儿神经系统的发育具有一定的保护及促进作用,因降低脑部发生缺血缺氧的可能,从而减少脑损伤的发生,改善神经系统预后,并可相应减少ROP、BPD、NEC等的发生率,可明显降低病死率,减少神经系统不良预后(如脑瘫及认知延缓等)的发生率[13-15]。在早产儿AOP防治方面,枸橼酸咖啡因已成为治疗呼吸暂停的首选药物[16-17],可减少住院期间呼吸暂停频率,提高呼吸暂停治疗总体有效率及降低复发率,这与本次研究结果相一致,本次研究组AOP发生频率、消失时间显著低于对照组(P<0.05),研究组AOP治疗总有效率显著高于对照组
(P<0.05),研究组撤机后AOP复发率低于对照组,差异无统计学意义(P>0.05)。
综上所述,咖啡因可以减少早产儿AOP发作频率、消失时间、撤机后呼吸暂停复发率,提高临床治疗总有效率。此外,咖啡因治疗能改善早产儿对辅助通气的需求,有助于早期拔管及撤离呼吸机,减少再插管及呼吸暂停的发生,不良反应少。

