尿激酶联合低分子肝素配合手法按摩在动静脉内瘘血栓溶栓中的应用效果观察
张家丽,廖常彬,唐利,杜伦飞
(自贡市第三人民医院,四川 自贡 643000)
0 引言
动静脉内瘘是终末期肾病规律血液透析患者的生命线,最新NKF-D0QI有关血管通路的应用指南明确提出自体动静脉内瘘是维持性血液透析患者的最佳血管通路[1-2],血液透析患者血管通路最常见的并发症是内瘘闭塞。内瘘闭塞失功的原因与患者的原发病(如糖尿病),自身血管条件差,透析时超滤量大导致血压下降,血管粥样硬化等有关。临床上内瘘闭塞失功的主要治疗方法有:①尿激酶溶栓;②Forgaty导管取栓术;③手术切开取栓术;④内瘘重建术。各有优缺点[3]。现结合本院血液净化中心2018年2月至2019年2月收集的针对早期动静脉内瘘闭塞采用药物溶栓治疗病例的回顾性分析,共收集36例,现报道如下。
1 资料与方法
1.1 一般资料。本院血液净化中心自2018年2月至2019年2月收治的药物溶栓治疗动静脉内瘘血栓形成病例36例。血栓形成的临床诊断标准:触诊内瘘震颤消失或震颤明显减弱,听诊器听诊内瘘血管杂音消失或明显减弱,多普勒超声检查证实内瘘血栓形成。纳入标准:多数内瘘闭塞者存在透析间期体重增长过多,透析中血压下降明显,透析龄长是动静脉内瘘闭塞的危险因素,血管条件差更易形成血栓。其中入选患者动静脉内瘘成形术术式多采用头静脉-桡动脉低位瘘、内瘘闭塞时间为1-48 h,多普勒超声检查血栓形成部位多为吻合口或吻合口附近,血栓长度较短。排除标准:入选患者无尿激酶使用禁忌,无活动性出血或出血倾向,无活动性肝炎,无严重高血压病史等。将患者分为A组与B组,两组患者在年龄、内瘘使用寿命、血液透析治疗时间和血栓形成时间上对比无显著性差异,其中A组6例采用尿激酶持续微泵泵入和低分子肝素钠皮下注射抗凝溶栓法,B组采用上诉药物同时配合手法按摩方法。
1.2 方法。两组患者在治疗前均进行血常规、生化全套以及凝血功能检查来确定患者是否存在高危因素,并通过彩超检查定位血栓位置及长度。均采用止血带阻断前臂浅静脉的回流,使止血带与血栓之间形成一个血管密闭空间,确保尿激酶与血栓的局部药物浓度较高,达到更好的溶栓效果。采用输液留置针,在内瘘血栓近心端约1.5-2.0 cm处进针,针尖指向血栓。实验过程中使用止血带阻断前臂浅静脉约10 min,后解除止血带10 min,如此反复进行直至内瘘通畅。评估内瘘震颤情况,听诊内瘘血管杂音,观察有无出血等并发症。对照组:予尿激酶持续微泵泵入和低分子肝素钠5000 UIHqd×2天皮下注射抗凝溶栓,50万u加入50 mL生理盐水,选择在瘘管血栓形成处动脉端2 cm位置进针,微泵注入,注射速度10 mL/h,24小时后改为25万u加入50 mL生理盐水持续微泵泵入。48小时未通停止。观察组:予尿激酶持续微泵泵入和低分子肝素钠5000UIHqd×2天皮下注射抗凝溶栓,50万u加入50 mL生理盐水,选择在瘘管血栓形成处动脉端2 cm位置进针,微泵注入,注射速度10 mL/h,配合间断手法按摩血栓。24小时后改为25万u加入50 mL生理盐水持续微泵泵入。48小时未通停止。
表1 两组患者血常规及凝血功能指标的比较
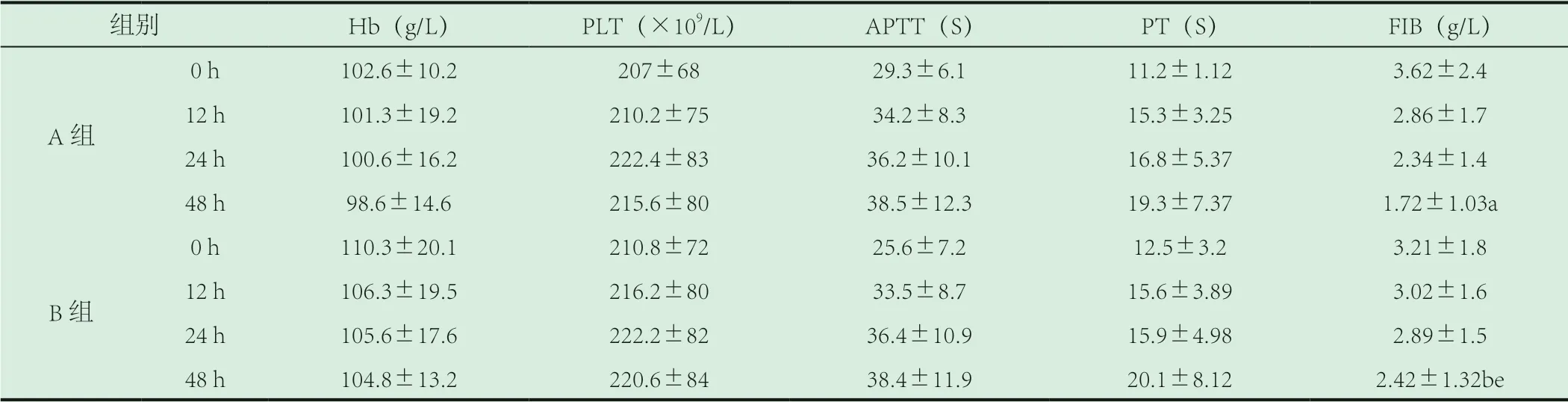
表1 两组患者血常规及凝血功能指标的比较
注:PT:凝血酶原时间,APTT:活化部分凝血活酶时间,FIB:纤维蛋白原。
组别 Hb(g/L) PLT(×109/L) APTT(S) PT(S) FIB(g/L)A组0 h 102.6±10.2 207±68 29.3±6.1 11.2±1.12 3.62±2.4 12 h 101.3±19.2 210.2±75 34.2±8.3 15.3±3.25 2.86±1.7 24 h 100.6±16.2 222.4±83 36.2±10.1 16.8±5.37 2.34±1.4 48 h 98.6±14.6 215.6±80 38.5±12.3 19.3±7.37 1.72±1.03a B组0 h 110.3±20.1 210.8±72 25.6±7.2 12.5±3.2 3.21±1.8 12 h 106.3±19.5 216.2±80 33.5±8.7 15.6±3.89 3.02±1.6 24 h 105.6±17.6 222.2±82 36.4±10.9 15.9±4.98 2.89±1.5 48 h 104.8±13.2 220.6±84 38.4±11.9 20.1±8.12 2.42±1.32be
1.3 标本采集及处理。分别在溶栓前和溶栓第2、6、12、24、48 h采集HB,PLT,PT,APTT,FIB,记录溶栓后动静脉内瘘开通时间,尿激酶总量及彩色多普勒超声技术观察溶栓前后血管内径及血流量变化。
1.4 疗效判断标准。疗程结束后可触及内瘘震颤,闻及血管杂音,血透血流量>200 mL/min,且至少完成1次正常透析,即为溶栓成功。
1.5 统计学分析。采用SPSS 17.0软件进行数据分析,计量资料以元±s表示,两组间均数比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血常规及凝血功能指标的比较。两组患者溶栓前后血常规(Hb、PLT)均无明显变化。与溶栓前比较,两组凝血酶原时间(PT)明显延长,活化部分凝血活酶时间(APTT延长,纤维蛋白原(FIB)降低,差异有统计学意义(P<0.05),与B组相比,A组溶栓后FIB降低更明显,差异有统计学意义(P<0.05),见表1。
2.2 超声下观察血管内径及血流量变化。溶栓前两组患者内瘘血管内径及血流量差异无统计学意义(P>0.05)。与溶栓前比较,两组患者的血流量(BFV)均明显增加,差异有统计学意义(P<0.05)。溶栓治疗后,A组再通8例;B组再通14例。
2.3 不良反应。溶栓后,A组发生2列穿刺处出血,经压迫止血后好转,未发生严重的并发症。B组发生1列消化道出血,经止血治疗出血停止,两组在出血并发症方面差异无统计学意义(P>0.05)。上述溶栓患者未出现肢体活动障碍,栓子脱落导致肺栓塞等严重并发症,见表2。
3 讨论
表2 两组患者超声结果及尿激酶总量,内瘘开通时间比较
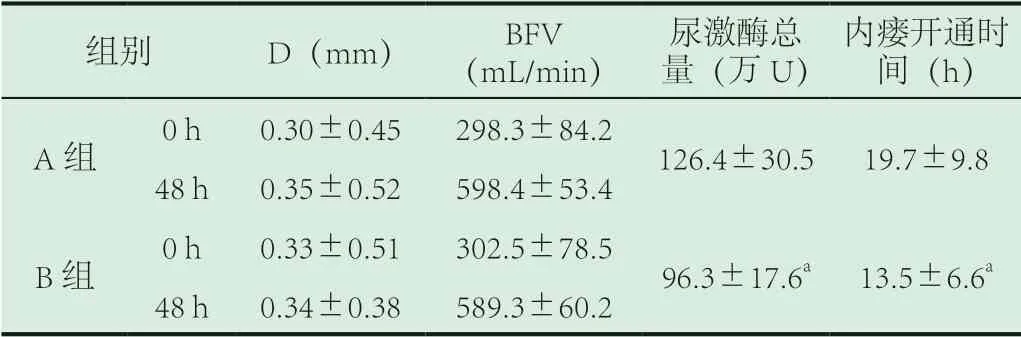
表2 两组患者超声结果及尿激酶总量,内瘘开通时间比较
注:D:血管内径;BFV:血流量aP<0.05。
组别 D(mm) BFV(mL/min)尿激酶总量(万U)内瘘开通时间(h)A组 0 h 0.30±0.45 298.3±84.2 126.4±30.5 19.7±9.8 48 h 0.35±0.52 598.4±53.4 B组 0 h 0.33±0.51 302.5±78.5 96.3±17.6a 13.5±6.6a 48 h 0.34±0.38 589.3±60.2
尿激酶是一种丝氨酸蛋白酶,可特异性裂解血浆中纤溶酶原第560位精氨酸与561位缬氨酸之间的肽键,激活纤溶酶原,使之成为纤溶酶,溶解纤维蛋白原和纤维蛋白,有效地溶解血栓。尿激酶的半衰期为15 min,24 h后作用基本消失。2010版血液净化标准操作流程(SOP)指出,内瘘血栓形成24 h内可采用局部血管内注射尿激酶等药物进行溶栓治疗。肖光辉等[4]认为,自体动静脉内瘘血栓形成后可采用局部手法按摩配合尿激酶进行溶栓治疗,疗效较好[4]。
本研究中,所有患者均出现动静脉内瘘血栓,采用尿激酶持续微泵泵入和低分子肝素钠皮下注射抗凝,旨在保证局部的高浓度。在血栓形成处持续微泵泵入高浓度的尿激酶可作用于血栓,而血栓形成后,由于血流中断,血栓的静脉端内没有压力,采用止血带阻断前臂浅静脉回流,使止血带与血栓形成处之间形成一个较小的血管密闭空间,确保与血栓接触的局部药物浓度较高。血栓形成早期,血栓尚未机化,血管壁没有向血栓内长入内皮细胞和纤维母细胞,血栓与血管壁之间没有形成牢固的粘连,血栓内部也未机化。此时通过按压松解血栓,可使血栓变形、破碎,但血管因固有弹性没有改变,由此血栓和血管壁之间形成缝隙。高浓度、高压力的尿激酶逐渐渗透到血栓内部,配合按压,溶栓作用更好。上述溶栓患者未出现肢体活动障碍,栓子脱落导致肺栓塞等严重并发症,操作简单、耗时少、无严重不良反应、成功率高,有较高的临床推广价值。

