过氧化物酶体增殖物激活受体-γ在老年喉癌术后谵妄患者血清中的表达△
冉国 王一如 陈恺铮 沈霞 吴海涛
(1.复旦大学附属眼耳鼻喉科医院麻醉科 上海 200031;2. 复旦大学附属眼耳鼻喉科医院耳鼻喉科 上海 200031)
术后谵妄(postoperative delirium, POD)常急性发病,患者出现认知功能下降、意识水平改变和注意力下降,病情呈现波动状态[1],是老年患者常见的不良反应[1],也是肿瘤患者常见的并发症之一,发生率为10.9%~38.1%[2-3]。术后谵妄的不良后果包括增加患者死亡率、延长住院时间和认知功能减退等。术后谵妄的发生机制尚不明了,目前认为中枢炎症反应在术后谵妄的发生、发展中起重要作用[4]。手术创伤可激活外周免疫系统并释放炎症介质如白细胞介素-6(interleukin-6,IL-6),C反应蛋白(C-reactive protein,CRP)等。细胞炎症因子信号传递至中枢后,中枢小胶质细胞活化并释放炎症介质导致中枢炎症反应。活化的小胶质细胞对神经元产生毒性作用,损害神经元的结构和功能,导致术后谵妄的发生[5]。过氧化物酶体增殖物激活受体-γ(peroxisome proliferator-activated receptor-γ,PPAR-γ) 是核激素受体超家族中的一员。有研究[6]提示PPAR-γ激动剂可通过减少炎症基因表达,从而在中枢产生抗炎作用,对中枢退行性疾病产生保护作用。但是PPAR-γ在老年患者术后谵妄中的作用鲜有研究。故我们拟观察行全喉切除术后发生谵妄的老年患者外周血中 PPAR-γ以及炎症因子的表达水平。
1 资料与方法
1.1 资料 选取2018年1~12月在我院需行手术治疗的喉癌患者,年龄>64岁。排除标准:患者语言障碍、理解障碍或拒绝采血,患者术前有任何精神病史。
患者术前认知功能评分采用简易智力评估量表(Mini-Mental State Examination,MMSE)[7],以得分<27分认为患者存在认识功能损害;术前精神应激采用医院焦虑抑郁量表(Hospital Anxiety and Depression scale,HADS )[8], 以得分>8分为存在精神应激;术前患者疾病情况采用疾病累计评分表(Cumulative Illness Rating Scale, CIRS)[9],以得分>8分为病情严重。以上3项评估在术前1 d完成。
术后谵妄的评估采用意识模糊评估方法(confusion assessment method, CAM)[1],评估时间为术后第1~6天的下午4:00~6:00。术后谵妄包含4个临床标准:①急性发作,病程波动;②注意力不集中;③思维紊乱;④意识水平改变。如同时出现①和②,加上出现③或④即可诊断患者存在谵妄。
1.2 实验室检测 所有患者知情同意,分别于麻醉诱导前和术后第1天8:00采集患者外周静脉血。采血后立即以3 000 转/min,4 ℃分离血清,置于-80 ℃保存待测。采用酶联免疫吸附试验检测PPAR-γ(GBD, USA)、皮质醇(Siemens Healthcare Diagnostics B.V., Breda, The Netherlands ),IL-6 (BD Biosciences Pharmingen, San Diego, CA),CRP (SenXiong, Shanghai, China)水平,严格按照说明书完成操作。 PPAR-γ 检测下限为0.1 pg/mL,皮质醇为45 nmol/L, IL-6 为10 pg/mL,CRP 为0.1 mg/L。
1.3 统计学处理 术后发生谵妄的患者和未发生谵妄的患者进行配对。配对的要素包括年龄(±1岁)、合并疾病严重程度(CIRS;±2分)。采用SPSS 15.0 (SPSS Inc., Chicago,IL, USA)进行统计分析。符合正态分布的变量采用均数±标准差表示,非正态分布的连续变量采用中位数(四分位数)表示。年龄、CIRS、血清CRP和皮质醇采用Studentt检验。MMSE、HADS、血清PPAR-γ和IL-6采用Mann-Whitney 检验。P<0.05为差异有统计学意义。
2 结果
2.1 老年喉癌患者术后谵妄发生率和谵妄类型 本研究共纳入137例年龄>64岁的喉癌患者,其中7例经口激光治疗的喉癌患者和3例语言交流困难的患者未纳入研究。剩余127例患者中,126例为男性,1例为女性。共有19例患者出现术后谵妄,其中1例为女性。为排除性别混杂因素,也因无对应的未发生谵妄女性患者与其进行匹配,该女性患者未纳入统计。故术后谵妄发生率为14.3%。主要在术后第1天和第2天出现谵妄(13例),以低活动型谵妄(77.7%)为主。
2.2 术后谵妄患者和未发生术后谵妄患者的一般情况 18例发生术后谵妄的男性患者(术后谵妄组),依据年龄和CIRS 评分共匹配了50例未发生术后谵妄的男性患者作为对照组。2组患者的一般情况差异均无统计学意义(表1)。

表1 2组患者一般情况
注:年龄、CIRS和手术时间以均数±标准差表示,MMSE和HADS以中位数(四分位数)表示。
2.3 血清PPAR-γ、炎症因子及皮质醇表达情况 术后谵妄组患者术前血清PPAR-γ较对照组降低,CRP及IL-6表达较对照组增加,但差异均无统计学意义。术后谵妄组患者术后皮质醇水平较对照组显著增加,差异有统计学意义(P=0.002);术后第1天,术后谵妄组患者血清PPAR-γ较对照组降低,差异有统计学意义(P=0.046),IL-6 水平表达较对照组显著增加,差异有统计学意义(P<0.000 1),CRP和对照组相当,差异无统计学意义(P=0.378),皮质醇水平高于非谵妄组(P=0.000 9)。详见表2。
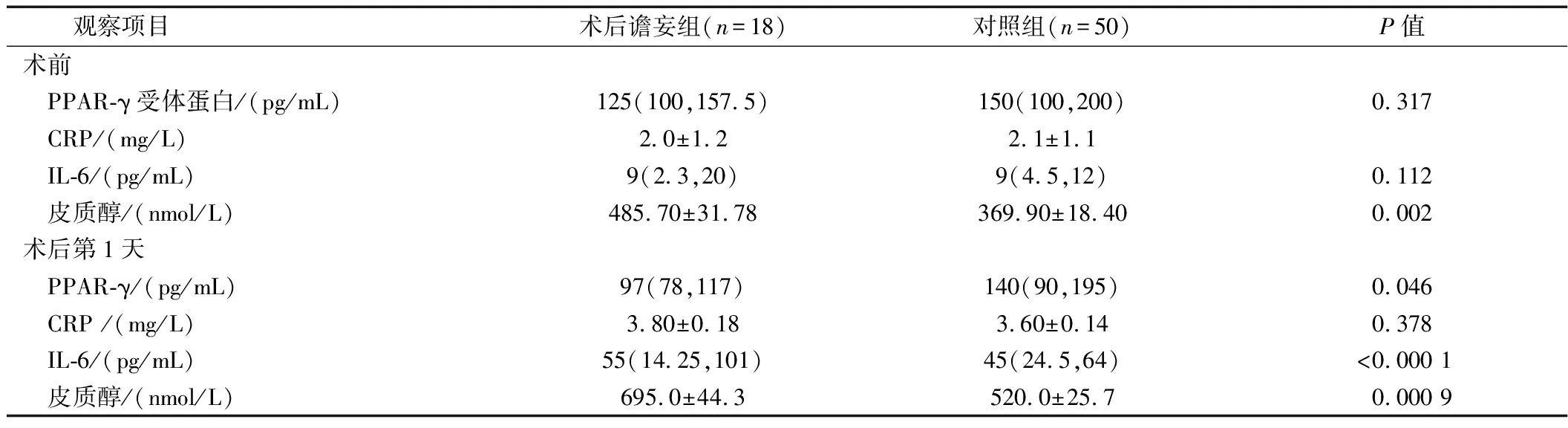
表2 2组患者血清PPAR-γ、炎症因子和皮质醇水平
注:数据以均数±标准差或中位数(四分位数)表示。
3 讨论
老年患者术后谵妄的发生机制尚不明了,目前认为易感因素和促发因素共同作用导致术后谵妄的发生。针对不同类型手术患者的术后谵妄危险因素分析结论各不相同[1]。Zhu 等[10]通过meta分析发现行重大头颈部手术患者出现术后谵妄的危险因素包括老年男性、高美国麻醉医师协会病情估计(ASA)分级、长时间手术、颈淋巴结清扫及气管切开等。中枢炎症和神经内分泌激活参与术后谵妄的神经病理生理变化[11]。本研究观察了老年喉癌术后谵妄患者术前和术后第1天血清PPAR-γ、炎症介质以及皮质醇的表达水平,结果发现喉癌术后谵妄患者血清PPAR-γ表达下降伴随IL-6显著升高,术前和术后皮质醇水平均显著高于未发生术后谵妄组患者,提示炎症反应和神经内分泌共同参与术后谵妄的发生。
PPAR-γ是配体激活转录因子的核激素受体家族成员。近年来的研究发现PPAR-γ系统具有广谱抗炎作用,使用PPAR-γ激动剂可减少炎症基因表达,IL-1β、IL-6及CRP表达减少[12]。老年患者由于先天免疫活性增加,机体处于低度活化的炎症状态,表现为促炎因子表达增加和抑炎因子表达下降,而这些升高的促炎因子与慢性疾病、心血管疾病及认知功能下降密切相关[13]。老年房颤患者血清PPAR-γ水平下降伴随高敏 CRP 、IL-6和肿瘤坏死因子-α水平升高[14]。本研究发现,发生术后谵妄的老年喉癌患者术前PPAR-γ水平较对照组表达下降(P=0.317),而且术后血清PPAR-γ水平较术前进一步下降(P=0.046)。结合术后第1天炎症因子IL-6水平显著提升,提示患者术后促炎反应占主导地位,而PPAR-γ的抗炎作用被削弱,谵妄患者促炎因子表达升高,而抑炎因子表达下调[15]。
Capri等[16]研究发现,术前IL-6水平是预示老年患者发生术后谵妄的生物标志物;Bagnall等[17]认为,高浓度的IL-6水平导致中枢神经元损害,从而导致术后谵妄的发生。我们的研究并没有发现2组患者术前血清IL-6存在差异,但是术后谵妄患者在术后第1天较对照组明显升高,提示炎症反应参与术后谵妄的发生、发展。
炎症介质如IL-6可以激活下丘脑-垂体-肾上腺轴,导致皮质醇水平增高,持续升高的皮质醇水平可以促使手术应激条件下产生更高的皮质醇水平[18]。有研究[19]证实术后谵妄的患者术前皮质醇水平显著增加,而炎症介质则在术后处于最高水平。Wada 等[3]研究发现,术前焦虑是术后谵妄的高危因素,喉癌患者术前就处于严重心理应激状态,需要权衡手术治疗与手术相关的重要生理功能丢失,术后还需要经历疼痛、呛咳,以及交流、吞咽功能丢失等。本研究发现,谵妄患者术前皮质醇水平已明显升高,并在术后进一步升高,提示喉癌患者术前存在应激并在术后加重,升高的皮质醇水平与IL-6共同作用导致术后谵妄的发生。
本研究不足在于未纳入女性患者。原因主要在于喉癌患者多见于男性,其次罹患喉癌的女性患者多拒绝参与研究,并在术前表现出严重的精神应激状态。有研究显示女性患者血清中皮质醇水平更高[20]。另外,我们仅观察了术前和术后第1天的血清标志物变化。术后第1天谵妄组患者较非谵妄组患者PPAR-γ表达下降,皮质醇和IL-6水平明显增高,说明这些血清标志物与术后谵妄的发生密切相关。后续研究我们将观察这些血清标志物随时间变化呈现的趋势。本研究中未发现谵妄患者血清CRP有显著变化,可能与对照组的样本量较小有关。
总之,本研究显示炎症反应和神经内分泌可能参与了老年喉癌患者术后谵妄的发生、发展。生物标志物的检测有助于了解喉癌患者发生术后谵妄的病理生理机制,并提供有效的预防和治疗手段。

