大疱性类天疱疮患者血清25-羟基维生素D水平的临床分析
畅晓元,刘 岩,来学民
0 引言
大疱性类天疱疮(Bullous pemphigoid,BP)是自身免疫性表皮下大疱性皮肤病,好发于中老年人,常伴发中枢神经系统疾病,年发病率为0.25~4.28/10 万,发病后首年死亡率高达6%~41%[1]。研究显示,维生素D缺乏与特应性皮炎、荨麻疹、白癜风、银屑病、皮肤肿瘤等相关。本研究对我院2018年3月至2019年5月收治的50例BP患者的血清25-(OH)D水平进行检测,并对其相关因素作初步分析,现将结果报道如下。
1 资料和方法
1.1 研究对象 2018年3月至2019年5月于我院皮肤科病房收治的首次发病的50例患者纳入观察组,选取同时期入院的年龄和性别相匹配的带状疱疹患者48例作为对照组。各组患者均获得本人同意并签署知情同意书。入选标准:符合第4 版《中国临床皮肤病学》BP诊断标准,经组织病理学(直接免疫荧光)或血清BP 180/BP 230抗体阳性。排除标准:①近3个月内曾使用过糖皮质激素、维生素D、钙剂者;②伴有甲状腺/甲状旁腺功能异常、严重糖尿病、慢性肾病、肝病者。
1.2 方法 两组空腹采静脉血5 ml,经离心后取血清,采用化学发光法检测25-(OH)D水平,同时测定肝功能,血常规,血清钙、磷、镁及碱性磷酸酶水平。25-(OH)D水平参考值范围:<10.00 ng/ml 为缺乏,10~20 ng/ml为不足,≥30.00 ng/ml 为正常。记录观察组患者的BPDAI评分[2-3]、神经系统合并症、嗜酸粒细胞计数[参考值范围(0.02~0.52)×109/L]。BPDAI皮肤及黏膜损害评分标准见表1。
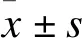
2 结果
2.1 一般资料 观察组50例,发病年龄43~98岁,平均(73.9±10.7)岁。男27例,平均(74.8±9.1)岁;女23例,平均(72.9±12.4)岁。对照组48例,年龄46~96岁,平均(72.7±11.4)岁。男28例,平均(74.6±11.8)岁;女20例,平均(70.1±10.5)岁。两组性别构成、平均年龄比较差异无统计学意义(P>0.05)。
2.2 两组检验结果比较 观察组血清25-(OH)D水平、血清钙、白蛋白低于对照组(P<0.05)。观察组嗜酸性粒细胞计数升高者19例[(0.57~12.10)×109/L],对照组嗜酸性粒细胞计数升高者3例[(0.61~5.94)×109/L],观察组嗜酸性粒细胞计数高于对照组(P<0.05)。两组碱性磷酸酶水平比较差异无统计学意义(P>0.05)。见表2。
2.3 观察组患者性别、年龄及神经系统合并症对血清25-(OH)D水平的影响 观察组中,患者血清25-(OH)D水平男性患者与女性患者比较、年龄<80岁的患者与≥80岁的患者相比较,差异均无统计学意义(P>0.05)。观察组中10例伴脑梗死,1例伴脑出血,3例伴帕金森病,2例伴老年性痴呆。有神经系统合并症的患者血清25-(OH)D水平明显低于无神经系统合并症的患者(P<0.05)。见表3。

表1 BPDAI皮肤及黏膜损害评分标准
注:BPDAI评分由3个部分组成:①皮肤损害包括头、颈、胸、左臂、右臂、双手、腹部、生殖器、背/臀、左腿、右腿、双脚共12个部位,总分0~240 分;黏膜损害包括眼、鼻、颊黏膜、硬腭、软腭、上齿龈、下齿龈、舌、舌下、唇黏膜、咽后壁、肛门生殖器共12个部位,总分0~120分。②损害评分:上述12个皮肤部位是否存在已愈合皮损的色素沉着或红斑,“无”计0 分,“有”计1 分,总分0~12 分。③主观瘙痒程度评分:采用视觉模拟评分法评估患者过去24 h、1 周、1 个月的瘙痒程度,每项10 分,相加后总分0~30分

表2 两组患者检验结果比较
注:*采用Mann-Whitney U 检验

表3 性别、年龄及神经系统合并症对25-(OH)D水平的影响
2.4 观察组患者血清25-(OH)D水平与BPDAI评分及其他化验指标的相关性分析 观察组患者BPDAI评分35~125分,平均(74.0±24.9)分。Pearson相关分析提示BP患者血清25-(OH)D水平和BPDAI评分呈负相关(r=-0.49,P<0.01),与血清白蛋白水平呈正相关(r=0.32,P<0.05)。BP患者血清25-(OH)D水平与血清钙、碱性磷酸酶、嗜酸粒细胞计数不相关。见表4。

表4 血清25-(OH)D水平与BPDAI评分及化验指标的相关性
注:*嗜酸性粒细胞计数不符合正态分布,采用Spearman秩相关分析
3 讨论
BP的发病机制仍不十分清楚,目前认为是在遗传易感性基础上,由于某些触发因素的影响(药物、病毒感染、紫外线、X线照射等),改变了基膜带蛋白质结构,暴露半桥粒结构蛋白BP 230和BP 180,致敏B淋巴细胞产生自身抗体,自身抗体与抗原结合后激活补体途径及炎症信号因子,引起炎症反应,损伤真皮表皮间的连接蛋白,形成皮下水疱[4]。
维生素D来源于食物和皮肤接受紫外线的自身合成,经肝脏转化为25-(OH)D,然后在肾脏活化为1,25-(OH)2D3,与全身各器官组织细胞中的维生素D受体结合,发挥调节钙磷代谢和调控细胞增殖分化作用。25-(OH)D作为维生素D的中间代谢产物,在循环中含量最高且最稳定,可代表体内维生素D的水平。维生素D通过多种机制参与调节细胞免疫和体液免疫:①抑制单核细胞向树突状细胞(DCs)分化,阻止DCs成熟,减少白细胞介素(IL)-12、IL-23的表达,诱导免疫耐受[5];②抑制CD4细胞向辅助性淋巴细胞Th2分化,下调Th1细胞分泌IL-2 和IFN-γ,抑制炎症反应[6];③抑制B细胞分化,促进B细胞凋亡, 减少免疫球蛋白生成[7]。已有研究显示,维生素D缺乏与特应性皮炎、荨麻疹、白癜风、银屑病、皮肤肿瘤等多种皮肤病相关[8]。
王文氢等[9]分析了122例BP患者,住院期间29.53%出现低钙血症。本研究中,BP患者血钙低于对照组,在相关分析中维生素D水平与血钙无明显相关性,表明除维生素D缺乏外,可能存在其他影响因素导致血钙降低,如进食不佳、细胞膜功能障碍导致钙内流等。
刘颖等[10]回顾分析了80例BP患者的病历,发现其低白蛋白血症发生率达47.5%,认为低白蛋白血症与住院时间延长有关。杨利蓉等[11]报道,低白蛋白血症可能与BP不良预后有关。本研究中,BP患者低白蛋白血症(<30 g/L)发生率为34%(17/80),高于对照组,并且维生素D水平与白蛋白水平相关,与上述文献报道相符。
嗜酸粒细胞增多在BP患者中常见,刘颖等[10]报道其发生率可达48.36%,陈君等[12]研究发现,嗜酸性粒细胞百分比与BP 180抗体滴度呈正相关。本研究中,BP患者嗜酸性粒细胞计数升高者占38%(19/50),与上述研究相符,但嗜酸粒细胞计数与BPDAI评分不相关,可能是由于本研究采用的评价指标不同造成的。多项研究证实,维生素D缺乏与中枢神经系统疾病如脑血管病、阿尔茨海默症、帕金森病、多发性硬化症存在关联[13-14]。BP患者经常伴发中枢神经系统疾病,一项国外研究报道其发生率约为33.5%,推测与中枢神经系统病变导致BPAg1抗原表位暴露有关[15]。本研究中32%BP患者合并中枢神经系统疾病,与上述研究符合。合并中枢神经系统疾病的BP患者维生素D水平低于无中枢神经系统疾病者,提示维生素D缺乏对这两种疾病有共同作用。
维生素D缺乏在老年人中很常见,一项基于社区老年女性人群的研究显示,维生素D缺乏占12.8%,维生素D 不足占59.0%[16],而本研究中,观察组维生素D缺乏占32%(16/50),不足占20%(10/50),且维生素D水平低于对照组,提示BP患者中维生素D缺乏较一般人群更为严重。由于维生素D对于正常皮肤免疫稳态具有保护作用,维生素D缺乏可能是促进BP发生的因素之一。Marzano等[17]研究发现,BP患者25-(OH)D缺乏和椎体骨折的发生率高于对照组, 25-(OH)D水平与疾病严重程度评分(自身免疫性大疱性皮肤病严重程度评分,ABSIS)呈负相关,与本研究结论一致。而在另一个小样本研究中(病例12例,对照32例),认为BP患者维生素D水平与正常老年人无差异[18],可能与样本量过小并且老年人群中维生素D缺乏者比例较高有关。
本研究由于样本量不足,未能对维生素D水平进行分层,进一步分析不同维生素D水平患者临床和其他化验指标的特点;未能同时检测白介素、肿瘤坏死因子、T细胞亚群等免疫指标;本研究属横断面研究,没有对患者预后进行分析。
综上所述,本研究结果显示,BP患者血清25-(OH)D水平降低,尤其伴有神经系统合并症的患者血清25-(OH)D水平下降更多见;25-(OH)D水平与BP病情严重程度呈负相关,与血清白蛋白水平呈正相关。目前仍不清楚维生素D缺乏究竟是BP的病因还是继发的结果,补充维生素D对疾病是否有治疗作用也存在争议。笔者建议应重视BP患者伴有的维生素D缺乏,在激素治疗同时注意补充维生素D,在今后的研究中扩大样本量进行验证。

