信必可联合无创正压通气治疗AECOPD 伴II 呼吸衰竭的 临床效果研究
姜翠英,付世莲,李红菊
慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)是一种常见的呼吸道系统疾病,其特征在于持续的气流受限,可以预防和治疗[1]。随着中国的老龄化,慢性阻塞性肺病的发病率逐年上升。慢性阻塞性肺病主要由吸烟,肺部感染,空气污染等引起。该病病程长,治疗不及时,很容易导致急性发作,引起二氧化碳潴留和低氧血症,最终出现II呼吸衰竭,严重者可能导致患者死亡[2]。在中国相关数据调查显示,COPD患病率在40岁以上的人群中超过8.2%[3]; 根据世界卫生组织提供的数据,COPD的发病率和残疾率和死亡率均很高,世界上40岁以上的发病率已达到9%~ 10%;到2020年,COPD将成为死亡率第3位的慢性疾病。目前关于COPD的发病原因和机制尚不完全清楚,其发病与多种因素相关[4,5]。因此,COPD治疗的目的是缓解急性期临床症状,改善肺功能,减缓肺功能的进行性发展和恶化,提高患者生活质量。相关文献报道,患有慢性阻塞性肺病合并呼吸衰竭的患者接受长效β2受体激动剂可改善肺功能并减少急救药物的使用,降低COPD急性发作的风险;同时相关研究者指出对于经过单纯吸入糖皮质激素治疗后的患者若COPD临床症状和肺功能改善未改善患者接受β2受体激动剂联合激素吸入治疗后,患者生命质量得到明显改善[6]。目前,无创呼吸机在临床上已成为治疗老年人慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)伴II呼吸衰竭的首选方案,无创呼吸机不仅可保留呼吸道的自身湿化功能,而且根据患者呼吸频率情况设定正压呼吸参数降低呼吸肌压力,缓解呼吸肌肉疲劳,可明显改善呼吸窘迫,促进患者康复,治疗成功率为80%~85%。因此本次研究通过无创正压通气联合信必可对慢阻肺急性加重期伴II呼吸衰竭患者氧代谢、肺功能、运动耐力和痰白介素因子的影响进行分析,现将研究结果报道如下:
1 资料与方法
1.1 一般资料 选取2016-06至2017-03在包头市中心医院住院治疗的AECOPD伴呼吸衰竭作为研究对象;纳入标准:(1)根据中华医学会呼吸病科分会2007年修订制定的《慢性阻塞性肺疾病诊治指南》[7]对疾病的诊断和病情程度进行判断;(2)既往无支气管哮喘等慢性病史;(3)入组前2周内无急性发作史和抗生素使用史;(4)入组前1月内糖皮质激素使用史;排除标准:(1)支气管哮喘和气道高反应患者;(2)合并冠心病、高血压性心脏病患者; (3)长期全身使用糖皮质激素患者;(4)对胆碱能或其他吸入药物过敏患者;(5)入组前两周内使用长效支气管扩张剂或48小时内使用短效支气管扩张剂。根据上述纳入及排除标准共纳入66例AECOPD伴呼吸衰竭患者;采用随机表法分为对照组和试验组,对照组33例,男19例,女14例,年龄51~82岁,平均(63.5±5.8)岁,体重45~78 kg,平均(60.4±6.9)kg,慢阻肺病程平均(10.5±1.5)年,急性加重时间平均(3.5±0.8)d,呼吸衰竭程度:轻度7例、重度9例、重度17例;试验组33例,男17例,女16例,年龄50~84岁,平均(64.2±4.9)岁,体重44~80 kg,平均(59.6±7.1)kg,慢阻肺病程平均(10.9±1.2)年,急性加重时间平均(3.3±0.7)d,呼吸衰竭程度:轻度6例、重度9例、重度18例;两组患者在年龄、性别、体重、慢阻肺病程、急性加重期时间、呼吸衰竭程度等一般资料方面无统计学差异(P>0.05),两组患者基线均有可比性。
1.2 治疗方法 两组患者均采用常规综合治疗方法,具体如下:根据患者疾病程度意义抗感染、解痉、化痰、平喘、维持水电解质酸碱平衡等;无创呼吸机应用:采用经鼻罩机械通气,工作模式:s/t模式,维持吸气压力(inspirator pressure,IPAP)8~10 cm H2O、呼气压力(expiratory pressure,EPAP)4~6 cm H2O 开始,待呼吸同步后,根据患者病情调整呼吸机参数,维持患者末梢血氧饱和度≥90%。对照组:在常规综合治疗基础上给予沙丁胺醇2 ml喷雾或间歇正压吸入;试验组:在常规综合治疗基础上给予布地奈德/福莫特罗粉吸入剂(信必可),用法:每次一吸,一天两次;两组患者治疗半年,在治疗前及治疗半年后分别评价患者疗效、健康相关生活质量、血气分析氧代谢、肺功能(包括肺通气、肺换气功能)、运动耐力和痰IL-8和IL-10。
1.3 评价指标
1.3.1 疗效评定 (1)临床疗效评估:显效:患者意识清醒,呼吸困难症状完全消失,动脉氧分压和生命体征恢复正常;有效:患者意识清醒,呼吸困难症状基本消失,动脉氧分压和各种生命体征趋于正常;无效:患者的心率、呼吸频率 加快,呼吸困难加重。总有效率=[(显效+有效)/总例数]×100%。(2)呼吸困难评估:采用改良的mMRC评分(英国医学研究协会呼吸困难量表)进行评估,共4级,分别对应0、1、2、3、4分,分值越高表示呼吸困难越明显,0级:剧烈运动情况下出现呼吸困难;1级:在斜坡上行走时出现呼吸困难;2级:比同龄大多数正常人行走的速度慢时出现呼吸困难,或休息15 min后患者仍出现呼吸困难;3级:在平地上停留几分钟后行走仍呼吸困难;4级:当进行非常轻的活动(例如穿衣)时会出现呼吸困难。
1.3.2 健康相关生活质量 使用SGRQ[8]进行评价,该问卷表共有50个问题,分为三个维度:疾病症状、疾病对活动能力以及对日常生活的影响。计算方法采用加权平均法,对生活影响越严重,权重越高,分值越大,最低0分,最高100分,0分表示对生活完全没有影响,100分表示对生活极度影响。
1.3.3 血气分析氧代谢 动脉血氧含量(CaO2,ml/L)、混合静脉血氧饱和度(SvO2,%)、最大摄氧量(VO2,ml/(min·m2))、 摄氧率(ERO2,%)。
1.3.4 肺功能 所有患者采用本院统一的肺功能仪进行检测,检测内容包括患者的肺通气和肺换气功能,肺换气功能:最大吸气压(maximum inspiratory pressure,PIMAX)、最大呼气压(maximum expiratory pressure,PEMAX)、一氧化碳弥散量(carbon monoxide diffusing capacity,DLco);肺通气功能:肺总量(total lung capacity,TLC)、第1秒末用力呼气量(forced expiratory volume in the first second,FEV1)、呼气峰值流速(peak expiratory flow,PEF25、PEF50)。
1.3.5 运动耐力 治疗前后患者运动耐力测定采用6 min步行测试(six-minute walk test ,6MWT)试验[9]进行测试。
1.3.6 痰IL-8 通过ELISA检测IL-8的浓度。
1.4 统计学处理 采用SPSS 24.0进行统计分析,计数资料采用构成比表示,组间比较采用Pearson χ2检验;计量资料采用表示,比较采用t 检验,以P<0.05表示差异有统计学意义。
2 结 果
2.1 临床疗效评定 试验组中总体有效31例,有效率96.97%,而对照组中总体有效25例,有效率75.76%,两组间比较有统计学差异(P=0.04),见表1。

表1 两组患者临床疗效比较
2.2 两组患者健康相关生活质量(SGRQ)评分和呼吸困难量表(mMRC)评分 两组患者经治疗后SGRQ评分、mMRC评分较治疗前降低,各组内差异有统计学差异(P<0.05);与对照组比较试验组治疗后的SGRQ评分、mMRC评分降低,组间差异有统计学差异(P<0.05), 见表2。
表2 两组患者SGRQ 评分、mMRC 评分比较(,分)
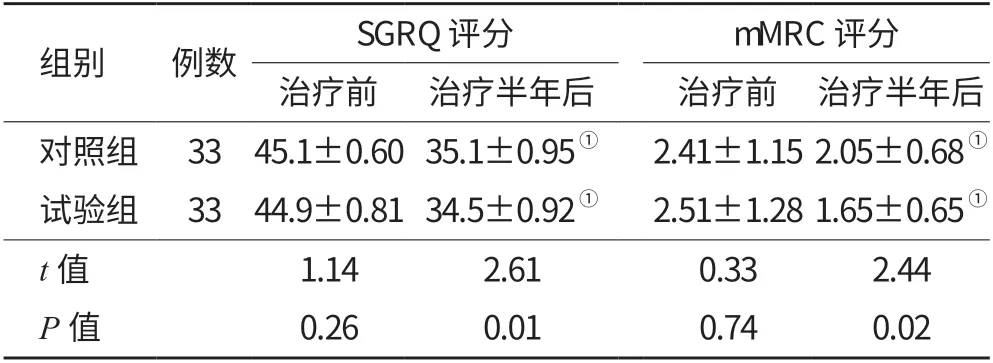
表2 两组患者SGRQ 评分、mMRC 评分比较(,分)
注:SGRQ,圣乔治呼吸问卷;mMRC ,呼吸困难量表;与治疗前比较,① P<0.05
?
2.3 两组患者氧代谢比较 两组患者经治疗后氧代谢指标:CaO2、SvO2、VO2、ERO2较治疗前明显改善,组内有统计学差异(P<0.05);且试验组改善更明显,两组患者治疗后氧代谢比较有统计学差异(P<0.05),见表3。
表3 两组患者氧代谢比较

表3 两组患者氧代谢比较
注:与治疗前比较,①P<0.05; 与治疗前比较,②P<0.05
?
2.4 两组患者肺功能比较 两组患者经治疗后肺通气及肺换气指标较治疗前明显改善,组内有统计学差异(P<0.05);且试验组改善更明显,两组间比较有统计学差异(P<0.05),见表4。
2.5 两组患者运动耐力与痰IL-8 比较 治疗前两组患者6MWT、痰IL-8无统计学差异(P>0.05),试验组患者的6MWT、痰IL-8有所改善,两组治疗后比较有统计学差异 (P<0.05),见表5。
3 讨 论
COPD是一种以气流受限为特征的呼吸系统疾病,一但急性期发病,严重影响患者生活质量,给患者和社会带来沉重的经济负担。根据世界卫生组织WHO推荐的残疾调整生命年,COPD在1990年全球疾病负担排名中排名第12位,而男性在1996年排名第8位,女性排名第7位,预计到2020年,COPD将成为世界上第五大负担最重的疾病[10]。美国相关研究表明,COPD疾病的严重程度严重影响患者的劳动能力,轻度COPD患者劳动力下降了3.4%、中度COPD患者劳动力下降了3.9%和重度COPD患者劳动能下降了14.4%[11]。COPD导致的残疾人数量在中国达500~1 000万,在所有慢性病中占第一位[12]。在COPD急性加重期,气道内的慢性炎症起着重要作用,导致气流受限和气道阻塞,二氧化碳潴留和低氧血症出现呼吸衰竭。在慢性阻塞性肺病的急性期,患者的肺泡弹性降低、气道阻力增加、导致肺组织充盈过度和气道塌陷肺功能下降,随着患者肺功能的恶化,机体严重缺氧、高二氧化碳状态,一旦发展成呼吸衰竭将对患者的生命构成巨大威胁,因此临床上对慢性阻塞性肺病急性加重期伴呼吸衰竭的患者接受治疗时,必须对患者的肺功能、氧代谢、呼吸道痉挛和局部炎症介质释放引起重视。无创正压通气对AECOPD伴呼吸衰竭患者的临床治疗效果良好,可以有效提高患者自主通气功能;这种无创正压通气治疗更接近患者的生理呼吸,当患者呼吸时状态可以提供更高的吸气压力,克服气道阻力,增加患者的肺泡通气量,并直接将患者肺泡中的氧气扩散到血液中,从而增加功能残余容量,避免患者肺泡萎陷,可有效改善AECOPD伴呼吸衰竭患者的临床症状[13]。相关研究表明无创正压通气联合长效支气管扩张剂能减少患者气道局部炎症反应,从而延缓肺功能的进行性恶化并延缓疾病进展,对出现呼吸衰竭的患者治疗效果更佳。信必可由布地奈德、福莫特罗构成,其中福莫特罗是一种长效高选择性的β2受体激动剂,与β2受体结合相应地激活腺苷酸环化酶,增加CAMP量,使细胞内钙离子浓度降低,最终引起支气管血管痉挛松弛;而且还可以激活无活性的糖皮质激素受体,以增强糖皮质激素的抗炎作用。布地奈德抑制气道炎症细胞的活化如嗜酸性粒细胞,肥大细胞和T淋巴细胞的活性和相关因子的形成,有效预防气道重塑[14]。通过本次研究发现两组患者呼吸困难均有所改善,呼吸困难mMRC评分较治疗前均降低,但试验组mMRC评分更低,表明呼吸困难症状改善明显,且试验组患者肺通气、肺换气功能、氧代谢指标均优于对照组,两组间比较有统计学差异(P<0.05);笔者认为呼吸衰竭的AECOPD患者年龄较大,β受体的敏感性随年龄增长而降低,且由于此类患者容易反复发作,长期使用β2受体激动剂可下调气道中的β2受体敏感性影响药物的作用,这也是长期使用β2受体激动剂后药效不佳的原因[15]。糖皮质激素可以上调β2受体的数量并增加β2受体的敏感性,因此信必可联合无创正压通气的临床效果优于单一β2受体激动剂联合无创正压通气的使用。在生活质量方面试验组健康相关生活质量SGRQ评分低于对照组,且6MWT试验优于对照组,表明信必可联合无创正压通气治疗AECOPD伴呼吸衰竭患者的生活质量优于单一β2受体激动剂联合无创正压通气。
表4 两组患者肺功能比较

表4 两组患者肺功能比较
注:与治疗前比较,①P<0.05;与治疗前比较,②P<0.05;与对照组治疗半年后比较,③P<0.05
?
表5 两组患者运动耐力与痰IL-8 比较

表5 两组患者运动耐力与痰IL-8 比较
?
炎症一直被认为是COPD发病机制中最重要的机制;IL-8是中性粒细胞和单核细胞的重要趋化因子,在炎症反应中起重要的调节作用[16]。Wang等[17]发现AECOPD患者血清IL-18、hsCRP水平明显增高,IL-18水平随肺功能的降低而逐渐升高。研究发现AECOPD患者痰中IL-18水平高于正常人,且痰中IL-18水平在AECOPD患者中随疾病的严重程度呈上升趋势。信必可中布地奈德是一种吸入糖皮质激素,具有强大的局部抗炎作用,它直接进入呼吸道,通过与细胞内糖皮质激素受体结合形成活性受体-类固醇复合物,从而抑制细胞因子的形成,减少痰中IL-18水平。通过研究发现经治疗后试验组痰中IL-18水平明显低于对照组。
综上所述,信必可联合无创正压通气治疗能有效改善AECOPD伴呼吸衰竭患者呼吸困难症状,改善肺功能、氧代谢指标,提高患者生活质量,临床值得应用。

