乙状结肠腹膜外造口一期乳头成形术联合生物补片盆底重建在腹腔镜直肠癌根治术中的临床应用价值评估*
普彦淞,刘 栋,毛智军△,王建华 ,张 涛,李真真,雷 雨
1.陕西省人民医院普外二科(西安 710068);2.陕西省人民医院病理科(西安 710068);3.陕西省人民医院肿瘤内科(西安 710068)
目前,腹腔镜技术发展速度不断加快,新吻合技术也陆续进入临床实用阶段,就此显著提升了中低位直肠癌保肛率[1-2],不过无法保肛低位直肠癌病人数量依旧比较多,此类病人通常需要采用永久性乙状结肠造口术来提高生存与生活质量。传统腹膜内乙状结肠造口术尽管具有手术复杂程度低这一现实优势,不过其更易出现术后并发症,病人的术后“舒适度”较低。胃肠外科医师追求的目标在于“造口人”术后并发症减少与“舒适度”提升。腹膜外乙状结肠造口术是Goligher(1958年)率先提出来的一种方法[3],取得满意的临床效果。而在日益发展完善的腹腔镜技术相助下,腹腔镜技术已在低位直肠癌无法保肛的病人上大量开展,并逐年增加[4]。低位直肠癌无法保肛的病人,我院通常采用腹腔镜下腹会阴联合切除(Abdominal perineal resection,APR)的方式,但对于是否行盆底重建以及乙状结肠造口的方式选择上,目前还存在一定的争议。因此,我们对比了经腹膜外乙状结肠造口一期乳头成形联合生物补片盆底重建和传统的腹膜内乙状结肠造口、不进行盆底腹膜重建这两种术式的优缺点,意在基于“造口人”生活品质提升而进行新技术探索。故现将我院开展腹腔镜技术用于APR腹膜外造口一期乳头成形联合生物补片盆底重建的情况报告如下。
资料与方法
1 一般资料 收集本院2014年8月至2016年1月间采用APR直肠癌根治术(腹腔镜下)病人65例,病例肛缘与病变部位相距通常未超过5 cm,其中腹膜外乙状结肠造口一期乳头成形联合盆底生物补片重建的直肠癌病人15例(试验组),盆底腹膜不关闭、腹膜内乙状结肠造口的直肠癌病人50例(对照组)。试验组:男性9例,女性6例;年龄42~80岁,平均年龄61岁;TNM分期:Ⅰ期2例,Ⅱ期4例,Ⅲ期7例,Ⅳ期2例。对照组:男29例,女21例;年龄38~80岁,平均年龄59岁; TNM分期:Ⅰ期8例、Ⅱ期11例、Ⅲ期22例、Ⅳ期9例。两组一般资料比较差异无统计学意义(P>0.05)。
2 手术方法 两组均采用五孔法,以盆自主神经为指引,遵循全直肠系膜切除(Total mesorectal excision,TME)原则,行腹腔镜下直肠癌根治术。
2.1 试验组:进行盆底重建和腹膜外造口,盆底重建基于生物补片进行。盆底生物补片重建策略:重建气腹,盆底置入生物补片,将3-0可吸收线的缝针弯曲成“L”形,缝线留取长度20 cm,自子宫或膀胱直肠陷窝(腹腔镜下)对生物补片进行连续缝合,针距约1.5 cm,边距约0.5 cm,保证补片彻底铺平,没有皱缩。腹膜外造口的具体方法:于生殖血管走形(左侧)上方将腹膜用垂直切口(3 cm)切开,通过这个切口朝反麦氏点向(腹壁方向)充分游离腹膜外间隙,建立腹膜外隧道(长度5~6 cm),将乙状结肠断端拉进腹膜外隧道,左下腹Trocar(反麦氏点处)拔除,形成圆形切口(直径3.0 cm左右),皮肤先切除,随之切除皮下组织,最后切除腹外斜肌腱膜,将腹横肌与腹内斜肌钝性分离至腹膜可见。缝合关闭此处腹膜缺损(源于Trocar),腹腔镜引导下进行腹膜与腹横筋膜间隙游离,直至与腹膜外隧道贯通,自此朝外拉出近端乙状结肠,确保乙状结肠残端良好血运,乙状结肠没有扭曲成角,乙状结肠系膜没有出现扭转等现象,检查乙状结肠在通道内受压情况,确保术后排气和排便顺畅、无阻碍和受压后,间断缝合腹外斜肌腱膜与乙状结肠浆肌层,乙状结肠断端开放,用3-0 丝线将乙状结肠断端和造口皮肤和皮下组织间断缝合,造口肠管外翻,且应让外翻高度超过皮肤2~3cm,造口袋固定在造口通畅无狭窄前提下完成。
2.2 对照组:盆底腹膜未缝合关闭,扩大左下腹麦氏点处Trocar口,直接将乙状结肠拖出,同样观察乙状结肠残端血运良好,乙状结肠系膜无扭转,乙状结肠无扭曲成角,无明显受压后,按层次,把乙状结肠浆肌层间断缝合腹外斜肌腱膜、腹膜,造口肠管外翻应超过皮肤2~3 cm左右,造口袋固定在造口通畅无狭窄前提下完成。
3 观察指标及随访 通过电话、互联网、门诊复查和术后住院治疗情况四种方式行术后跟踪随访,将所有病例术后造口肠梗阻与有关并发症出现概况记录好。术后24个月内的随访频率为1次/90 d,此后随访频率为1次/180 d,至2019年元月31日结束随访,两组病人均随访3年。试验组有2例病人分别在术后9个月及术后15个月死亡,对照组有3例病人分别在术后第10个月及术后15个月及18个月死亡。
4 统计学方法 选择SPSS 19.0统计学软件;计数资料以[例(%)]表示,采用χ2检验;计量资料以均数±标准差表示,采用t检验;P<0.05表示差异有统计学意义。
结 果
试验组和对照组之间的造口手术时间比较差异有统计学意义(P<0.05);术后排气时间比较无统计学差异(P>0.05)。对照组术后造口并发症发生率为22%,试验组为13.3%;对照组术后肠梗阻发生率为12%,试验组为6.7%。两组肠梗阻、造口并发症发生率比较差异均有统计学意义(P<0.05);试验组术后出现1例早期肠梗阻,采用保守治疗后恢复,考虑术后功能性梗阻可能。对照组术后发生肠梗阻6例,保守治疗无效者共4例,随之全部进行二次手术探查,其中2例术中证实为盆底疝,疝内容物为小肠;2例术中探查证实为小肠疝入乙状结肠与侧腹壁之间的间隙,嵌顿引起梗阻;另外2例肠梗阻病例保守治疗恢复,结合CT等检查结果考虑为术后功能性梗阻可能。见表1
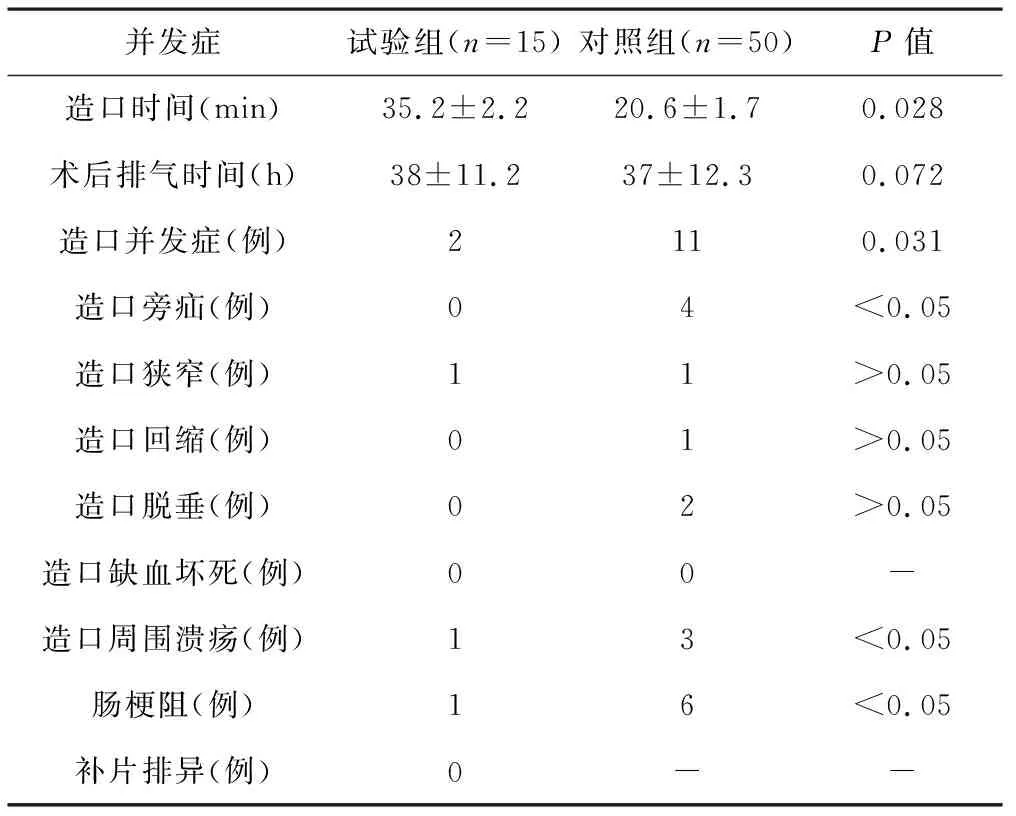
表1 试验组和对照组并发症比较
讨 论
和传统开腹手术策略相比,腹腔镜直肠癌根治术优势比较突出,后者将前者取代的可能性不断增加[5]。我国直肠癌发病多属中低位,所以直肠癌根治术(腹会阴联合)、永久性乙状结肠造瘘术是大多数低位直肠病变病人的必然选择。然而目前临床上对乙状结肠造口方式仍有较大的争议。Madoka Hamade于2008年首次详细阐述了腹腔镜Miles术中腹膜外乙状结肠造口术[6]。Hino H等认为,术后造口并发症、造口旁疝发生的可能性会因腹膜外乙状结肠造口(腹腔镜下)而明显减少[7]。大量的Meta分析又再次证实了腹膜外乙状结肠造口术可以显著降低造口旁疝的发病率[8-9]。本研究显示,和腹膜内造口相比,基于腹膜外乙状结肠造口(腹腔镜下)会需要更多时间,但是平均差异时间为10min,对整体手术时间影响较小。此外一期乳头成形外观美观,更重要是结肠与皮下进行一期缝合,能将造口并发症(造口狭窄等)发生率显著降低;且和对照组相比造口溃疡出现的可能性相比,试验组更低,差异具有统计学意义。
本研究同时显示两组间病例术后排气时间比较差异无统计学意义,两种造口术式对肠道功能恢复影响基本一致,但腹腔镜腹膜外乙状结肠造口一期乳头成形和盆底生物补片重建可以明显降低术后肠梗阻的发生率。本研究资料亦显示,与对照组比较,腹膜外乙状结肠造口一期乳头成形联合盆底生物补片重建可以降低术后造口旁疝和造口相关并发症的发生率。腹膜外乙状结肠造口术降低术后造口旁疝和造口相关并发症的原因可以分析如下:腹膜内乙状结肠造口时腹膜完整性遭到了破坏,如果病人同时合并高龄、糖尿病、营养不良、肥胖、腹壁肌肉薄弱和局部感染等危险因素,再加上术后咳嗽、咳痰等导致术后腹内压增,导致乙状结肠与腹膜和腹壁组织愈合不良,使腹腔内脏器通过腹膜缺损或者薄弱处进入造口通道,形成造口旁疝[10]。本组研究显示,试验组无造口旁疝发生,对照组有4例发生造口旁疝,发病率为8%,发病率明显低于对照组。此外,腹膜外造口术条件下,乙状结肠拖出(经腹膜外隧道)会让腹壁和肠管因此更密切贴合,对乙状结肠造口起到有一定的保护和固定作用,即使腹腔内压力增加时,仍能有效保持腹膜的完整性,所以对于腹膜外造口病人来说,术后出现造口黏膜缺血坏死、造口回缩和造口旁疝这几种并发症的可能性并不大。但是有研究报道[11-12],行腹膜外造口术病人腹腔压力术后只要增大,造口内陷回缩就极有可能出现,甚至造瘘口肠管缺血坏死。本研究入组病例中无发生造口回缩和造口肠管缺血的情况发生,可能与既往手术积累较多有关。但腹膜内造口组样本病例中出现2例造口脱垂,造口回缩1例,均进行二次手术治疗。
盆底腹膜重建在行APR术后是否有必要,目前仍存在一定的争议[13-16]。本研究结果显示盆底不重建组病人肠梗阻的发生率显著高于盆底生物补片重建组(P=0.048),其中2例肠梗阻的病人二次手术证实是小肠与盆底粘连引起。重建盆底降低肠梗阻的发病率的原因在于[17-18]:盆腔的空间狭小,尤其是男性骨盆。行APR术条件下,因为直肠本身、直肠系膜组织无法继续填充、支持盆腔,空洞盆腔相对空虚,切开盆底腹膜若不重建,小肠会因重力而向盆底自行滑落,有粘连骨盆的会阴组织或盆侧壁组织且就此导致盆底疝可能性,术后肠梗阻这种严重情况同样有可能出现。有一些病例则需术后放疗介入,盆底腹膜若不关闭,盆底和小肠粘连容易产生,放射性肠炎易出现。同时会就此增大肠溃疡、梗阻、穿孔可能性。如果单纯缝合腹膜,两侧腹膜牵张力较大,关闭盆底困难,再次形成空洞可能性高,最终导致肠壁仍可进入空洞,形成放射性肠炎,因此盆底一般需要选择生物补片重建。本研究试验组15例病人,均未发生补片排异反应,证明生物补片修补盆底是安全可行的。腹膜内造口条件下,乙状结肠与髂腰肌和侧腹壁能够产生三角状间隙,三角状间隙中一旦进入大网膜组织或肠管,且粘连因素存在前提下有一定几率发生腹内疝。本研究中对照组有2例肠梗阻的病人二次手术探查证实小肠疝入此“三角”间隙嵌顿后引起的梗阻。此类手术后最为普遍的一种并发症为会阴感染,发病率高,愈合时间长[19]。如果不重建盆底腹膜,会阴感染可能会向上蔓延至盆腔,可导致盆腔内感染和肠管粘连形成梗阻。本回顾性研究分析表明,行腹膜外造口并一期乳头成形术可有效降低术后造口有关并发症,而采用生物补片重建盆底可有效降低术后肠梗阻和放射治疗病人的放射性肠炎的发生风险。因此针对无法保肛的低位直肠癌病人腹腔镜辅助乙状结肠腹膜外造口一期乳头成形联合盆底生物补片重建有较好的临床应用价值。

