64层CT薄层重建及HRCT诊断小儿MP肺炎的价值分析*
陕西省宝鸡市人民医院呼吸内二科(陕西 宝鸡 721001)
高 燕 任海锋
肺炎支原体(mycoplosma pneumoniae,MP)为儿童社区获得性肺炎(CAP)的重要病原,可经感染局部呼吸道等途径损伤多器官与系统[1],肺炎支原体肺炎(mycoplosma pneumoniae pneumonia,MPP)发病率在近年来逐年上升,有发展为儿童多发病的趋势。小儿MPP以发热、持续性咳嗽、咽痛等非特异性呼吸道感染症状为主,肺部体征常不明显,误诊漏诊率高[2]。影像学检查作为临床诊断儿童肺炎的主要手段,有助于确定病变部位、范围、并发症及严重程度,为临床疗效评估提供参考[3]。MPP患儿X线平片无特征性改变,薄层肺CT是研究胸部影像学的常用方法,而高分辨率CT(High resolution computed tomography,HRCT)可减少因容积效应产生的重叠继而收集病变信息,在评估肺结构与肺功能方面有较高价值[4]。本文主要分析98例MPP患儿的64层CT薄层重建及HRCT特征,并评估其诊断价值,结果如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年4月至2018年10月我院住院且经临床证实的98例MPP患儿64层CT薄层重建及HRCT资料,纳入标准:(1)符合MPP诊断标准[5],且为学龄前期或学龄期儿童;(2)均急性起病,发病5d内入院,入院时伴发热、呼吸道症状,胸部X线发现片状、斑片状浸润影或间质性改变,伴或不伴胸腔积液;(3)咽拭子实时定量PCR检测肺炎支原体核酸阳性,微量颗粒凝集法检测血清MP-IgM抗体阳性。排除标准:(1)自身免疫性疾病、慢性疾病或近1周内使用过影响免疫功能的药物者;(2)合并肺结核、既往支气管哮喘等其他呼吸系统疾病或家属不同意进行检查;(3)病毒检测与痰培养、血培养发现肺内外混合感染者。其中男64例,女34例;年龄7个月~13岁,平均(7.15±0.76)岁;临床主要表现:发热83例(%),刺激性咳嗽74例(84.69%),咽部充血39例(39.80%),喘息47例(47.96%),呼吸困难10例(10.20%),发绀8例(8.16%)。
1.2 影像学检查方法 应用GE Light Speed 64排64层螺旋CT扫描仪,采用AW 4.4工作站,不能配合完成检查的婴幼儿予以10%水合氯醛(剂量:0.5 ml/kg)口服,扫描时采取必要的防护措施,在平静呼吸下由肺尖连续扫描至横膈。(1)64层CT薄层重建:扫描参数:管电流100mA,管电压120kV,螺距0.984:1,层厚1.20mm;(2)HRCT检查:依据患儿体重设置管电流2~35mA,管电压范围8 0 ~1 0 5 k V,螺距0.984:1,层厚1.25mm,CT剂量:1.58~10.55mGy,高空间分辨率算法,靶扫描。50例行增强扫描。观察图像的肺窗窗宽1400 HU,窗位-600HU,纵膈窗窗宽300 HU,窗位35HU。
1.3 影像资料后处理及分析整理全部患儿CT检查中所获得的病灶影像学资料,将所获得的图像传送至AW 4.4工作站,由2名副高级放射科医师在未知患儿临床结果情况下进行独立阅片,从肺窗及纵膈窗出发对病灶位置、大小、形态、密度、分布、内部结构、边缘、胸腔积液、肺门与纵膈淋巴结等情况继续观察,主要观察指标:①肺实变:患儿肺密度高,累积超过75%肺叶;②胸腔积液:积液占一侧胸腔1/3及以上;③肺不张:肺叶密度高、体积减少、肺门与纵膈开始向患侧移位。
2 结 果
2.1 MPP患儿64层CT薄层重建影像特征分析 64层CT薄层重建发现98例患儿中节段性肺实变64例(65.31%):其中大叶性实变影37例(37.76%),支气管壁增厚20例(20.41%),肺节段性部分性不张7例(7.14%),而14例有小叶性实变(14.29%),实变内密度均匀,31例见肺门或纵膈淋巴结肿大(31.63%),均呈轻度,增强时均匀强化,30例见胸腔积液(30.61%),气胸3例(3.06%),纵膈气肿2例(2.04%)。见图1-4。
2.2 MPP患儿HRCT影像特征分析 HRCT发现树芽征49例(50.00%),小叶中心结节影45例(45.92%),二者可同时或单独出现,磨玻璃影12例(12.24%),支气管扩张征22例(22.45%),马赛克灌注征9例(9.18%)。见图5-7。
3 讨 论
MPP潜伏期短,发病迅速,患儿临床表现轻重不一,常有乏力、咳嗽、发热等临床表现,存在一定自限性、传染性,可诱发大面积感染,病情严重者导致死亡,因此提高MPP诊断水平有重要意义[6-7]。影像学检查是检出MPP的主要手段,其中胸部X线可检出肺部纹理增粗、网状阴影等,但较难发现细支气管与肺小叶病变,而CT能较好显示不同病情患儿的较多细微结构,如结节状或斑片状气腔实变影、伴支气管充气征的大片实变影、支气管壁增厚、磨玻璃样影、肺门和或纵膈淋巴结大、肺脓肿等[8-9]。随多排螺旋CT技术发展,诊断能力日益提高,自动曝光控制技术可依据被扫描物体大小与厚度进行自动调节,减少了X线照射剂量,其中HRCT采用薄层扫描,可清晰显示局部解剖结构[10],考虑在MPP中有较高诊断价值。
儿童免疫系统发育不成熟,肺泡数量极少、弹性纤维少,在感染MP后,MP病原体分布在支气管纤毛、呼吸道上皮细胞或侵入肺内,使支气管、细支气管黏膜与周围间质充血、水肿,炎症细胞浸润肺实质而引起浆液性渗出性炎症,发生肺实变,若大量单核细胞浸润、周围实质及间质广泛受累可出现节段性或大叶性实变。本研究64层CT薄层重建发现98例患儿中节段性肺实变64例(65.31%),其中大叶性实变影37例(37.76%),支气管壁增厚20例(20.41%),肺节段性部分性不张7例(7.14%),而14例有小叶性实变(14.29%),实变内密度均匀,与郭美玲等[11]的观察结果一致。
本研究31例见肺门或纵膈淋巴结肿大(31.63%),均呈轻度,增强时均匀强化,30例见胸腔积液(30.61%),而气胸3例(3.06%),纵膈气肿2例(2.04%),因此MPP患儿常伴淋巴结肿大与胸腔积液,淋巴结常轻度肿大,增强扫描时均匀强化,未见环形强化或液化坏死,同结核引起的淋巴结肿大有显著差异,因实变多靠近肺野外带,渗出液刺激胸膜,导致胸膜反应性渗出,胸膜腔积液常较少,极少出现中至大量积液,而出现实变、淋巴结及胸腔积液多可能由抗原刺激的体液与细胞免疫反应引起,这与龚亮等[12]的研究结论相符。因而肺薄层CT可观察间质病变、肺内病灶轮廓及范围等,依据患儿临床表现结合CT影像学检查结果进行综合诊断,有助于治疗方案的制定,及早实施治疗,提高临床确诊率和治愈率,促进患儿早日康复。
MPP感染多呈良性、自限性,引起小气道改变而出现细胞性细支气管炎,甚至发生闭塞性细支气管炎等,本研究HRCT发现树芽征49例(50.00%),小叶中心结节影45例(45.92%),二者可同时或单独出现,这与陈欣等[13]的观察结果一致,树芽征及小叶中心结节影可出现于实变初期、进展期及吸收期,表现出肺外带散在分布的分支状影,密度极低,边缘稍微模糊,HRCT能观察到这种细小的不能被肺功能检查出的小气道形态学改变,在支原体感染后,细支气管与终末支气管黏膜充血、水肿,出现炎性渗出,严重者肺泡上皮剥脱、气道内黏液栓形成而被堵塞,呈类似树芽征象及小叶中心结节,HRCT表现为此两种征象同时周围存在磨玻璃影时对诊断MPP有较大提示作用[14],而本研究HRCT下磨玻璃影12例(12.24%),有助于作出诊断。
支气管扩张是MPP患儿主要影像学改变,出现这一征象的原因可能是儿童支气管壁内软骨发育不成熟,在支气管壁发生炎症后呈现管腔回缩障碍,并影响纤毛清除功能,本研究支气管扩张征22例(22.45%),对MPP的检出有较高价值。马赛克灌注征是肺密度增高区及减低区相间形成的补丁或地图状,本组9例(9.18%)患儿出现此征象,可能与小儿气道管腔狭窄或阻塞,使空气滞留小气道远端有关,此类患儿病情常较重、病程长、恢复困难、内壁发生纤维化。因此HRCT作为一种无创、精确的可重复性影像学检查手段,对MPP有较高诊断价值[15]。
综上所述,64层CT薄层重建与HRCT均对MPP有较高辅助诊断价值,尤其是HRCT可检出树芽征与小叶中心结节影等小气道改变,提高MPP检出率,值得在临床推广实践。
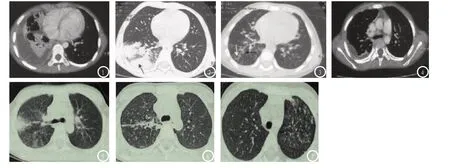
图1示淋巴结影,右胸腔积液:图2示肺内实变影;图3示支气管扩张征,支气管壁明显增厚;图4示肺内实变,胸腔积液明显。图5 64排CT薄层重建图像示在右肺中叶实变基础上,周围广泛的小叶中心结节影与树芽征;图6 HRCT示小叶中心结节影与小树芽征;图7 HRCT示右肺上叶广泛分布的单独存在的树芽征与小叶中心结节。

