SPECT/CT脑血流灌注断层融合显像联合MRI检查诊断缺血性脑卒中疾病可行性分析*
1.四川省南充市中心医院核医学科(四川 南充 637000)
2.四川省南充市中心医院影像科(四川 南充 637000)
蒲 涛1 母其文2 郭 倩1 庞 骁1 文 鑫1 姜 果1黄 娇1
缺血性脑卒中是威胁本世纪全球中老年人残疾、死亡的三大疾病之一,在临床上也被称为脑梗死,每年新发患者可高达200万[1]。随着医疗水平的提升,缺血性脑卒中的死亡率及致残率有一定程度降低,但发生执行功能障碍、记忆障碍、注意障碍、各种知觉障碍等认知功能障碍较高,若不给予积极治疗,可出现抑郁、焦虑等负性情绪及社会适应性障碍,从而对患者的生活质量、病情康复造成极大影响[2-3]。早期检出并诊断缺血性脑卒中,对降低脑卒中的致残率、病死率尤为重要。CT及MRI是临床中检查缺血性脑卒中的常见手段,MRI扫描人体软组织分辨力高、可多方位、多序列进行成像,能突出出血病点具体大小、位置,脑血流灌注显像(SPECT)可稳定停留于脑组织特性点中,较多学者认为,随着医学设备的不断发展,同机融合解剖学图像可提高对疾病的诊断效能[4-5]。为进一步探讨SPECT/CT脑血流灌注断层融合显像联合MRI检查诊断缺血性脑卒中疾病可行性,本研究收集了62例缺血性脑卒患者的临床资料、影像学资料进行相关研究,现报道内容如下。
1 资料与方法
1.1 一般资料 选取我院2018年1月~2019年1月收治的缺血性脑卒中患者62例。62例患者中,男性患者37例,女性患者25例;年龄34~74岁,平均(55.96±6.71)岁;入院至检查时间2 ~14 6小时,平均入院至检查时间(41.26±9.01)小时;首次发病者34例,既往缺血性脑卒中者28例。纳入标准:①影像学资料、临床资料完整无丢失者;②未合并其他恶性肿瘤者;③MRI检查前内未进行相关药物治疗者。排除标准:①MRI、CT检查禁忌症者,比如行心脏搭桥手术者、幽闭恐惧症者;②合并严重沟通障碍或精神疾病者;③入院至检查时间>7天者,MRI与SPECT/CT检查时间间隔≤5天者。
1.2 检查方法
1.2.1 MRI检查:采取GE公司生产的1.5T磁共振扫描仪,放置头部线圈,常规横断位、矢状位及冠状位T1WI、T2WI、液体衰减反转恢复(fluid attenuated inversion recovery,FLAIR)。FLAIR 参数设置: TR / TE 7800ms/91ms,矩阵256×256;快速自旋回波轴位采集1次图像,层间距1.2mm,翻转角150°。由两名副主任级医师对MRI扫描中的缺血性脑卒中影像学表现特征进行总结,采用双盲法进行独立阅片诊断。
1.2.2 SPECT/CT:设备型号为GE公司Discovery NM/CT670,参数设置:1 6 排输出电压为80~130KV,电流30~300mA。禁食6h,封闭视听,于患者正中肘静脉注射99Tcm-ECD(成都欣科药业有限公司)925 MBq,持续封闭视听15min后开始显像,患者采取仰卧位,每个探头围绕头部旋转180°,矩阵128×128,采集:30s/帧,合计:64帧。于SPECT采集完毕后,开始进行头部CT扫描,参数:管电压:130KV,管电流225mA,层厚:5mm。采用Flash三维重建技术,于衰减校正后进行图像融合,获取SPECT、CT及SPECT/CT融合图像,观察层面:冠状面、矢状面及横断面。采用仪器自带Lassen脑血流计算软件,通过勾画ROI计算rCBF。由两名中级及以上影像学诊断医师对图像进行分析,采用目测分析法或半定量分析法对患者进行影像学诊断。
1.3 观察指标 收集患者影像学资料,观察不同部位病灶发生情况,计算SPECT、CT、MRI、SPECT/CT、SPECT/CT联合MRI、SPECT联合MRI及SPECT联合CT对缺血性脑卒中病灶检出个数、阳性率。
1.4 统计学方法 本研究所
有数据采用SPSS18.0统计软件进行检验,正态计量采用(±s)进行统计描述,采用t检验;计数资料等资料采用率和构成比描述,采用χ2检验,P<0.05为具体统计学意义。
2 结 果
2.1 不同检查对缺血性脑卒中病灶检出个数比较情况 62例缺血性脑卒中患者病灶发生部位集中于侧脑室旁白质、基底节、顶叶及额叶,CT对缺血性脑卒中病灶检出个数为131个,SPECT/CT显像能获取更多的大脑缺血区(见图1-3),MRI、SPECT、SPECT/CT对缺血性脑卒中病灶检出个数分别为287个、398个、404个,SPECT/CT+MRI对缺血性脑卒中病灶检出个数为448个,高于CT、MRI、SPECT及SPECT/CT检查,见表1。
2.2 不同检查对缺血性脑卒中病灶诊断阳性率比较情况 CT对缺血性脑卒中病灶诊断阳性率为66.12%(41/62),MRI对缺血性脑卒中病灶诊断阳性率为75.80%(47/62),SPECT、SPECT/CT对缺血性脑卒中病灶诊断阳性率分别为85.48%(53/62)、93.54%(58/62),SPECT/CT+MRI对缺血性脑卒中病灶诊断阳性率分别为96.77%(60/62),明显高于CT、MRI、SPECT检查,差异有统计学意义(P<0.05),见表2。
3 讨 论
脑卒中病因是一类由多种原因引起动静脉狭窄、堵塞或破裂,进而引起血液循环障碍的急性脑血管疾病[6]。缺血性卒中在4种亚型中,最常见于颈内动脉供血系统,尤其是大脑中动脉起始部闭塞和颈内动脉终末端闭塞,约90%的脑栓塞发生在前循环,特别是大脑中动脉,轻者可出现偏瘫偏身感觉障碍,严重者可发生严重脑水肿,死亡率高,康复效果及预后差[7-8]。
影像学检查是发现并早期诊断缺血性脑卒中的主要手段,CT主要利用X线进行断层成像,X线对骨质敏感,但对于人体软组织成像欠佳,MRI具备多序列扫描,组织分辨率较高,相对于CT来说可更早期发现细微、微小的病变组织,对于肿瘤或出血部位邻近组织病变代谢物的生化成分显示优势较好,采用T2加权成像结合在鉴别诊断出血性脑卒中及缺血性脑卒中效能较高,但对于微小出血点,常规MRI序列无法有效检出,存在局限性[9-11]。微血管易遭到阻塞导致局灶脑组织缺血,会进一步导致神经元的坏死,在研究脑出血发病机制时,细胞因子一直为研究热点,细胞因子是由细胞分泌的一类有免疫活性的小分子多肽类物质,李郭辉[12]等学者文献研究综合分析CT灌注联合CT造影在缺血性脑卒中患者中的诊断效果,发现CT灌注联合CT造影在缺血性脑卒中患者中的诊断效果能够提供更多有用的价值信息,准确反映脑组织血流动力学变化。

表1 不同检查对缺血性脑卒中病灶检出个数比较情况

表2 不同检查对缺血性脑卒中病灶诊断阳性率比较情况

图1 CT平扫图像未见异常。
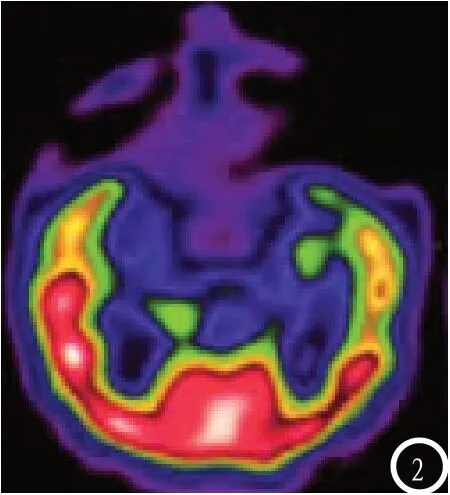
图2 SPECT显示左侧颞叶脑血流灌注减低。

图3 MRI对应区域的FLAIR像显示局部皮质略高信号。
本组研究采用不同检查方式对缺血性脑卒中进行了相关对比分析,在病灶检出数中,SPECT/CT显像能获取更多的大脑缺血区,MRI、SPECT、SPECT/CT对缺血性脑卒中病灶检出个数分别为287个、398个、404个,其中SPECT/CT+MRI灶检出个数为448个,高于CT、MRI、SPECT及SPECT/CT检查,SPECT/CT脑血流灌注显像本质是通过99Tcm_ECD显像剂,通过血脑屏障,停留脑组织特性,在后期观察患者脑组织摄取显像剂量,以此进行缺血、梗死灶的发现[13]。本组研究中,CT对缺血性脑卒中病灶诊断阳性率为66.12%,MRI对缺血性脑卒中病灶诊断阳性率为75.80%,SPECT、SPECT/CT分别为85.48%、93.54%,SPECT/CT+MRI对缺血性脑卒中病灶诊断阳性率分别为96.77%,明显高于CT、MRI、SPECT检查,差异有统计学意义(P<0.05),杨淑贞[14]文献认为,脑血流灌注显像剂主要分布在脑功能活跃及血流丰富的大脑灰质、小脑及基底节和丘脑的神经核团,在以神经纤维束为主的白质中分布很少,所以脑干及双侧脑室旁白质区几乎是SPECT脑血流灌注显像的盲区。SPECT对图像的评价侧重于双侧脑皮质显像剂分布特征,如对称性、连续性,成像图像色阶对比强,但单纯SPECT分辨率较低,对于基底节区病灶检出存在漏诊。联合MRI检查,T2可应用于加权序列在急性脑卒中鉴别血肿、缺血,结合MRI成像典型图像特点,可明确反应缺血情况、相应大脑区域的信号情况,可提高对脑卒中的诊断效能[15]。
综上所述,SPECT/CT脑血流灌注断层融合显像联合MRI检查显示缺血性脑卒中梗死灶数及诊断阳性率高,可为临床提高更全面的影像学资料。

