安陆市2 064例“两癌”筛查检测情况分析
杨庆莲 何平 王威
宫颈癌、乳腺癌是威胁广大女性健康的恶性肿瘤,宫颈癌的发病率仅次于乳腺癌、结直肠癌[1],每年全世界宫颈癌发病率、死亡率均处于女性生殖系统恶性肿瘤前两位[2]。为推动安陆市适龄妇女宫颈癌和乳腺癌(以下简称“两癌”)的早诊断、早治疗,降低发病率和死亡率,提高广大妇女的健康水平,根据湖北省妇联和湖北省卫生计生委印发的关于《湖北省贫困妇女“两癌”免费检查实施方案》的通知(鄂妇字2017[12号])精神,安陆市自2017年起连续3年实施城乡适龄妇女“两癌”免费检查民生项目。本研究对2018年该市的“两癌”筛查情况进行了回顾性分析,现报告如下。
对象与方法
一、研究对象
2018年在安陆市妇幼保健院参加筛查的已婚适龄妇女2 064例,平均年龄(44.8±6.5)岁,其中20~29岁60例,30~39岁470例,40~49岁925例,50~59岁547例,60~69岁61例,>70岁1例。
二、研究方法
严格按照湖北省妇联和湖北省卫生计生委印发的《湖北省贫困妇女“两癌”免费检查实施方案》检查内容和检查流程进行操作。
三、检查内容
1.宫颈癌检查:①妇科检查:包括盆腔检查及阴道分泌物湿片显微镜检查/革兰氏染色检查。②宫颈液基薄层细胞检测。③阴道镜检查:对宫颈脱落细胞检查结果可疑或阳性者,进行阴道镜检查[3]。④组织病理学检查:对阴道镜检查结果可疑或阳性者,进行组织病理学诊断。
2.乳腺癌检查:①乳腺触诊和乳腺彩超检查:对受检对象进行乳腺视诊、触诊和乳腺彩超检查,乳腺彩超检查结果采用乳腺影像分级评估报告系统(BI-RADS)进行分级。②对乳腺彩超检查3级及以上者转诊至上级医院进一步行其他检查,并定期随访。
四、检查流程
1.宫颈癌检查流程:①初筛:初筛机构负责对受检对象进行妇科盆腔检查;阴道、宫颈分泌物湿片显微镜检查和宫颈液基薄层细胞检测或宫颈脱落细胞DNA定量检测的取材、保存,并填写登记表。集中将保存好的宫颈细胞学标本、宫颈细胞学检查申请单及相关联系卡送至指定的检测机构。②检测:检测机构负责对宫颈液基薄层细胞或宫颈脱落细胞DNA进行检测,出具描述性报告,并填写宫颈细胞学检查表格。对检测出的可疑或阳性病例进行登记,并将其反馈至受检对象所在初筛机构,由初筛机构通知相关个人到指定接诊医疗机构进行阴道镜检查。检测机构应专门独立建立受检妇女宫颈癌检查信息数据库,定期进行数据分析和追踪服务。③接诊:接诊机构负责对宫颈细胞学检查可疑或阳性的妇女提供阴道镜检查,对可疑或阳性者进行组织病理学检查,登记检查结果并填写反馈卡,将其反馈至受检对象所在初筛机构,由其反馈给受检对象,并督促确诊患者行进一步的治疗。④追访:初筛机构负责对可疑或确诊患者的检查、诊断和治疗情况进行追访,并将追访结果记录在个案登记表内。
2.乳腺癌检查流程:①初筛:初筛机构对受检对象进行初筛,登记建档并填写相关个案登记表,同时开展健康宣教、问卷调查及双高危人群评估。由受训过的医师对受检对象进行乳腺视诊、触诊和乳腺彩超检查,记录乳腺的大小和硬度,填写“乳腺临床检查表”,判定为高危人群及初筛结果阳性与可疑者填写反馈卡,填写《超声检查诊断报告书》,并告知其到指定接诊机构行进一步检查。②接诊:接诊机构对高危人群、初筛阳性和可疑者进行乳腺X线摄影检查。登记检查结果并填写反馈卡,将其反馈至受检对象所在初筛机构,再由初筛机构反馈给受检对象,并督促确诊患者进行治疗。③追访:初筛机构负责对可疑或确诊患者的检查、诊断和治疗情况进行追访,并将追访结果记录在个案登记表内。
结 果
一、宫颈癌筛查情况
2 064例研究对象中,实际进行宫颈液基薄层细胞检测者1 979例,检测结果为阴性者1 922例,阴道细胞TBS(the Bethesda system)命名系统分级:没有明确诊断意义的不典型鳞状上皮细胞(ASC-US) 48例、高度鳞状上皮内病变(HSIL) 1例、低度鳞状上皮内病变(LSIL) 8例。见表1。

表1 不同年龄受检者TBS分级情况[n(%)]
二、乳腺癌筛查情况
2 064例中实际进行乳腺癌筛查1 819例,BI-RADS分级:1级1 757例,2级10例,3级52例。见表2。
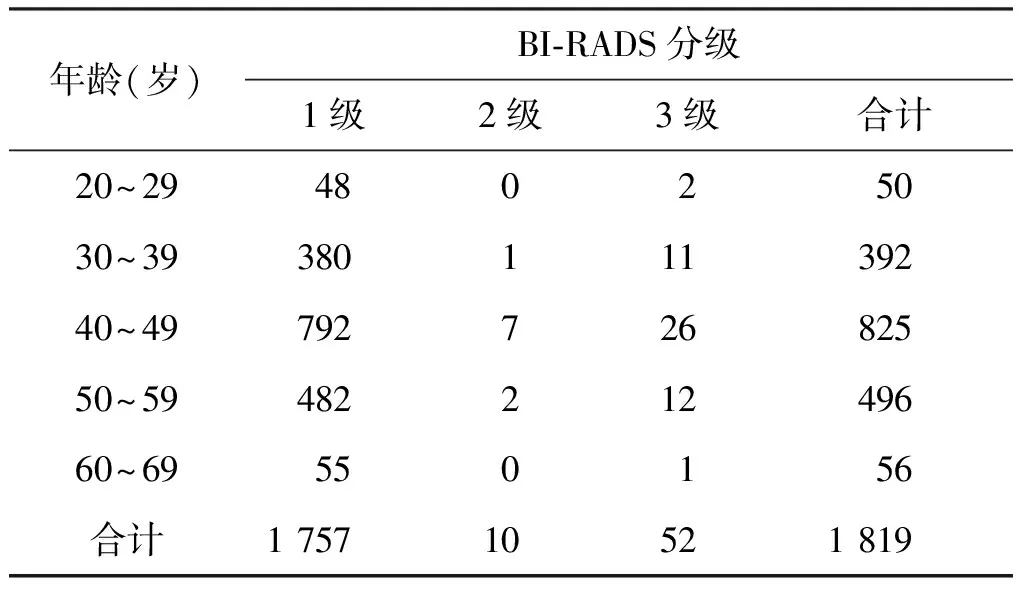
表2 不同年龄受检者BI-RADS分级情况(例)
三、随访
宫颈癌筛查阴道细胞TBS命名系统分级为ASC-US 的48例患者中随访有25例行进一步复查,发现人乳头瘤病毒(HPV)高危型感染1例,余未见异常;分级为HSIL 1例,经随访排除宫颈癌;分级为LSIL 8例,随访发现HPV高危型感染2例,子宫颈上皮内瘤变(CIN)2~3级3例,原位癌1例,余未见异常。
乳腺癌筛查BI-RADS分级为3级的52例患者中,未进一步检查或失访31例,随访1例为乳腺癌,接受手术治疗,乳腺囊性增生8例,乳腺纤维瘤7例,余未见异常。
讨 论
“两癌”作为女性比较常见的恶性肿瘤,近年来其发病率呈现小幅度上升并有年轻化发展的趋势。持续的高危型HPV感染是宫颈癌及癌前病变的首要因素[4]。中国为宫颈癌发病率较高的国家,很多因素可以导致宫颈癌的发生,比如过早开始性生活,多个性伴侣或丈夫有多个性伴侣等不良性行为;经期卫生不良,经期延长;早婚,早育,多产等;性传播疾病导致的炎症对宫颈的长期刺激;吸烟,摄入尼古丁会降低机体的免疫力,影响对HPV感染的清除,导致宫颈癌特别是鳞癌的发病风险增加;长期服用口服避孕药,服用口服避孕药8年以上者宫颈癌特别是腺癌的发病风险增加2倍;免疫缺陷与抑制, HIV感染导致免疫缺陷和器官移植术后长期服用免疫抑制药物导致宫颈癌的发生率升高;其他病毒感染,疱疹病毒Ⅱ型与宫颈癌病因的联系不能排除。其他因素如社会经济条件较差、卫生习惯不良、营养状况不良等也可能增加宫颈癌的发生率。通常情况下, 宫颈癌、乳腺癌的发生需要经历从癌前病变到宫颈癌或者乳腺癌的转变, 是一个相对缓慢的过程, 如果能够将“两癌”癌前病变及早寻找出来并对其进行有效干预, 就能够促进其发病率的降低、治愈率的提升。规范的“两癌”筛查模式能够提高筛查工作中宫颈癌和乳腺癌的检出率, 将有效依据提供给临床以利于及时治疗[5]。
宫颈癌筛查起始年龄为21岁,除HIV感染者外,不论初次性生活的年龄或有无其他行为相关的危险因素,年龄小于21岁的女性不必进行宫颈癌筛查。21~29 岁女性应进行单独宫颈细胞学检查,每3年1次,30岁以下女性不推荐进行细胞学和HPV联合检测,不推荐每年进行宫颈癌筛查[6]。30~65岁妇女,优先推荐细胞学和HPV联合检测,每5年1次;也可采用每3年单独细胞学筛查,不推荐每年进行筛查。液基细胞学和传统抹片均可用于宫颈细胞学检查,对于此前筛查结果明确为阴性、无CIN或更高级别病变的妇女,65岁后应停止任何方式的筛查。此前筛查结果明确为阴性是指在近10年内有连续3次细胞学检查或连续2次联合检测结果均阴性,且最近一次筛查在过去5年内进行。已行全子宫切除术的妇女,如既往无 CIN 2级或更高级别病变病史,应该停止常规细胞学筛查和HPV检测,也无需因任何原因重新开始筛查。与普通女性相比,具有下列危险因素的女性,可能需要针对具体情况制定更频繁的宫颈癌筛查: HIV感染女性;免疫功能低下女性(如实体器官移植者);出生前有过乙烯雌酚接触者; CIN 2级、CIN 3级或癌症治疗后妇女[6]。
乳腺癌筛查是通过有效、简便、经济的乳腺检查措施,对无症状妇女开展筛查,以期早期发现病变、早期诊断及早期治疗。其最终目的是降低人群乳腺癌的死亡率。筛查分为机会性筛查和群体筛查。机会性筛查是妇女个体主动或自愿到提供乳腺筛查的医疗机构进行相关检查;群体筛查是社区或单位实体有组织地为适龄妇女提供乳腺检查。群体筛查国内暂无推荐年龄,国际上推荐40~50岁开始,目前国内开展的群体筛查采用的年龄均属于研究或探索性质,缺乏严格随机对照研究的不同年龄成本效益分析数据[7]。
“两癌”筛查具有重要临床应用价值,能够为宫颈癌早期诊断提供可靠依据,通过安陆市本次的筛查过程及结果我们深知“两癌”筛查工作不能只是形象工程,应在实际工作中完善组织,加强培训,深入宣传,采取恰当的干预措施,通过不同的渠道开展知识宣传,提升广大群众对“两癌”项目筛查的知晓率,促使更多的适龄妇女积极参与“两癌”防治工作[8-9],保障项目的顺利进行,实现“两癌”早诊断、早预防,确保女性的生殖健康。同时,也要建立相应的随访机制,对于高危群体、阳性筛查者建立绿色通道,促使“两癌”患者得到及时、有效的治疗及跟踪随访[10-11]。“两癌”筛查也可通过纳入政府日常工作范围之内,使政府加大重视和支持力度以保障筛查工作顺利进行,政府部门也应加强对此项工作的监督指导,构建防治“两癌”工作的长效机制[12-13]。

