代谢因素与尿路上皮癌病理分级、分期的相关性研究
邢震涛 屈汉豪 高同斌 冀永健 王延臣 王沈阳
尿路包括肾盂、输尿管、膀胱及尿道,尿路上皮是其共有的组织结构。尿路上皮癌是一种原发于尿路系统的常见恶性肿瘤病理类型,肾盂癌和输尿管癌统称为上尿路尿路上皮癌(upper tract urothelial carcinoma, UTUC)。UTUC的肿瘤特征大体上同膀胱尿路上皮癌相似[1]。尿路上皮癌的发生、发展是一个复杂的病理变化过程,且具有时间和空间的多中心性。近年的研究发现,代谢因素如血糖、血脂及血尿酸等与多种恶性肿瘤的发生、发展密切相关[2-4],我们推测,尿路上皮癌患者的血糖、血脂及血尿酸水平可能会影响肿瘤的进展。因此,我们设计了一项回顾性队列研究,通过分析尿路上皮癌患者血液生化指标中的血糖、血脂及血尿酸水平,探讨代谢因素与尿路上皮癌组织病理学特点的关系。
对象与方法
一、研究对象
2017年1月1日至2018年 3月31日在潍坊市人民医院接受手术治疗后经病理证实为原发性尿路上皮癌的患者292例,收集其性别、年龄及血液生化检验指标,包括血糖、总胆固醇、甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇及血尿酸。
二、判断标准
上尿路恶性肿瘤分级、分期参照膀胱癌分级、分期[1]。尿路上皮癌的分级根据WHO膀胱癌分级标准(2004年)分为低级别尿路上皮癌、高级别尿路上皮癌,其分期根据国际抗癌协会膀胱癌TNM分期标准(2009年)分为非肌层浸润性尿路上皮癌、肌层浸润性尿路上皮癌。以中国2型糖尿病防治指南(2017年版)为标准,分为糖尿病组和非糖尿病组。以中国成人血脂异常防治指南(2016年修订版)为标准,分为血脂异常组和血脂正常组。以中国肾脏疾病高尿酸血症诊治的实践指南(2017年版)为标准,分为高尿酸血症组和非高尿酸血症组。根据尿路上皮癌患者的肿瘤病理分级、分期和代谢指标是否存在异常进行再分组统计。
三、统计学方法
应用SPSS 24.0统计软件进行数据分析。计数资料以例数(n)表示,采用卡方检验,应用多因素Logistic回归分析糖尿病、血脂异常及高尿酸血症与尿路上皮癌病理分级、分期的相关性。以P<0.05为差异有统计学意义。
结 果
一、患者基本情况
本研究共纳入术后病理结果证实为原发性尿路上皮癌的患者 292 例,其中膀胱癌249例(85.27%)、肾盂癌23例(7.88%)、输尿管癌20例(6.85%)。糖尿病患者90例(30.82%),非糖尿病患者202例(69.18%);血脂异常患者118例(40.41%),血脂正常患者174例(59.59%);高尿酸血症患者47例(16.10%),非高尿酸血症患者245例(83.90%)。
二、代谢因素与肿瘤分级的相关性分析
根据WHO膀胱癌分级标准(2004年)将患者分为低级别组122例(41.80%)和高级别组170例(58.20%),比较不同代谢因素对两组影响的差异。糖尿病患者与非糖尿病患者相比,肿瘤的病理分级更高,差异有统计学意义(χ2=16.075,P<0.05);血脂异常患者与血脂正常患者相比,肿瘤的病理分级更高,差异有统计学意义(χ2=19.583,P<0.05);高尿酸血症患者与非高尿酸血症患者相比,肿瘤的病理分级更高,差异有统计学意义(χ2=16.648,P<0.05)(表1)。Logistic分析显示,糖尿病(OR=2.844,95%CI:1.584~5.108,P<0.05)、血脂异常(OR=3.141,95%CI:1.843~5.352,P<0.05)、高尿酸血症(OR=4.942,95%CI:2.062~11.845,P<0.05)均与尿路上皮癌分级相关(表2)。
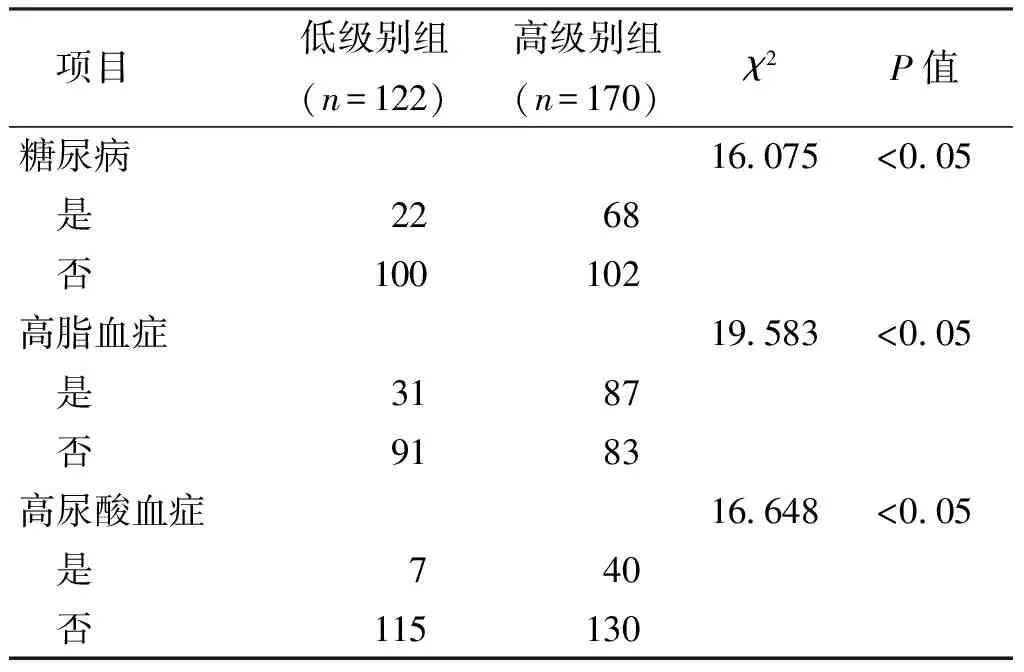
表1 低级别尿路上皮癌与高级别尿路上皮癌患者代谢因素的比较

表2 代谢因素对尿路上皮癌病理分级影响的多因素Logistic回归分析
三、代谢因素与肿瘤分期的相关性分析
根据国际抗癌协会膀胱癌TNM分期标准(2009年)将患者分为非肌层浸润组123例(42.10%)和肌层浸润组169例(57.90%),比较不同代谢因素对两组影响的差异。糖尿病患者与非糖尿病患者相比,肿瘤的病理分期更高,差异有统计学意义(χ2=12.749,P<0.05);血脂异常患者与血脂正常患者相比,肿瘤的病理分期更高,差异有统计学意义(χ2=14.389,P<0.05);高尿酸血症患者与非高尿酸血症患者相比,病理分期的差异无统计学意义(χ2=3.497,P>0.05)(表3)。Logistic分析显示,糖尿病(OR=2.580,95%CI:1.483~4.490,P<0.05)、血脂异常(OR=2.532,95%CI:1.525~4.203,P<0.05)与尿路上皮癌分期相关,而高尿酸血症(OR=2.144,P>0.05)与尿路上皮癌分期无明显相关性(表4)。

表3 非肌层浸润性尿路上皮癌与肌层浸润性尿路上皮癌患者代谢因素的比较
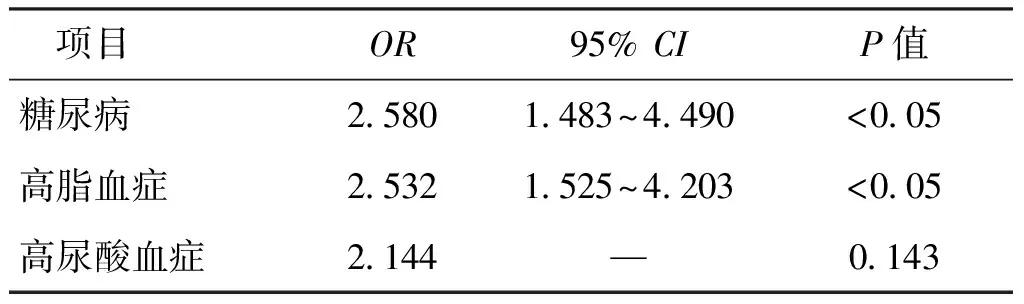
表4 代谢因素对尿路上皮癌病理分期 影响的多因素Logistic回归分析
讨 论
恶性肿瘤的病理分级、分期是影响患者病情及预后的重要因素,因此,明确尿路上皮癌的分化、浸润程度及其影响因素尤为重要。临床研究显示,肿瘤的发生、发展与机体代谢状态密切相关,两者互为因果,相互促进[5-6]。
血糖代谢失衡可促进肿瘤的进展,其生物学机制主要有以下几个方面:①高血糖的直接刺激:高血糖状态能够促进体内晚期糖基化终末产物的积累,引起活性氧的生成增加,进一步刺激与细胞增殖和凋亡有关的基因突变,最终细胞无限增殖,引发肿瘤的形成[7-8];而且长期高血糖可诱导毛细血管基底膜的结构及内皮细胞通透性的改变,从而促进肿瘤细胞的浸润和转移。②胰岛素抵抗及高胰岛素血症:胰岛素抵抗是指各种原因导致胰岛素促进葡萄糖摄取和利用的效率下降,机体代偿性的分泌过多胰岛素产生高胰岛素血症,以维持血糖的稳定。Tsujimoto等[9]发现,高胰岛素血症患者的癌症死亡率显著高于非高胰岛素血症患者,这可能与高浓度胰岛素刺激胰岛素样生长因子分泌增多,通过胰岛素/胰岛素样生长因子轴促进细胞有丝分裂、异常分化和抑制细胞凋亡有关[10]。此外,研究发现,胰岛素样生长因子-1及其受体可促进血管内皮生长因子的表达,刺激肿瘤血管生成,可加速肿瘤的进展和转移[11]。③免疫功能受损:Colegio等[12]发现,糖尿病患者的细胞免疫功能出现紊乱,T细胞亚群比例失调,导致肿瘤细胞逃避宿主的监视,进而可长期存活,不断增生。④慢性炎症:2型糖尿病是一种慢性低度炎症性疾病,可通过炎性介质导致肿瘤微环境的炎症状态[13],炎症细胞因子如TNF-α、IL-1、IL-6等,不仅影响肿瘤细胞的增殖和凋亡,还能促进血管新生和肿瘤转移。此外,为满足肿瘤细胞在快速生长增殖的过程中对能量和物质的需求,细胞亦可跨越生长因子的控制,重构其代谢网络。原癌基因、抑癌基因、信号通路以及非编码RNA通过调控代谢酶的生物学行为重编程糖代谢,以满足肿瘤细胞生存和增殖需要的能量和碳源,如M2型丙酮酸激酶在肿瘤细胞中占统治地位,催化磷酸烯醇式丙酮酸生成丙酮酸,促进糖的合成代谢[14]。另外,有研究表明,肿瘤组织无氧酵解产生的大量乳酸进入肝脏,使肝脏糖异生活跃[15]。
关于血脂与尿路上皮癌相关性的研究仍存在争议。本研究结果显示,高脂血症与尿路上皮癌的病理分级、分期均呈正相关。有学者证实,血脂代谢紊乱亦可增强氧化应激,促进肿瘤的侵袭及转移[16]。而且,研究发现,血脂代谢异常引起的游离脂肪酸升高和脂肪因子异常可导致胰岛素抵抗的发生,脂肪细胞和浸润免疫细胞产生炎性介质可导致慢性全身炎症,两者均对肿瘤细胞的发生、发展起到促进作用[17-18]。此外,血脂水平异常升高可通过自分泌与旁分泌的方式分泌瘦素,加速细胞周期、促进细胞增殖、刺激慢性炎症异常活跃;同时还可抑制脂联素的分泌,导致脂联素的抑癌因子作用及抑制炎性介质释放的作用减弱,促进肿瘤细胞的发生、发展[19-20]。有研究发现,肿瘤细胞亦可通过增强脂肪酸从头合成,满足其对能量和合成构件大分子的需求。ATP-柠檬酸裂解酶(ATP-citric acid lyase, ACLY)可催化柠檬酸裂解为乙酰辅酶A,在乙酰CoA 羧化酶(acetyl-CoA carboxylase, ACC)的催化作用下活化为丙二酰辅酶 A,然后脂肪酸合酶(fatty acid synthase, FAS)催化合成脂肪酸,而ACLY、ACC、FAS在很多恶性肿瘤中处于高表达状态[21]。肿瘤细胞可以通过上调固醇调节元件结合蛋白-1(sterol regulatory element-binding proteins-1, SREBP-1)以加速脂质合成[22],SREBP-1 还能激活PI3K/Akt 通路来调节胞内脂代谢、糖代谢等[23]。
尿酸是人体内嘌呤代谢产物之一,是一种全身性的抗氧化剂,但有学者认为,人体内尿酸通过抗氧化作用发挥抗肿瘤的效应在人类正常水平时是最佳的[24]。近年研究发现,高尿酸血症与癌症的发生风险、复发、转移及预后相关[25],而且本研究亦发现高尿酸血症与尿路上皮癌的恶性程度相关。其主要机制有以下几个方面:①慢性炎症反应:Yu等[26]发现,在NADPH氧化酶诱导的细胞内氧化应激作用下,单钠尿酸盐结晶可促进免疫细胞产生炎症细胞因子;而且,可溶性尿酸亦可刺激炎症介质的表达,导致慢性全身炎症[27],改变肿瘤微环境,刺激了肿瘤的发生、发展。②尿酸转运和癌症:高尿酸血症患者的发病原因之一是尿酸转运及排泄相关的单核苷酸多态性引起DNA突变导致氨基酸置换,既直接阻止尿酸排泄又可降低ABCG2表达,而ABCG2亦与尿酸排泄有关[28],最终细胞内外的尿酸水平均升高,从而刺激肿瘤细胞的增殖和转移,促进肿瘤向高度侵袭性癌进展。③肿瘤细胞内黄嘌呤氧化还原酶(xanthine oxidoreductase, XOR):Fini等[29]证实,肿瘤细胞中存在XOR降低或缺乏的现象。XOR是嘌呤代谢的关键酶,目前高尿酸血症的治疗方式主要是通过全身用药抑制XOR来降低血尿酸水平,但同时也抑制了肿瘤细胞中的XOR。而肿瘤细胞内XOR的降低,引起嘌呤分解代谢降低、补救途径的酶活性增加和促分化因子的生成,导致肿瘤细胞的分化和转移[30]。但是,当机体发生肿瘤溶解综合征(tumor lysis syndorme, TLS)时,嘌呤大量入血,代谢为黄嘌呤及次黄嘌呤,在黄嘌呤氧化酶的作用下生成尿酸,且尿酸水平与 TLS 的发生亦相关[31]。
有研究显示,体质指数作为肥胖的量化指标,与膀胱癌的发生有关,而与其分期及预后无明显相关性[32];Deckers等[33]发现,高血压与癌症发生的风险无相关性。而本研究未纳入体质指数、高血压等与代谢相关的重要指标,在后续研究中应加以补充。
综上所述,尿路上皮癌的组织病理学特点与代谢因素存在明显的相关性,但代谢异常与正常组织发生癌变的先后关系仍存在争议。虽然本研究得出了相关结论,但代谢因素与尿路上皮癌的内在关系仍有待进一步证实。代谢指标检测方便且快速,易进行动态观察,临床上可通过检测患者血糖、血脂及血尿酸水平以评估患者病情及预后,并根据代谢与肿瘤的作用机制,为肿瘤未来的预防和治疗提供新方向及新思路。

