原发性开角型及慢性闭角型青光眼患者视盘毛细血管密度和视野缺损的关联性研究
李红月 惠瑜 孙海霞 朱广红
(青海仁济医院眼科 西宁 810000)
青光眼是一类以视网膜神经纤维层(retinal nerve fiber layer,RNFL)缺损和视野缺损为特征的不可逆性致盲眼病,对人类健康造成了严重威胁[1]。原发性开角型青光眼(primary open-angle glaucoma, POAG)是青光眼中最常见的类型,在青光眼的发病中占60%~70%[2]。原发性闭角型青光眼(primary angle-closure glaucoma,PACG)是导致全球不可逆失明的主要原因。2010年,PACG导致了全球约390万人双眼失明,预计到2020年将增加到530万人[3]。虽然在大多数人群中,POAG的患病率高于PACG,但PACG患者发生双侧视力丧失的风险比POAG高出3倍[4]。目前,视野缺损是临床上诊断青光眼的“金标准”,但仍有很多不足之处,如易受视力水平的影响,以及其测量存在主观性,所以在某些患者的可重复性较差[5]。有研究[6]表明在疾病早期,视野缺损发生前,RNFL的厚度即发生改变,因此通过光学相干层析成像(optical coherence tomography,OCT)进行RNFL厚度的检测对青光眼的早期诊断具有一定的参考价值。此外,近年来视神经、血管因素也逐渐被证实与青光眼的病情发展有关,而新面世的OCT血管成像技术(OCT angiography,Angio-OCT)也方便了研究者研究青光眼患者视盘血流的情况[7-8]。已有学者报道了POAG患者的眼部功能损害与视盘血管的结构有关[9],但到目前为止该方面的研究较少,而关于PACG患者眼部血管的研究更是有限。因此,本研究旨在通过分析POAG和PACG患者的视盘毛细血管密度与视野缺损的相关性,探讨视盘毛细血管密度在青光眼诊断和病情评估中的价值。
1 资料与方法
1.1 研究对象 选择2017年9月~2018年9月我院收治的90例POAG患者(90眼)作为POAG组,其中男性49例、女性41例,平均年龄(52.34±5.26)岁。纳入75例慢性PACG患者(75眼)作为PACG组,其中男性40例、女性35例,平均年龄(54.59±4.38)岁。POAG组和PACG组进行了性别、年龄和视野平均缺损(mean deviation,MD)值的匹配。纳入标准为:①POAG和PACG的诊断符合《青光眼学》[10]中拟定的标准;②非继发性青光眼;③裸眼或最佳矫正视力水平不低于0.3;④无糖尿病、高血压等全身疾病史;⑤无眼部手术史,未合并其他眼部疾病,且无其他可影响视野和OCT检查的神经和精神疾病。选取本院同期60位健康体检者的60眼作为健康对照组,其中男性33例、女性27例,平均年龄(55.51±3.89)岁。对照组的性别、年龄与POAG组和PACG组均相匹配,纳入标准为:①眼压始终低于21 mmHg(1 mmHg=0.133 kPa),且裸眼或最佳矫正视力水平不低于0.6;②房角和视野检查正常,无其他影响研究的眼部疾病;③裂隙灯显微镜和直接检眼镜检查屈光间质透明(50岁以上者晶状体密度可增加),眼底正常,杯盘比<0.6且双眼差≤0.2;④无糖尿病、高血压等全身疾病史;⑤无青光眼家族史。本研究经医院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 方法
1.2.1 眼科常规检查 收集所有研究对象的一般人口学特征,如年龄、性别、现病史等,并行眼部相关常规检查。
1.2.2 视盘毛细血管密度的测量 使用德国 Carl Zeiss公司生产的Cirrus HD-OCT 5000 型Angio-OCT 可以获得患者视网膜血管结构的信息。扫描后得到3 mm×3 mm的视盘图像,分为上方、下方、鼻侧、颞侧4区。定义各区毛细血管密度为各区毛细血管覆盖面积占总面积的比例。使用 Image J软件对所获得的视盘血管图像进行处理及计算后可获得视盘旁各区域的毛细血管所占面积A,该设备的视盘分析(ONH)功能可以直接得到视盘面积B,则可以计算出毛细血管网密度C=A/B。为减小误差,由同一技术娴熟的医师对所有患者进行检查并记录数据。
1.2.3 RNFL厚度的测量 使用Cirrus HD-OCT 5000 型 Angio-OCT 的 RNFL分析功能可以直接得到。扫描视盘中心 3.40 mm 直径范围内的RNFL厚度,扫描深度为2 mm,测量上方、下方、鼻侧和颞侧的RNFL厚度和平均RNFL厚度。
1.2.4 视野检查 应用 CK25-APS-6000C 型全自动电脑视野分析仪检测视野缺损的情况,根据屈光状态对受检者视力进行矫正,暗室内适应5~10 min后进行单眼检查,选取上方、下方、鼻侧、颞侧4个视野中央30°内的60个点进行检测,光敏感度下降值的读数即为对应视野的MD值。所有研究对象的检查均由同一名技术娴熟的医师完成。
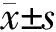
2 结果
2.1 典型病例
2.1.1 正常对照见图1。患者女性,39岁。可见视盘区微血管网均匀而致密,基本完全覆盖了整个视盘区。视野MD值:0 dB,平均RNFL厚度:117 μm,平均毛细血管密度:42.25%。
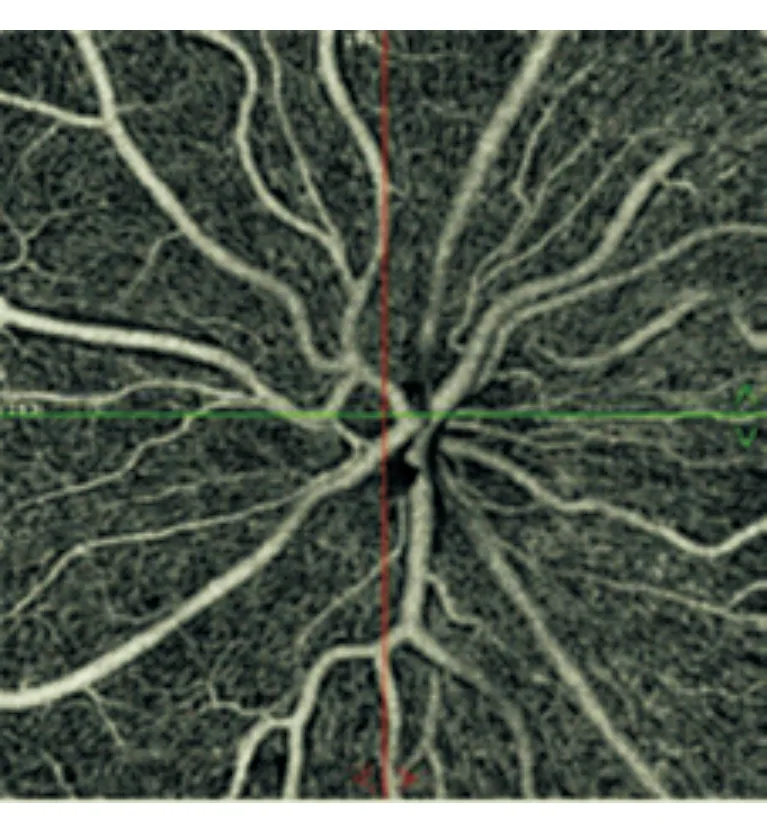
图1. 正常对照Angio-OCT图像
2.1.2 POAG病例见图2。患者男性,48岁。可见视盘区微血管分布稀疏,存在大片的无血管覆盖区域。视野MD值:8.9 dB,平均RNFL厚度:83 μm,平均毛细血管密度:23.64%。
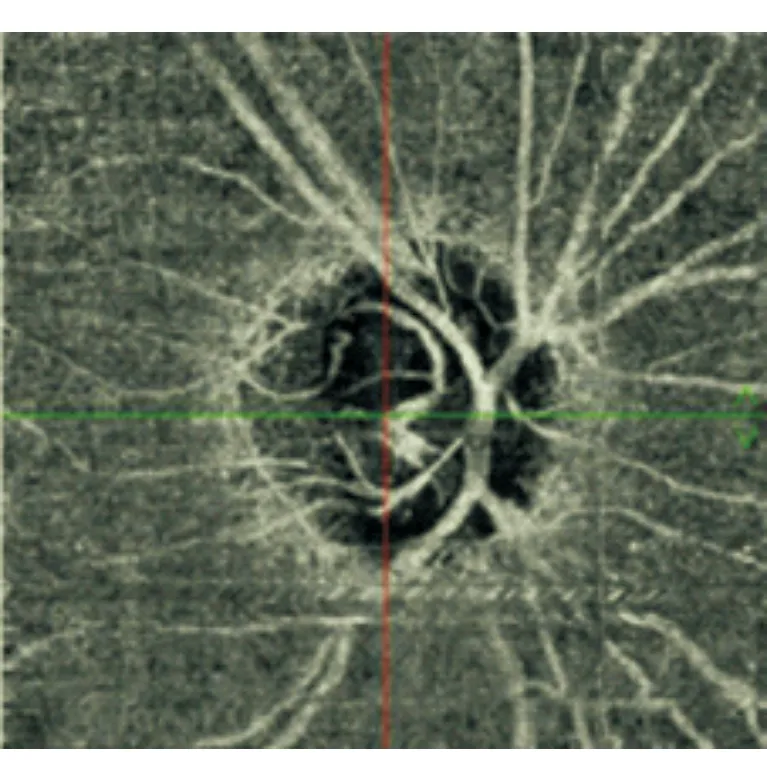
图2. POAG患者Angio-OCT图像
2.1.3 PACG病例见图3。患者女性,56岁。可见视盘区微血管分布稀疏,存在无血管覆盖区域。视野MD值:7.4 dB,平均RNFL厚度:90 μm,平均毛细血管密度:26.35%。
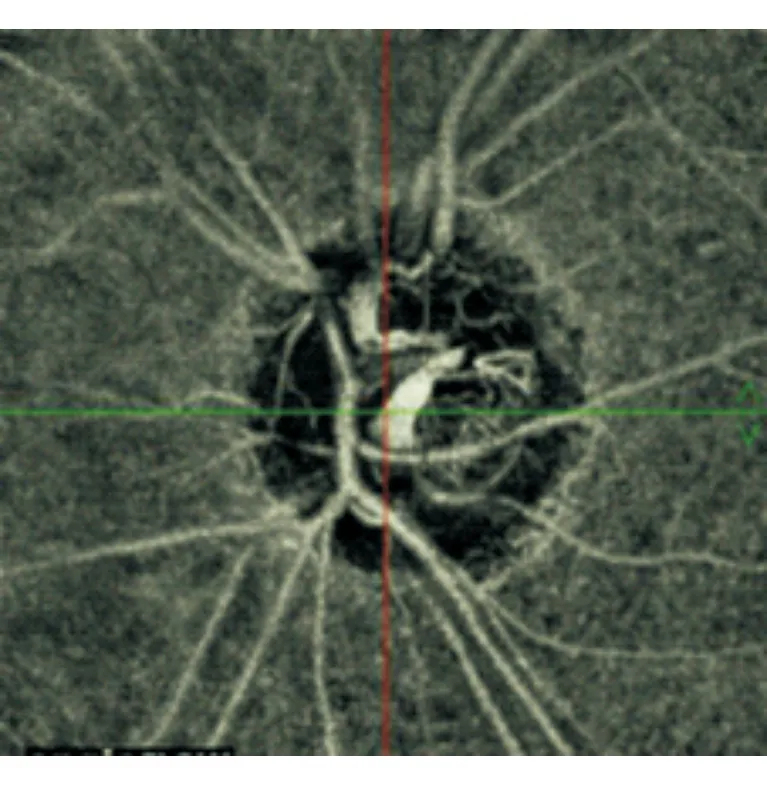
图3. PACG患者Angio-OCT图像
2.2 3组总体特征的比较 POAG组和PACG组的年龄、性别与对照组相比,差异均无统计学意义(P>0.05),2组的视野MD值均显著高于对照组(P<0.05),而2组的平均RNFL厚度及平均毛细血管密度均明显低于对照组(P<0.05)。POAG组与PACG组相比,由于性别、年龄和视野MD值进行了匹配,所以差异均无统计学意义(P>0.05);此外,平均RNFL厚度及平均毛细血管密度差异也没有统计学意义(P>0.05)。见表1。
2.3 3组各分区RNFL厚度的比较 POAG组和PACG组相比,患者的上方、下方、鼻侧及颞侧的RNFL厚度差异无统计学意义(P>0.05)。与对照组相比,POAG组的上方、下方及颞侧的RNFL厚度显著减小(P<0.05),然而鼻侧的RNFL厚度与对照组的差异无统计学意义(P>0.05)。 PACG组与对照组相比,上方和下方的RNFL厚度显著减小(P<0.05),然而鼻侧和颞侧的RNFL厚度与对照组相比差异无统计学意义(P>0.05)。见表2。
2.4 3组各分区毛细血管密度的比较 POAG和PACG组的毛细血管密度在上方、下方、鼻侧和颞侧差异均无统计学意义(P>0.05)。与对照组相比,POAG和PACG组的毛细血管密度均显著减小(P<0.05)。见表3。
2.5 POAG和PACG患者的RNFL厚度、毛细血管密度及视野MD值的相关性分析 在POAG组中,上方、下方、鼻侧、颞侧及全区的RNFL厚度与毛细血管密度均存在正相关(P<0.05);上方、下方、颞侧及全区的RNFL厚度与视野MD值负相关(P<0.05),而鼻侧的RNFL厚度与视野MD值无统计学相关性(P>0.05);上方、下方、鼻侧、颞侧及全区的毛细血管密度与视野MD值均存在负相关(P<0.05)。见表4。
在PACG组中,上方、下方、鼻侧、颞侧及全区的RNFL厚度与毛细血管密度均存在正相关(P<0.05);仅上方、下方及全区的RNFL厚度与视野MD值存在负相关关系(P<0.05),而鼻侧和颞侧的RNFL厚度与视野MD值无统计学关联(P>0.05);上方、下方、鼻侧、颞侧及全区的毛细血管密度与视野MD值均呈负相关(P<0.05)。见表4。
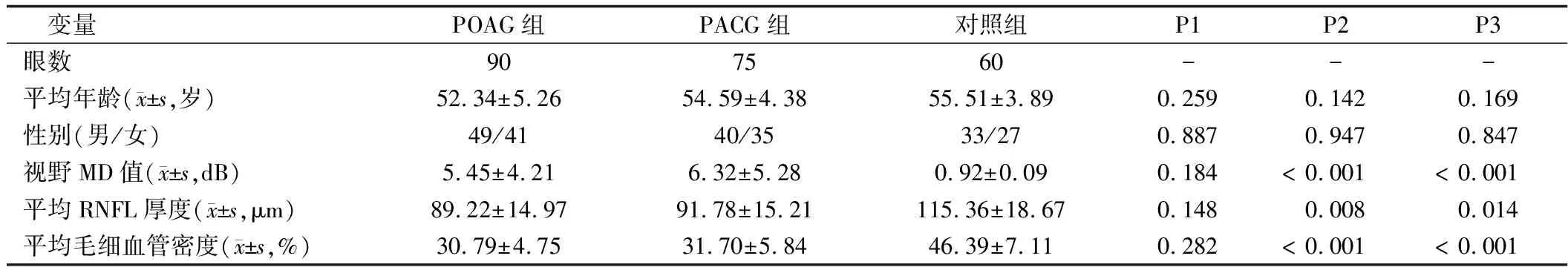
表1 各组研究对象的总体特征比较
注:P1为POAG组与PACG组相比;P2为POAG组与对照组相比;P3为PACG组与对照组相比
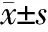
表2 各组研究对象4个分区RNFL厚度的比较(,μm)
注:P1为POAG组与PACG组相比;P2为POAG组与对照组相比;P3为PACG组与对照组相比
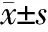
表3 各组研究对象4个分区毛细血管密度的比较(,%)
注:P1为POAG组与PACG组相比;P2为POAG组与对照组相比;P3为PACG组与对照组相比
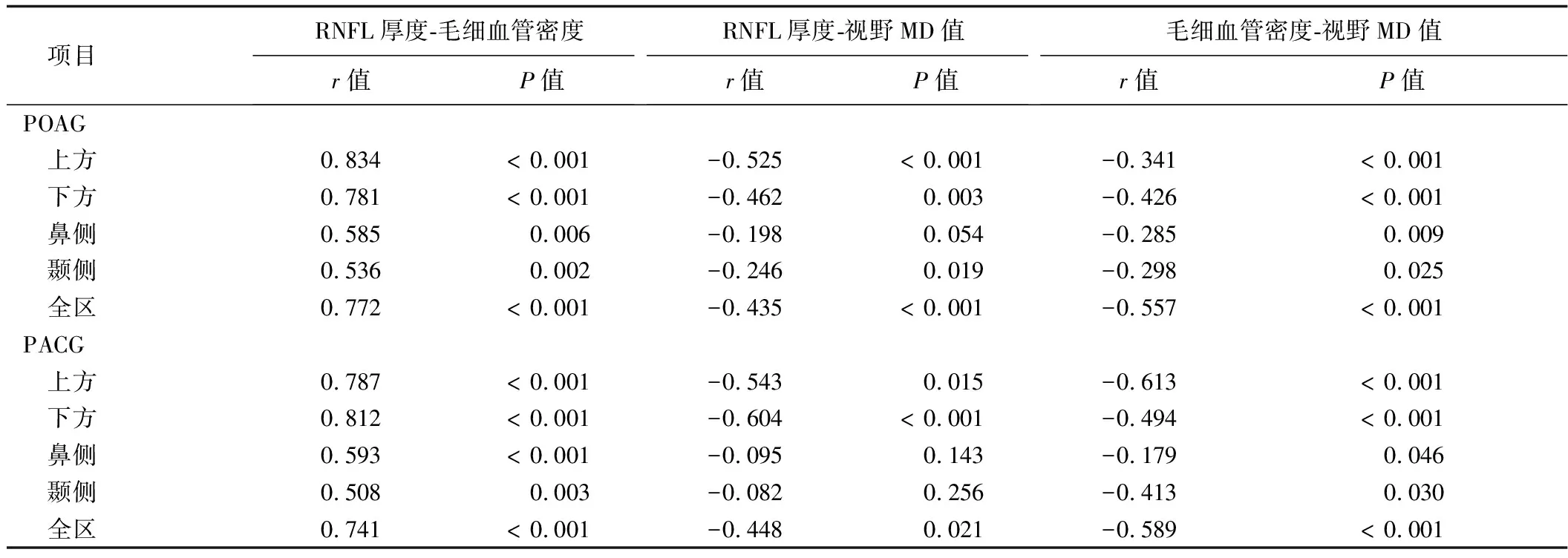
表4 POAG组和PACG组的RNFL厚度、毛细血管密度及视野MD值的Pearson相关分析
3 讨论
青光眼是临床常见的眼科疾病,会对患者视功能造成不可逆的损伤。视网膜神经节细胞及轴突的丢失是青光眼神经损伤的主要病理基础,然而,临床研究发现,当视网膜神经节细胞损失30%~50%时,才能在临床上检测到视功能损害的发生,所以认为青光眼损害的结构改变先于功能改变[11]。近年来的研究[12]证明,视盘RNFL厚度的变化早于青光眼患者可检测到的视觉损害,检测RNFL厚度有助于青光眼的早期确诊。然而,青光眼的发生机制比较复杂,依靠单一的测量指标来诊断青光眼和评价病情严重程度是不准确的,寻找临床可检测的其他指标至关重要[13]。除了病理性眼压升高,目前视神经血管因素也逐渐被发现是导致青光眼视神经损伤的重要因素之一[14],视盘血管的变化对POAG和PACG的诊断、病情及疗效的评估可能具有一定的参考价值。
本研究纳入了性别、年龄及视野MD值相匹配的POAG和PACG患者,结果发现,2组患者的视盘平均RNFL厚度和平均毛细血管密度均显著低于正常人,而POAG患者和慢性PACG患者的平均RNFL厚度和平均毛细血管密度差异没有统计学意义。这一结果与Jo等[3]报道的结果一致,表明尽管POAG和PACG的发病机制不完全相同,但是在视野MD类似的情况下,平均RNFL厚度和平均毛细血管密度相对于正常人减小的程度是类似的,从侧面反映出RNFL厚度和毛细血管密度与视野缺损有关。此外,POAG患者视盘上方、下方和颞侧的RNFL厚度显著降低,而鼻侧的RNFL厚度虽比正常人降低,但是却没有显著性;类似地,PACG患者的鼻侧和颞侧的RNFL厚度与正常人相比,减小的程度也不具有显著性。这可能是由于青光眼损害首先发生于上、下视神经纤维束,而鼻侧和颞侧的神经纤维损害发生较上、下方晚。然而,我们测量了POAG和PACG患者视盘4个分区的毛细血管密度,结果显示,2组患者4个区域的毛细血管密度均显著低于正常人。这表明在鼻侧和颞侧的神经纤维发生可检测到的显著损害之前,视盘毛细血管网密度就已降低,提示该区域血管结构和功能已发生变化。神经纤维层的血供来自浅层毛细血管,有研究表明RNFL厚度与毛细血管密度呈正相关[14],在我们的研究中也发现了同样的结果。因此,检测毛细血管密度的变化比检测RNFL厚度更为敏感。
此外,相关性分析结果表明,对于POAG患者,其视盘上方、下方、颞侧和全区的RNFL厚度与视野MD值呈负相关,而鼻侧的RNFL厚度与视野MD值无显著关联,且关联程度较弱。然而,4个区域和全区的毛细血管密度与视野MD值均呈显著负相关,且全区毛细血管密度和视野MD值的关联系数要高于RNFL厚度与视野MD值的关联系数。在PACG患者中,仅上方、下方和全区的RNFL厚度与视野MD值相关,但是4个区域及全区的毛细血管密度均与视野MD值显著相关。这一结果进一步说明了检测视盘毛细血管密度要比检测RNFL厚度来评估青光眼患者的视野缺损程度更为敏感。然而,影响青光眼患者RNFL厚度和毛细血管密度的因素较多,未来可针对这方面做更深入的研究以得出更为确切的结果。
综上所述,视盘毛细血管密度与POAG和PACG患者的视野缺损相关,因此,眼科医师不应忽视青光眼患者视盘血管功能的异常,关注视盘毛细血管密度的变化对于青光眼的诊断和病情评估有重要的参考意义。然而,本研究样本量相对较小,且未对患者进行分期分析,未来应扩大样本量,进一步进行探讨分析。

