探讨脊椎骨折的CT、磁共振成像与X线诊断的临床应用价值
王俊平
(辽河油田总医院放射科,辽宁 盘锦 124010)
脊椎骨折是临床骨科较为常见的骨折类型,分为良性和恶性两大类[1]。良性骨折由脊柱外伤和骨质疏松所引起,而恶性骨折为原发或转移肿瘤[2]。外伤骨折后可出现脊柱曲度改变、骨折片移位、椎管容积改变、脊髓损伤、脊椎神经受压、韧带及椎间盘损伤、骨折椎体周围软组织改变等[3]。脊柱是椎体的支撑点,主要由骨架和关节所组成,其影像学特征表现较为复杂。鉴别脊椎骨折的良恶性质,尤其是对于有骨质疏松症和恶性肿瘤病史的患者,分清骨折原因是单纯性还是病理性,有助于制定科学合理的治疗方案和改善预后[4]。目前,影像学检查已经成为临床诊断脊椎骨折的常规方法。本次研究着重探讨分析CT、磁共振成像与X线诊断脊椎骨折的临床应用价值,现报告如下。
临床资料
1 一般资料:随机选取本院2017年3月-2018年3月收治的脊椎骨折患者70例作为本次研究的对象,患者中男性40例,女性30例;年龄23-65岁,平均年龄(44.5±5.4)岁;骨折原因:高空坠落20例,重物砸伤17例,交通事故33例。所有患者均行X线、CT和磁共振成像检查。
2 方法
2.1 X线检查:采用意大利公司生产的BMI BRG-R640 mA高频X线摄影机,常规胸腰段脊柱正侧位拍摄体位,以腰椎体上缘为基线,根据患者骨折原因和受伤严重程度增加双侧斜位拍摄。球管焦点距躯体距离18cm,暴光参数设置:电压80kV,电流200mA,采用自动曝光控制模式(AEC),根据受检者脊柱厚度等具体情况调整电流强度[5]。
2.2 CT检查:采用Siemens Somatom Sensation 16层螺旋CT机,扫描参数设置:管电压130kV,管电流150 mA,层厚5.0 mm,间隔5.0 mm,螺距0.75。患者采用仰卧位,以脊椎骨折部位为中心扫描点,根据X线检查结果和临床定位确定扫描范围,扫描时基线与患者椎体保持基本平行。扫描完成后采用骨算法进行薄层重建,重建层厚2.0 mm,间隔1.8 mm。将所采集的图像数据传送到工作站,进行平面和多层曲面等多方位重建显示[6]。
2.3 磁共振成像:采用美国GE公司生产的Signa 1.5T Tiwnspeed MR仪,行常规扫描、动态增强扫描和扩散加权成像(b=1000s/m2)检查,测量表观弥散系数(ADC)值。扫描参数设置:常规平扫时,矢状位FSE T1WI为:TR 500 ms,TE 30 ms;矢状位及横轴位FSE T2WI为:TR 3000 ms,TE 110 ms,层厚4-5 mm,层距0.5-1.0mm。增强扫描时先采用高压注射器在患者肘部静脉快速推注造影剂钆双胺注射液或钆喷替酸葡甲胺(GD-DTPA)15-20ml,采用脂肪抑制序列,TR 500 ms,TE 30 ms,ETL 3。DWI扫描采用自旋回波-回波平面成像(SE-EPI)序列,以b=800s/m2和1000s/m2次行横断位扫描,层厚6 mm,间隔1 mm,FOV 32 cm,采用脂肪抑制技术和Funtion 2.0软件,自动测量ADC值并生成ADC图[7-8]。
2.4 由2名经验丰富的资深放射科医生和2名经验丰富的资深骨科医生共同按照本院放射科阅片标准对上述影像资料进行分析,分析结果一致时做出相关诊断。如果分析结果不一致,则提交科主任组织会诊决定。
3 观察指标:(1)脊椎骨折部位及损伤检出情况。(2)3种方法检出率。
4 数据处理:采用SPSS19.0统计软件对研究数据进行统计分析处理,计数资料用x2检验;计量资料以t检验;2组间比较差异以P<0.05为有统计学意义。
5 结果
5.1 脊椎骨折部位及损伤情况:在70例患者中共检出120节椎骨损伤,按照每位患者受伤数量分为:(1)仅有1节椎骨受损者检出32例,其中颈椎损伤7例,胸椎损伤8例,腰椎损伤14例,骶椎损伤3例。(2)有2节椎骨受损者检出30例,其中颈椎损伤12例,胸椎损伤12例,腰椎损伤25例,骶椎损伤12例。(3)有3节及以上椎骨受损者检出8例,其中颈椎损伤7例,胸椎损伤4例,腰椎损伤12例,骶椎损伤4例。
5.2 X线检查结果:在70例患者中共检出63例椎骨损伤,其中椎体骨折线在正、侧位拍摄中均有显示者30例,其中14例的正位拍摄显示效果较侧位更加清晰。有38例伤情较为复杂的患者增加了双侧斜位拍摄,共检出未在正、侧位拍摄中显示的椎体骨折线者14例。检出发生不同程度压缩变形椎体92块,其中椎体前半部压缩变形73块,椎体后半部压缩变形19块。检出向前、向后、向两侧因不同程度弧度改变所引起的脊柱变形61例,其中由于因一侧压缩变形所导致48例,由于上下椎骨错位所导致6例,由于压缩变形合并上下椎骨错位所导致者7例。共检出椎骨碎片34片,其中15片清晰显示存在明显移位。
5.3 CT检查结果:经过图像重建后可清晰观察到有65例椎骨受损,其中有2例为X线检查所未能显示的附件损伤,在重建后的图像中可清晰观察到附件骨折线。检出的椎体压缩变形结果与X线检出结果相同。共显示出存在椎骨碎片187片,其中颈椎段骨碎片30片,胸椎段骨碎片53片,腰椎段骨碎片88片,骶椎段骨碎片16片。显示存在移位现象的骨碎片69片,其中碎片向椎管内移动28片,向椎管外部移动41片。向椎管内移动压迫硬脊膜囊25片,向椎管外部移动压迫脊椎周围神经20片。检出椎管内部空间因受到挤压而减小者共28例。检出脊髓损伤压迫硬脊膜囊伴随出血12例。检出脊椎不同部位韧带拉伤4例。
5.4 磁共振成像(MRI)检查结果:MRI检出70例患者均存在不同程度的脊椎损伤,有40处表现出T1WI低信号,T2WI高信号。MRI检出而X线和CT未检出的5例均为轻微附件损伤,显示存在明显的骨折线。检出骨碎片156片。显示椎体存在较大面积阴影同时信号异常者33处,经阅片诊断为骨挫伤所致。经确认有31例不同面积和形状的脊髓损伤表现出块状或条状异常信号。共检出前纵、后纵韧带损伤33处,其中受压缩肿胀变粗11处,受到外部拉力导致拉伤或者撕裂22处。由于骨碎片压迫导致神经损伤27处。骨折部位周围软组织损伤多表现为肿胀,部分伴有出血,共检出31处。(1)3种检查方法检出脊椎骨折各种类型受损伤数目存在明显差异(P<0.05),统计结果详见表1。(2)对于椎体压缩损伤3种方法的检出率无明显差异(P>0.05);MRI和CT对于脊髓损伤、椎间盘损伤、神经根损伤、韧带损伤和周围软组织损伤方面的检出率均明显高于X线(P<0.05);在韧带损伤和周围软组织损伤方面MRI的检出率明显高于CT(P<0.05);对于脊髓损伤、椎间盘损伤、神经根损伤MRI和CT的检出率无明显差异(P>0.05)。统计结果详见表2。
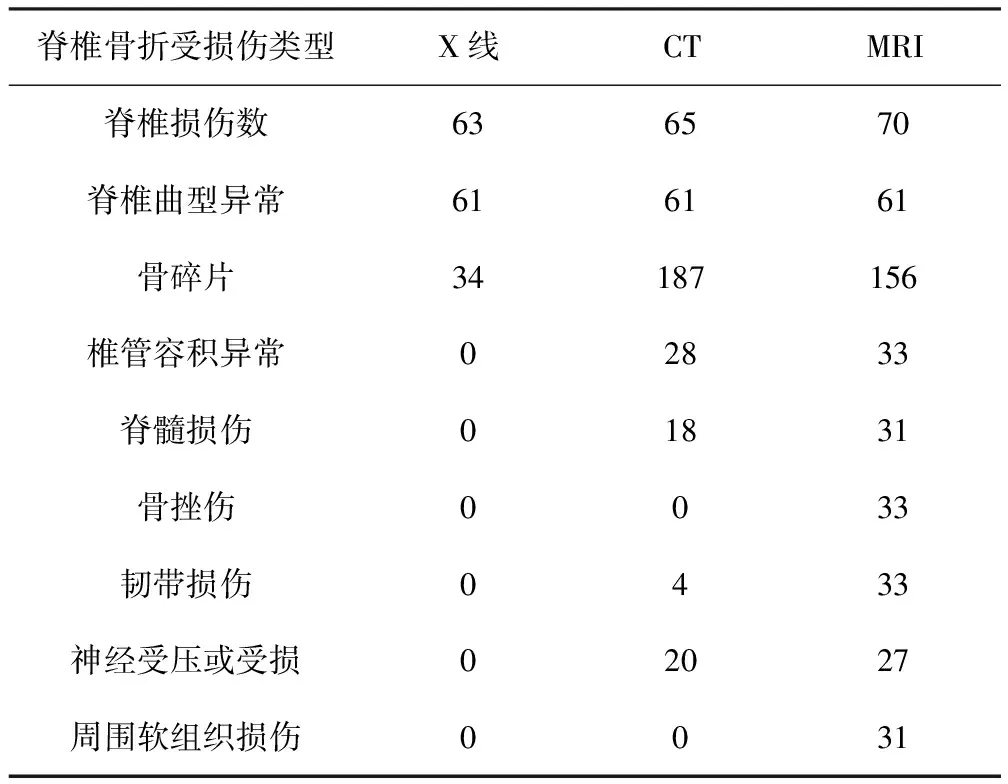
表1 3种方法检查脊椎骨折受损伤数目
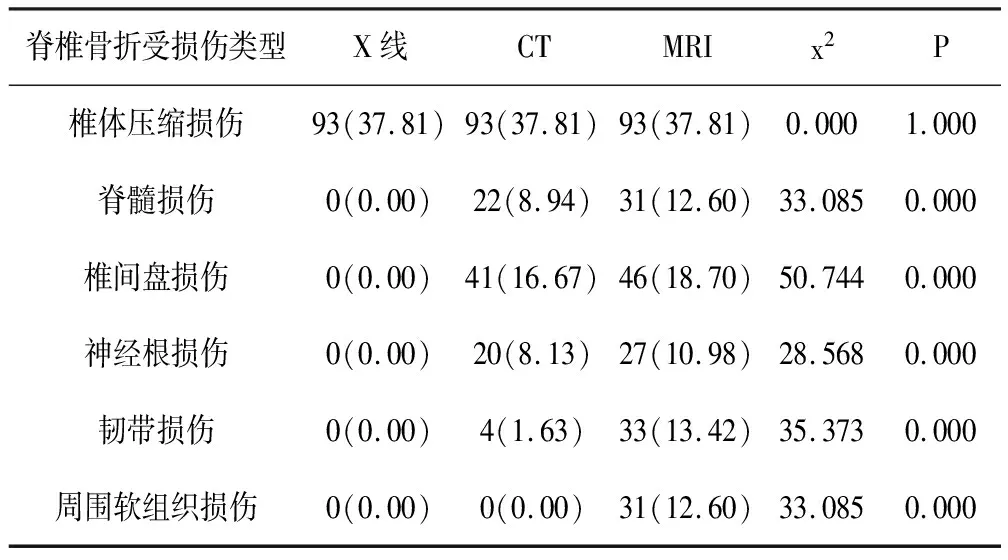
表2 3种检查方法检出率比较(共246块)(n,%)
讨 论
X线是诊断脊椎骨折的传统检查方法,能够确定脊椎损伤部位、程度和范围,较好地反映出椎间隙变化情况,显示出骨折后脊柱曲度的改变,有助于根据椎体压缩情况制定合理的治疗方案[9]。但是由于X线片具有一定的重叠性,无法清晰地显示较微骨折的骨折线,不能准确反映骨折后椎体的移位程度和椎管改变情况,同时无法鉴别骨折的良恶性质[10-11]。CT检查采用横断面扫描方式,避免了结构的重叠,对于椎体骨折线的走向、骨折片移位程度、椎管受压改变情况、骨周围软组织损伤情况等均具有良好的显示能力。尤其是随着多排螺旋CT重建三维图像技术在诊断脊椎骨折中的广泛应用,能够清晰地观察到骨髓及神经根的损伤情况,为鉴别脊椎骨折的良恶性提供了可靠依据[12-13]。MRI是一种无创检查方式,有较高的分辨率和多方位显示能力,能够清晰地观察到骨折后韧带、骨髓、椎管及椎间盘损伤情况。但是由于其对骨皮质的敏感性较差,因而对于骨折线和骨折片移位情况显示效果不佳[14-15]。综上所述,X线平片、CT及磁共振成像对脊椎骨折的诊断均具有较高的临床应用价值,由于在使用过程中存在一定的局限性,X线检查可作为外伤性脊椎骨折的基础检查方法,而CT和MRI可以与X线检查联合应用,能够更加真实、客观地反映出骨折的完整情况。同时对于骨折的良恶性质进行准确鉴别,为治疗方案的制定提供可靠依据。

