瘢痕子宫再次妊娠阴道分娩临床效果研究
张圳妙 韦艳艳 范绮贤
广东省肇庆市第一人民医院,广东肇庆 526000
瘢痕子宫是指妇女实行剖宫产手术、子宫肌瘤剔除术及子宫穿孔修复术等妇产科手术后,临床上认为子宫再次妊娠面临的风险性较大,受精卵在瘢痕子宫肌层上着床,妊娠、分娩过程中可能会出现子宫损伤、大出血等不良状况[1]。为降低瘢痕子宫孕妇再次剖宫产发生率,同时降低对孕妇及胎儿并发症发生率,很多有关孕妇尝试剖宫产术后阴道分娩的报道开始出来。本研究主要对瘢痕子宫再次妊娠阴道分娩的临床效果进行深入分析,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2017 年1 月~2018 年9 月收治的1695 例剖宫产瘢痕子宫再次妊娠产妇作为研究对象,均由于剖宫产遗留瘢痕,再次妊娠均不存在自然分娩禁忌症,所有孕妇肝肾功能正常,既往不存在凝血功能障碍,所有资料完整,且自愿参加试产。随机将其分成观察组325 例、对照组1370 例,对照组产妇年龄22 ~44 岁,平均(30.3±5.4)岁,孕周38 ~41 周,平均(38.37±1.31)周,所有患者均有一次剖宫产经历,与上次剖宫产相距2 ~11 年,平均(5.28±0.48)年;观察组年龄24 ~42 岁,平均(31.3±5.4)岁,孕周39 ~41 周,平均(38.56±1.38)周,所有患者均有一次剖宫产经历,与上次剖宫产相距2 ~10 年,平均(5.27±0.54)年。两组产妇年龄、孕周等一般资料比较,差异无统计学意义(P>0.05)。本次研究经医院伦理委员会审核通过。
表1 两组产妇、新生儿情况比较

表1 两组产妇、新生儿情况比较
组别 n 术后出血量(mL/d) 住院时间(d) Apgar评分(分) 新生儿体质量(g)观察组 325 177.45±24.39 3.88±1.24 9.25±0.35 3408.37±48.25对照组 1370 328.89±36.38 6.52±1.74 9.24±0.36 3411.43±50.62 t 1484.919 1535.033 0.579 1.273 P 0.000 0.000 0.281 0.101
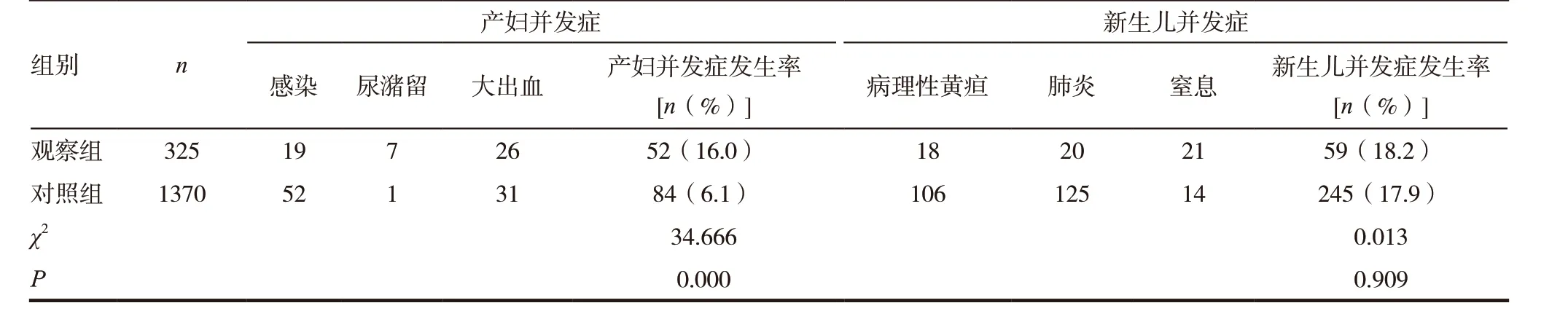
表2 两组患者并发症发生情况比较
1.2 方法
对照组产妇实行剖宫产分娩,在行剖宫产前景B 超检查以探知是否存在子宫下段薄弱部位,同时结合产妇实际情况合理选择分娩方式。观察组产妇实行妊娠阴道分娩,分娩前需了解其是否存在子宫低位横切口剖宫产手术史,经B 超检查子宫前壁下段是否完好,是否与上次剖宫产相距超出2 年,同时观察是否存在新的手术指征。阴道分娩期间注意加强看护母体情况,对其胎心、体征及宫缩情况进行监护,定时评价宫颈长度,以确保分娩顺利。顺产过程中如出现子宫病理性反应、胎心异常、急性瘢痕压痛、宫缩间歇期严重腹痛或血尿等现象,或发现宫口全开之后胎头无衔接,这时应马上停止阴道试产,立刻转为剖宫产,为母婴安全提供保障。胎儿娩出后应观察胎盘、胎膜完整度,是否存在瘢痕位置裂开问题,采用缩宫素10U 静滴以促进子宫收缩。
1.3 观察指标[2]
统计阴道分娩成功的例数,对比组间产妇、新生儿情况,包括住院时间、产后出血量及新生儿评分等,记录产后并发症发生情况。新生儿评分根据Apgar 表实行评估,主要对患儿呼吸、反射、肌张力等体征(共5 项)进行评分,10 分是满分,正常为10 分,重度窒息是0 ~3 分,轻度窒息是4 ~7 分。观察是否出现病理性黄疸、新生儿窒息、新生儿肺炎、尿潴留、产后感染、产后大出血等并发症。
1.4 统计学处理
组间各项指标数据均录入Excel 软件并建立数据库,采用SPSS20.0 统计学软件对各数据行统计学分析,计数资料以百分数表示,采用χ2检验,计量资料以()表示,采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 观察组产妇引导分娩情况
观察组325 例产妇阴道分娩成功共计195 例(60.0%),130 例(40.0%)产妇阴道引产失败转为剖宫产。
2.2 两组产妇、新生儿情况比较
观察组术后出血量少于对照组,住院时间短于对照组,差异有统计学意义(P<0.05)。组间Apgar 评分与新生儿体质量比较,差异无统计学意义(P>0.05)。见表1。
2.3 两组患者并发症发生情况比较
产妇并发症:观察组明显少于对照组,差异有统计学意义(P<0.05);新生儿并发症:观察组与对照组比较,差异无统计学意义(P>0.05)。见表2。
3 讨论
剖宫产是高危妊娠的首选处理方式,随着近年来剖宫产率的逐步升高,瘢痕子宫女性快速增多,现阶段有关瘢痕子宫女性再次妊娠应如何选择分娩方式的报道越来越多,可见如何顺利分娩已经成了妇产科的一个重要问题,如选择剖宫产终止妊娠,应先确定是否存在剖宫产指征,同时关注伤口撕裂的处理、缝合技巧以及预防感染等问题,再次阴道分娩则必须严格阴道分娩指征,从最大程度上保证母婴健康。既往报道称,孕妇瘢痕子宫再次妊娠阴道分娩的成功率在60% ~80%[3-6],本研究中瘢痕子宫再次妊娠阴道分娩的成功率为60.0%,与其数据相符。
大量实践研究表明,瘢痕妊娠不仅术中出血、术后腹腔粘连情况较多,同时还可能会继发造成产妇盆腔疼痛与肠梗阻,严重者还可能出现不孕的现象,剖宫产是造成瘢痕妊娠的主要原因之一[7-11],如何减少产妇并发症的发生,科学选择分娩方式成为人们关注的焦点。近年来剖宫产术多在产妇子宫下端横切,与传统纵切相比,这种横切的方式沿着肌肉纤维走向,可以有效减少对产妇组织的破坏,同时对子宫造成的损伤比较小,术后恢复的时间也更短,这无疑为瘢痕妊娠产妇实行阴道分娩提供了前提[12-15]。临床上对于符合阴道分娩的产妇会首先给予阴道试产,如果引产失败则需转为剖宫产,以避免产妇感染、新生儿窒息、新生儿肺炎等并发症的发生[16]。但是,本研究结果显示,观察组产妇阴道分娩成功率为60.0%,其中130 例产妇阴道引产失败转为剖宫产。观察组术后出血量少于对照组,住院时间短于对照组,观察组产妇并发症发生率明显少于对照组,差异有统计学意义(P<0.05);组间Apgar 评分与新生儿体质量、新生儿并发症发生率比较,差异无统计学意义(P>0.05)。提示对于符合适应证的瘢痕子宫再次妊娠者来说,实行阴道分娩具有一定可行性。
综上,瘢痕子宫妊娠产妇如果符合阴道试产指征则实行阴道分娩,其成功率较高,且并发症发生率小,术后恢复快。

