老年糖尿病患者血清25-羟维生素D水平与代谢综合征、糖代谢、骨量的关系
杨梅 康冬梅
(中国科技大学附属第一医院 安徽省立医院,安徽 合肥 230011)
近年来,随着人们生活习惯、饮食习惯的改变等,糖尿病患者明显增多,一项全国性的大规模调查结果显示,中国目前存活成人糖尿病患者达到9千万例,严重威胁人们健康及生命安全〔1〕;另一方面,随着饮食结构的不断改变,维生素D缺乏发生率相应增加。作为调节钙磷代谢、维持骨骼健康的重要因子,维生素D的作用机制及功能被临床所重视。人们研究发现,维生素D可抑制炎症反应、调节自身免疫,并在胰岛素的合成、分泌中有所参与〔2〕。因此,推测其水平与糖尿病的发生之间有着密切关联;同时,维生素D缺乏极易引起糖尿病患者发生骨质疏松。本文拟分析25-羟维生素D〔25(OH)D〕水平与代谢综合征(MS)、糖代谢、骨量的关系。
1 资料与方法
1.1临床资料 选取安徽省立医院2016年12月至2018年12月收治的100例年龄≥60岁的糖尿病患者为研究对象,均符合世界卫生组织(WHO)制定的2型糖尿病相关诊断标准〔3〕及2017年美国糖尿病学会提出的相关标准〔4〕,排除器质性内分泌疾病、重要脏器严重功能障碍、重度贫血、继发性高血压、急性感染、恶性肿瘤、肾切除或维持透析、长期服用活性维生素D、应用免疫抑制剂及激素治疗者,患者均知晓本次研究且自愿参与。其中男55例,女45例,年龄61~80岁,平均(67.59±3.20)岁;糖尿病病程2~32年,平均(12.75±3.98)年;合并疾病:高血压65例,血脂异常21例,体重指数(BMI)为17.57~32.02 kg/m2,平均(25.68±2.01)kg/m2。
1.2方法 患者空腹8 h后,第2天抽取肘部静脉血5 ml,送至生化室检测空腹血糖(FPG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)、空腹胰岛素(FINS)、血清钙(Ca)、磷(P)、甲状旁腺激素(PTH)及碱性磷酸酶(ALP)等水平;采用双能X线吸收检测法(DXA)对腰椎L1~L4及髋部骨密度进行测量。以酶联免疫法检测25(OH)D水平,具体操作严格按照说明书进行。
1.3观察指标 (1)血清25(OH)D水平分级〔5〕:≥75 nmol/L为充足,>50 nmol/L且<75 nmol/L为不足,≤50 noml/L为缺乏;其中不足、缺乏均纳入缺乏组。(2)MS分组依照中华医学会糖尿病学分会2004年建议的适合中国人群的诊断标准〔6〕,符合下列4项中任意3项或以上者诊断为MS:①肥胖或体重超重,BMI≥25.0 kg/m2;②高血糖,FPG≥6.1 mmol/L或者2 h PG≥7.8 mmol/L,或者已经确诊为糖尿病并接受治疗;③高血压,收缩压(SBP)≥140 mmHg且(或)舒张压(DBP)≥90 mmHg和已经确诊为高血压并接受治疗;④血脂紊乱,三酰甘油(TG)≥1.7 mmol/L及(或)高密度脂蛋白胆固醇(HDL-C)≤1.0 mmol/L。(3)糖尿病:存在典型糖尿病症状,且FPG≥7.0 mmol/L或者随机血糖≥11.1 mmol/L,或者口服葡萄糖耐量试验中,75 g无水葡萄糖负荷后2 h血糖≥11.1 mmol/L;对于无典型症状患者,FPG水平5.6~6.9 mmol/L为空腹血糖调节受损,2 h PG水平7.8~11.0 mmol/L确诊为糖耐量减低(IGT)。上述数值均为静脉血浆葡萄糖水平。(4)骨质疏松或骨量减少:依照WHO推荐的诊断标准〔7〕,采用T-Score值进行表达,正常:T值≥1.0;骨量减少:-2.5 1.4统计学分析 采用SPSS20.0软件,计量资料行t检验;计数资料行χ2检验;相关性行Pearson相关分析。 2.1血清25(OH)D水平与一般资料、MS的关系 依据血清25(OH)D水平分组,25(OH)D缺乏组78例,其中男36例(46.15%),女42例(53.85%),平均年龄(73.29±2.31)岁;接受胰岛素治疗68例(87.18%),胰岛素剂量(29.98±3.58)IU/d;非25(OH)D缺乏组22例:男9例(40.90%),女12例(59.10%),平均年龄(73.18±2.29)岁;接受胰岛素治疗17例(77.27%),胰岛素剂量(29.87±3.63)IU/d,两组一般资料比较无显著差异(均P>0.05)。由此可见,对于老年糖尿病患者而言,年龄、性别、胰岛素使用量等对25(OH)D水平无显著影响。25(OH)D缺乏组中MS患者65例(83.33%),非25(OH)D缺乏组中MS患者2例(9.09%),两组MS所占比例存在明显差异(χ2=42.779,P=0.000)。 2.2不同血清25(OH)D水平组糖代谢水平比较 25(OH)D缺乏组FPG、HbA1c、FINS水平均明显高于非25(OH)D缺乏组(P<0.05),两组2 h PG水平比较无统计学意义(P>0.05),见表1。 表1 不同血清25(OH)D水平组糖代谢水平比较 2.3不同血清25(OH)D水平组骨量指标比较 25(OH)D缺乏组PTH、钙磷乘积、骨密度(腰椎、股骨颈骨、全髋骨)与非25(OH)D缺乏组比较差异有统计学意义(P<0.05),两组ALP水平比较无统计学意义(P>0.05),见表2。 2.425(OH)D水平与MS、糖代谢及骨量相关性分析 Pearson相关性分析显示,25(OH)D与MS、FPG、HbA1c、PTH负相关,与骨密度呈正相关(P<0.05),与2 h PG及ALP无相关性(P>0.05),见表3。 表2 不同血清25(OH)D水平组骨量指标比较 表3 25(OH)D水平与MS、糖代谢及骨量的相关性 维生素D为脂溶性维生素,可对钙磷代谢进行调节,在骨质形成、骨骼代谢中发挥重要作用。随着生物研究学的不断发展,人们发现维生素D在炎性反应、糖脂代谢及免疫等病理生理活动中均有参与。依据老年人维生素D临床应用专家共识(2018)〔8〕,维生素D的缺乏与多种老年疾病密切关联,而中国70%~90%的老龄患者25(OH)D水平不足50 nmol/L;同时,随着年龄的增加,维生素D缺乏更严重。MS为环境、遗传因素引起的多代谢异常性疾病,以血压升高、肥胖、血糖及血脂异常为主要表现;绝经后女性发生MS风险更高,而绝经后肥胖引起的胰岛素抵抗可能与MS之间密切关联。大量研究证实,MS为评价心血管疾病的重要指标,而近年来由于人们饮食习惯的改变,MS患者明显增加〔9〕。已知流行病学研究〔9〕提示,血清25(OH)D水平与MS之间呈负相关,维生素D缺乏者发生MS的风险更高。褚琳等〔10〕在188例老年女性患者的研究中,依据有无MS进行分组,结果发现MS组血清25(OH)D水平明显低于非MS组(P<0.05),证实了这一观点。本次研究中,血清25(OH)D缺乏组发生MS概率明显大于非25(OH)D缺乏组,直接反映了血清25(OH)D与MS的关系。在MS的判定标准中,肥胖、高血压、血脂异常及血糖异常均为基本条件,而上述因素与糖尿病的发生有着密切关联。有学者研究〔11〕发现血清25(OH)D水平与MS基本条件之间有着密切关联,本次研究结果与此相符。 近年来,维生素D与糖尿病患者糖代谢之间是否有密切联系已经成为临床研究的热点,维生素D能否作为糖尿病相关影响因子亦成为临床研究的新领域。国外一项前瞻性研究发现,血清25(OH)D水平与2型糖尿病发生风险之间为负相关关系〔11〕,然而,是否可通过补充维生素D降低血糖及HbA1c水平、增加糖耐量仍需进一步研究。郭丽婷等〔12〕在研究中证实2型糖尿病患者维生素D水平明显下降,同时伴随骨代谢紊乱、PTH水平下降等,尤其是血糖控制效果差、糖尿病病程长者。血清25(OH)D可促进小肠黏膜吸收钙、磷的能力,提高血钙、血磷浓度,有利于骨的钙化。本研究结果提示老年糖尿病患者维生素D缺乏与骨代谢之间有密切关联。然而李霞等〔13〕在研究中提出降糖药物在对高血糖实现持续控制的同时可在一定程度上影响骨代谢,因此,在研究中需注意胰岛素等降糖药物对研究结果的干扰。总之,老年糖尿病患者血清25(OH)D水平与MS、糖代谢、骨量代谢之间有密切关联,因此需加强老年糖尿病患者的25(OH)D水平监测,及时发现代谢异常、骨量减少或骨质疏松等,并进行有效干预。然而,本次研究亦存在需要改进之处,如25(OH)D水平受季节影响较大,因此需充分考虑其在研究中的影响因素,并进一步矫正。2 结 果
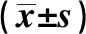
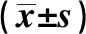

3 讨 论

