保留前叶在等离子前列腺剜除术中的疗效观察
熊波波 郭 勇 张劲松 王海峰 左毅刚 王剑松
1.昆明医科大学第二附属医院泌尿外科一区,云南昆明 650000;2.云南中医药大学第二附属医院外一科,云南昆明 650000
前列腺增生(benign prostatic hyperplasia,BPH)是一种常见的中老年男性疾病,临床上主要症状为排尿困难,严重影响患者的生活质量[1]。手术治疗是其有效的治疗方式。随着泌尿系微创手术的发展,经尿道前列腺等离子剜除术(TUERP)是一种新型的手术方式,其具有手术时间短、术中出血少及术后效果好等特点[2-3],因该手术方式是以紧贴前列腺包膜的剜除,能完整的剜除前列腺增生腺体,深受广大医师的青睐,已广泛应用于临床[4]。在TUERP 中适当的保留前列腺前叶组织有利于患者术后的控尿恢复[5]。本研究旨在比较TUERP 术中不保留和保留前列腺前叶术后患者的控尿能力。
1 资料与方法
1.1 一般资料
本研究回顾性收集了2017 年10 月~2019 年1 月由昆明医科大学第二附属医院(以下简称“我院”)泌尿一区诊断为BPH 患者80 例的临床资料,所有患者行经尿道前列腺等离子剜除术,根据是否保留前列腺前叶,将患者分成不保留组和保留组,每组40 例。纳入标准:①经前列腺彩超、尿流率及直肠指检等相关检查诊断为前列腺增生;②手术均有经验丰富的同一术者完成。排除标准:①存在尿道狭窄;②合并严重的相关内科疾病而无法手术;③术后不能随访的患者。不保留组:年龄52~70 岁,平均(62.43±6.38)岁;前列腺体积55~75 mL,平均(62.45±10.02)mL;膀胱残余尿(PVR)平均(56.28±14.76)mL;最大尿流率(Q-max)平均(7.87±2.12)mL/s;国际前列腺症状评分(IPSS)平均(20.60±2.56)分;生活质量评分(QOL)平均(4.36±0.62)分。保留组:年龄52~73 岁,平均(63.65±9.70)岁;前列腺体积53~70 mL,平均(61.29±9.87)mL,PVR 平均(60.54±21.32)mL,Q-max 平均(7.24±2.22)mL/s,IPSS 平均(20.12±2.39)分,QOL 平均(4.04±0.35)分。两组患者的年龄及相关指标(PVR、Q-max、IPSS、QOL)差异无统计学意义(P>0.05),具有可性。本研究方案已通过我院医学伦理委员会批准。
1.2 手术方法
所有患者采取全麻方式,均使用成都美创医疗科技股份有限公司生产的美创等离子系统PLA-700。不保留组患者行TUERP,首先在精阜处5 点和7 点位切断前列腺尿道,找到前列腺外科包膜,然后使用电切镜鞘顺着包膜推前列腺组织,将中叶及两侧叶推至膀胱颈部,同时将前叶也一起剜至膀胱颈部,如果前列腺腺体难推动,可适当切除前列腺组织,留出空间,组合在膀胱颈部留一些前列腺组织作为系带,以避免将整个前列腺剜除至膀胱,剜除完后再切除前列腺腺体。保留组患者同样行TUERP,但是前叶并没有全部剜除,保留了一部分前叶组织。最后保留膀胱颈部的环状纤维,冲洗前列腺组织及适当止血。
1.3 观察指标
比较两组的相关疗效指标包括:两组患者术后6 个月后的PVR、Q-max、IPSS、QOL;术后尿失禁发生率,其中PVR 测量采用深圳迈瑞公司生产的迈瑞B超DC-6T,Q-max 采用北京美瑞公司生产的尿流率测定仪WD-NL-100 测定,IPSS 和QOL 评分来自2014 版的《中国泌尿外科疾病诊疗指南》[6];患者生存质量评分(SF-36)[7]:采用主要内容的4 个维度来表示患者的生活质量水平,各维度满分为100 分,分值与生存质量水平成正比,具体包括生理功能、社会功能、情感职能和精神健康;两组的临床治疗效果分析(显效指排尿困难症状消失,无尿失禁;有效指上诉症状有明显的改善;无效指上述症状无改善)。
1.4 统计学方法
采用SPSS 17.0 统计学软件对所得数据进行分析,计量资料采用均数±标准差()表示,采用独立样本t 检验,计数资料采用百分率表示,采用χ2检验,等级资料比较采用秩和检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者疗效指标比较
两组患者PVR、Q-max 评分比较,差异无统计学意义(P>0.05)。保留组IPSS、QOL 评分低于不保留组,差异均有统计学意义(均P<0.05)。保留组术后尿失禁发生率低于不保留组,差异有统计学意义(P<0.05)。见表1。
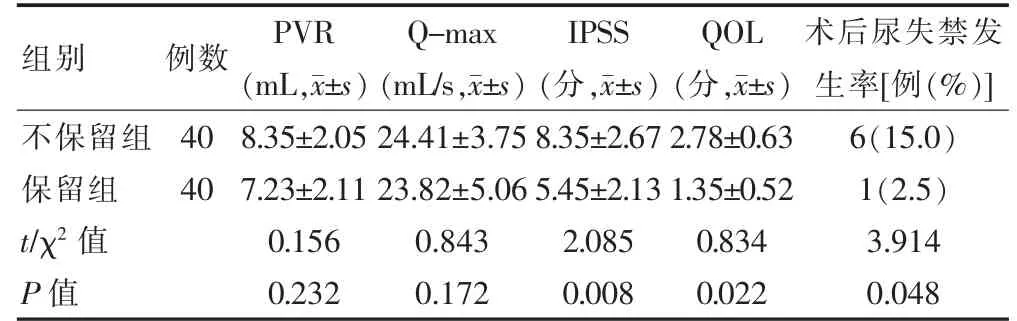
表1 两组患者疗效指标比较
2.2 两组患者生存质量评分比较
保留组的生存质量改善高于不保留组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者临床治疗效果比较
保留组治疗效果优于不保留组,差异均有统计学意义(P<0.05)。见表3。
表2 两组患者生存质量评分比较(分,)
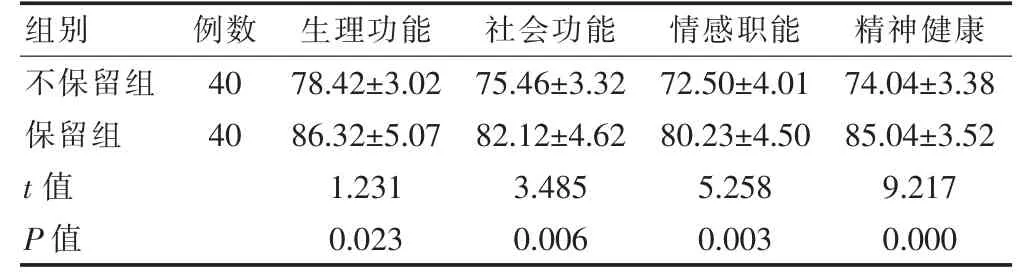
表2 两组患者生存质量评分比较(分,)
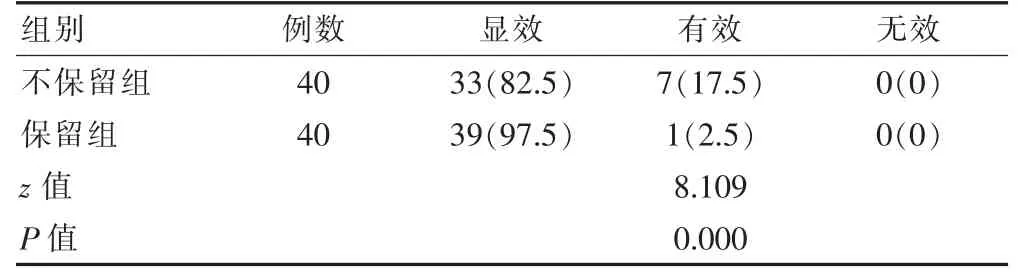
表3 两组患者临床治疗效果比较[例(%)]
3 讨论
近年来,随着我国人口的老龄化增加,BPH 的发病率也随之增加,手术治疗是其有效的治疗方式[8-9]。BPH 以往的金标准术式为经尿道前列腺电切术,但其具有术中出血多、围术期并发症多及复发率高等缺点[1]。随着微创技术水平的提高,TUERP 是沿着前列腺外科包膜的间隙将增生的腺体剜除[10],具有出血少、手术效果好,安全性高等特点[11],其一方面保持了微创的治疗方式,另一方面减少了电切综合征的发生[12],是一种疗效及安全系数较高的微创手术,目前TUERP 已逐渐取代经尿道前列腺电切术[13-15]。不管是哪种手术方式,提高患者术后尿控能力,可以增强患者的生活质量,故术中应尽可能保留尿控结构[16]。相关研究显示,前列腺前叶也属于尿控结构,术中切除前叶,易对半月形的尿道括约肌产生物理损伤,保留前叶一方面可以避免这种损伤,另一方面还可以有效保留前列腺尿道的长度,降低了术后尿失禁的发生[17]。凌峰等[18]收集了保留前叶的TUERP 和不保留前叶的TUERP 各患者50 例,研究了患者术后12 个月后的PVR、Q-max、IPSS、QOL,结果保留前叶组的患者的IPSS 评分和QOL 评分均低于不保留前叶组,而且保留前叶组的术后尿失禁发生率为0%,不保留前叶组的术后尿失禁发生率为8.0%,得出结论为术中适当的保留前叶,可提高术后的尿控能力。陈俊毅等[19]探讨了TUERP 中保留尿控的策略并观察了术后的疗效,对65 例BPH 患者行保护尿控的TUERP,其中包括保护了前列腺前叶,保留尿控组的患者术后3 个月的尿失禁为0%,低于不保留尿控组患者术后3 个月的尿失禁的3.7%,同样认为适当保留前列腺前叶有助于术后尿控能力的恢复。Li 等[20]研究也认为前列腺前叶的保护,可降低患者术后的尿控的发生,同时也能加快恢复术后的尿控能力。
本研究的两组患者术后随访6 个月发现,保留组IPSS、QOL 评分低于不保留组,差异均有统计学意义(均P<0.05),而两组患者PVR、Q-max 评分比较,差异无统计学意义(P>0.05)。分析原因可能是保留组术中保留了前叶,减少了术后尿失禁的发生率,同时保留组的患者的PVR 也低于不保留组,从而使得IPSS、QOL 的评分低于不保留组。王德胜等[17]的研究认为保护了患者术后的尿控功能,减少了尿失禁的发生,从而使得IPSS、QOL 评分及PVR 等指标明显改善。同样黄应龙等[21]相关研究也得出了类似的结论。
本研究的保留组术后尿失禁发生率低于不保留组,差异有统计学意义(P<0.05),术后尿失禁是TUERP 不容忽视的并发症,虽然术中极少损伤尿道括约肌,但仍有少许的患者术后出现压力性尿失禁[22]。针对这一问题,国内外的学者不断的尝试如何保护剜除术中的尿控结构。随着对前列腺结构中涉及尿控的解剖深入研究、手术的经验积累以及结合尿流动力学的检测,认识到除了尿道黏膜、尿道括约肌及膀胱颈纤维环等在尿控中起到重要角色外,前列腺前叶腺体同样影响着术后的尿控[8,17,21,23]。这一点国内外的相关研究也证实了[1,19]。另外研究指出,在剜除前列腺前叶的同时,一方面前叶组织会对周围的尿道括约肌起到牵拉的损伤,另一方面等离子的热损伤也会影响着尿道括约肌,同时也会损伤两侧的神经血管,故保留前叶组织同时调节适当的电切能量,也就能避免这些问题[24]。术者的学习曲线短,操作不熟练,在剜除前列腺两侧叶的同时,前叶也被剥离,所以前列腺剜除术的学习曲线陡峭,也是初学者广泛行TUERP 的主要障碍[25]。本研究患者的TUERP 手术均由经验丰富的术者剜除,保留前叶的TUERP 不但可以降低术后尿失禁的发生,而且有满意的生存质量和临床治疗效果。保留组的生存质量改善高于不保留组,差异有统计学意义(P<0.05),从两组的临床治疗效果来看,保留组优于不保留组,差异有统计学意义(P<0.05)。
笔者认为保留前列腺前叶的TUERP 应由有经验术者操作,操作过程中应注意如下几点:①TUERP 术中的镜鞘在剥离时应用劲适当,不能暴力剥离,如遇到有牵拉的组织,应离断后再剥离,如遇到剥离空间小,可适当电切一部分尿道前列腺组织;②等离子在电切时可产生深度的热效应,应尽可能调整适当的电切能量,可根据具体情况动态调整;③在保留前叶组织的时候,可在前叶的中央先电切一浅沟,作为标记,避免将前叶全部剜除或者剜除过多。
综上所述,保护前列腺前叶的TUERP 治疗是一种有效的手术方式,可以降低术后尿失禁的发生率。本研究存在局限性,首先,本研究采取的是回顾性研究方案,并使用相对较小的样本量进行分析。此外,由于随访时间为6 个月,无法评论TUERP 的长期结果,所以还需更多的大样本临床数据及长期的随访数据加以证实。

