女性高危型HPV 感染与支原体、衣原体的相关性分析
刘娜,高湛
郑州大学第五附属医院妇产科,河南郑州 450052
宫颈癌是最常见的妇科恶性肿瘤, 起源于子宫颈上皮内病变,为高危型HPV(HR- HPV)持续感染所致。大部分的HR- HPV 感染妇女可通过自身免疫能力将其从体内清除,但仍有5%~10%的妇女无法清除,从而导致持续性HR-HPV 感染[1]。 近年来,关于下生殖道感染与HPV感染的关系逐渐引起人们的重视,研究[2]认为生殖道微生物感染可造成生殖道黏膜损伤、微生态失衡,增加人乳头瘤病毒(HPV)侵袭的机会,进而发展为宫颈病变。 但不同的感染因子及其与HPV 在宫颈癌发生中的关系尚未完全阐明。 有研究表明HPV 感染与支原体、衣原体相关[3-4],但是也存在争议。该研究收集2018 年10 月—2019年4 月在郑州大学第五附属医院妇科就诊的HR-HPV感染、宫颈细胞学阴性患者82 例和同期就诊的HPV 阴性、细胞学阴性女性50 例分别作为研究组和对照组,探讨HR- HPV 与支原体、沙眼衣原体感染之间的关系。 报道如下。
1 对象与方法
1.1 研究对象
选取在郑州大学第五附属医院妇科就诊的82 例HR- HPV 感染、宫颈细胞学阴性患者设为研究组,临床表现为阴道炎,白带过多,部分患者无明显症状;按照纳入标准随机选择同期就诊的50 例HPV 阴性、细胞学阴性女性设为对照组,临床表现大多无明显症状。 纳入标准:①有性生活史; ②无肿瘤及免疫性疾病等病史; ③无高血压、糖尿病等慢性病病史。 排除标准:①月经期、妊娠期及哺乳期妇女;②既往3 d 内曾有性生活史、妇科检査、阴道冲洗或阴道内用药者;③近2 周有抗生素使用史。 该研究经该院伦理委员会批准同意, 研究开始前, 所有受试者均签署知情同意书。 两组患者在年龄、体重、孕次、产次方面均差异无统计学意义(P>0.05)。 见表1。
表1 两组患者的一般资料比较(±s)

表1 两组患者的一般资料比较(±s)
项目 研究组(n=82) 对照组(n=50) P 值年龄(岁)体重(kg)孕次(次)产次(次)41.3±10.7 57.2±5.2 2.7±1.4 1.4±0.8 42.4±10.9 62.1±8.4 3.4±1.7 1.4±0.5 0.93 0.146 0.875 0.469
1.2 研究方法
采用PCR 反向点杂交法检测HPV 基因分型,采用培养法进行支原体鉴定, 采用衣原体检测试剂盒进行衣原体鉴定。
1.3 观察指标
观察生殖道高危型HPV 感染患者支原体及衣原体的感染状况及其检出率。
1.4 统计方法
采用SPSS 22.0 统计学软件分析和处理研究数据。 计量资料以均数±标准差(±s)表示, 两组间比较采用独立样本t 检验, 计数资料以率(%)表示,两组间比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
HR-HPV 阳性82 例中支原体阳性34 例,HPV 阴性50 例中支原体阳性11 例,HR-HPV 阳性发生支原体感染率(34/82) 与HPV 阴性发生支原体感染率(11/50)差异有统计学意义(P<0.05)。 HR-HPV 阳性82 例中衣原体阳性21例,HPV 阴性50 例中衣原体阳性9 例,HR-HPV 阳性发生衣原体感染率(21/82)与HPV 阴性发生衣原体感染率(9/50)差异无统计学意义(P>0.05) 。 见表2。
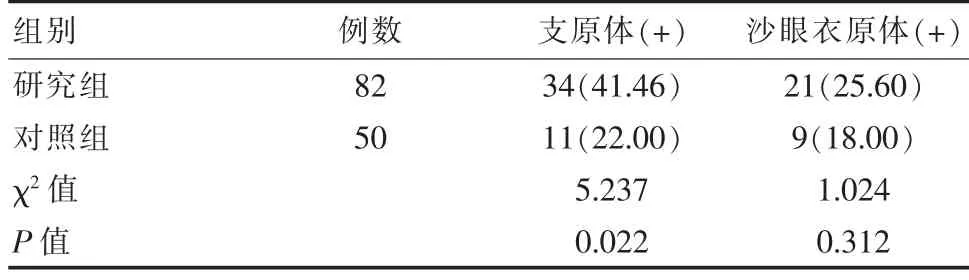
表2 研究组和对照组支原体、衣原体检出结果比较[n(%)]
3 讨论
女性下生殖道是一个独特的、 动态变化的微生态体系。 正常状态下女性下生殖道定植着多种微生物,其中乳杆菌为优势菌群。 乳杆菌通过产生乳酸、抑制病原菌的增殖维持阴道微生态平衡[5]。 一个平衡的微生物群可以预防外阴-阴道感染,当这种平衡被打破则增加感染性疾病的发生, 还可以通过影响机体的免疫调节和炎症反应与多种疾病的发病机制相关,甚至可能促进癌变[6]。
众所周知,HR-HPV 感染在宫颈癌发生中起着重要作用。然而,绝大多数感染HR-HPV 的妇女并未患上宫颈癌, 由于病毒感染的自限性和人体足够的免疫反应能够控制感染并阻止其发展为癌前病变[7]。这说明HPV 本身可能不足以促进宫颈恶性转化, 其他与HPV 相互作用的因素可能参与了这一过程。 有研究认为[4]宫颈上皮中持续存在的HPV 感染是由其他病原体引起的炎症过程所致,可能参与子宫颈癌发生的病原体包括沙眼衣原体、淋球菌、支原体、阴道毛滴虫等。 其中支原体、衣原体感染与HPV感染的关系逐渐引起人们的关注。
支原体最初被发现于1954 年, 是从男性和女性泌尿生殖道分离出来的常见的生殖道病原体, 它通过细胞粘附蛋白附着在易感宿主粘膜表面, 这种黏附细胞的特性成为其致病性条件。 当机体免疫力低下或黏膜受损时支原体穿透细胞,扰乱正常人体的细胞代谢,导致细胞损伤而使炎症上行。 支原体与大多数女性生殖道综合征之间的联系已经得到证实[8],如女性盆腔炎、不孕症和不良妊娠结局,但其与HPV 感染的关系尚不明确。 该研究显示,HR-HPV 感染组其支原体阳性率41.46%(34/82)显著高于HPV 阴性对照组22.00%(11/50), 两组之间的比较差异有统计学意义(P<0.05),说明支原体感染与高危型HPV 之间有明显联系,支原体可能增加高危型HPV 感染的风险。Kim 等[9]对264 名女性阴道分泌物进行研究,显示其HPV、支原体检出率分别为31.1% 和36.0%, 认为支原体与HPV 感染有一定相关性(P=0.014),支原体感染可能是HPV 感染的一个辅助因素。 张恒等[10]通过分析48 例HRHPV 阳性女性阴道微生物发现支原体在HPV 阳性女性中的相对含量升高。该次研究结果支持这些观点。这可能是由于HPV 感染可导致阴道局部乳酸杆菌减少,其正常生理作用丧失,从而使得阴道局部微生物平衡破坏,菌群结构发生紊乱,后者又进一步增加机体易感染HPV 的风险,形成恶性循环,最终促进宫颈癌的发生[11]。
关于生殖道衣原体与HR-HPV 感染相关性的研究目前不多。 张睿等[12]认为HR- HPV 感染患者中,较易联合感染衣原体。 该研究显示HR-HPV 阳性和阴性组其衣原体阳性率分别为25.60% ( 21/82) ,18.00% ( 9/ 50),两组差异无统计学意义(P>0.05),表明生殖道高危型HPV 感染与衣原体感染无显著的相关性。 分析导致这一差异的原因可能是衣原体与宫颈病变无关,也可能与样本例数少有关,今后需扩大样本量,进一步揭示其联系。
该结果表明, 高危型HPV 感染与支原体感染密切相关,与衣原体无明显相关性,支原体感染可能是促进高危型HPV 感染的一个辅助因素。 然而支原体感染大多是无症状的,建议对于支原体感染的女性,无论有无症状,都应行HPV 检测, 对高危型HPV 感染的患者应同时进行支原体筛查,早期发现、早干预可能会延缓宫颈病变的进程。

