无痛肠镜下结肠息肉ESD 疗效及降低复发率的效果分析
卢若丽,陶中原,杨晓英,杜桂英,郭顺红,杨甫良,杨霞,余晓锁
云南省大理白族自治卅大理市第一人民医院消化内镜科,云南大理 671000
于肠道任何位置均可能表现出结肠息肉的情况,主要以单个或者多个形式呈现, 表现出数毫米或者数厘米不等,表现为无蒂或者有蒂。 对于小肠位置的息肉,通常未呈现出显著症状, 主要呈现出反复性肠道出血以及腹痛症状[1]。 对于大肠息肉患者,主要集中于直肠以及乙状结肠位置,病理类型主要体现为腺瘤样方面,在超过2 cm,则表现出癌变的概率较为显著。 对于腺瘤样息肉表现出的癌变倾向较高, 对此主要选择手术切除的方法展开疾病治疗。 电子肠镜的应用,对于疾病的诊断以及治疗均表现出显著价值[2]。 该次研究将选择该院2017 年10 月—2019 年2 月收治的106 例结肠息肉患者作为实验对象;针对结肠息肉患者探究无痛肠镜ESD 方法应用可行性,以对结肠息肉疗效提升以及疾病复发减少奠定基础。 报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的106 例结肠息肉患者作为实验对象; 数字奇偶法分组后探究每组手术方式; 比照组(53例):男32 例,女21 例;年龄分布范围为24~54 岁,平均年龄为(42.59±2.15)岁;患者息肉大小分布范围为0.66~1.69 cm,平均大小为(1.13±0.26)cm;实验组(53 例):男33 例,女20 例;年龄分布范围为26~57 岁,平均年龄为(42.32±2.19)岁;患者息肉大小分布范围为0.67~1.71 cm,平均大小为(1.15±0.29)cm;纳入标准:①对患者实施肠镜检查等,疾病获得确诊;②患者息肉均在2 cm 以下;③知情同意书签署;④伦理委员会批准;排除标准:①表现出克罗恩病、肠结核、溃疡性结肠炎以及血吸虫病等;②表现出无痛麻醉禁忌证的情况; ③表现出出血倾向或者呈现出消化道出血的现象;观察对比两组结肠息肉患者的性别、年龄、息肉类型以及息肉大小,结果均差异无统计学意义(P>0.05),具有可比性。
1.2 方法
收治的结肠息肉患者经过分组并准备手术期间,比照组主要选择内镜下EMR 术展开治疗;通过肠镜检查对患者息肉位置明确后,准备展开手术治疗。 进针位置选择于患者息肉基底部边缘展开。 将圈套器合理送入,对患者展开先切后凝操作,合理切除息肉后,就是否呈现出活动性渗血情况进行观察。 实验组则选择无痛肠镜下ESD 方法展开疾病治疗,在检查前,选择20 mg 丁溴酸东莨菪碱注射液(国药准字H33021318)对患者静脉注射,此外,选择依托咪酯(国药准字H32022992)、丙泊酚(国药准字H20010368)以及芬太尼注射液(国药准字H42022076)对患者静脉注射,完成后对患者展开进镜操作[3]。 通过内镜,对患者的病变深度以及病变位置加以明确, 之后于病灶附近4 cm 位置展开环周标记操作,并且依据标记位置,顺着分点合理展开黏膜下注射治疗, 主要选择靛胭脂混合液(国药准字H50021944)以及甘油果糖氯化钠注射液(国药准字H20055446)对患者进行注射,直至观察病灶处于隆起状态。 完成后,于患者标记点外侧,展开环周切开操作,并且顺着肌层利用Dual 刀进行分离, 直至患者粘膜下层位置。 确保病灶组织可以同肌层进行充分分离,最终对患者展开病理检查操作。
1.3 观察指标
观察对比两组结肠息肉患者胃肠道恢复时长、 临床手术时长、肛门直肠恢复时长、术后并发症发生率(穿孔、延迟出血)以及复发率。
1.4 统计方法
对于两组结肠息肉患者临床手术结果, 采用SPSS 21.0 统计学软件展开数据分析,计量资料(胃肠道恢复时长、临床手术时长、肛门直肠恢复时长)、计数资料(术后并发症发生率以及复发率)各以(±s)、[n(%)]表示,各行t检验、χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 胃肠道恢复时长、临床手术时长、肛门直肠恢复时长对比
实验组结肠息肉患者胃肠道恢复时长、 临床手术时长以及肛门直肠恢复时长均短于比照组明显, 差异有统计学意义(t=17.887,9.857,23.282,P<0.05),见表1。
表1 两组结肠息肉患者胃肠道恢复时长、临床手术时长、肛门直肠恢复时长临床对比(±s)
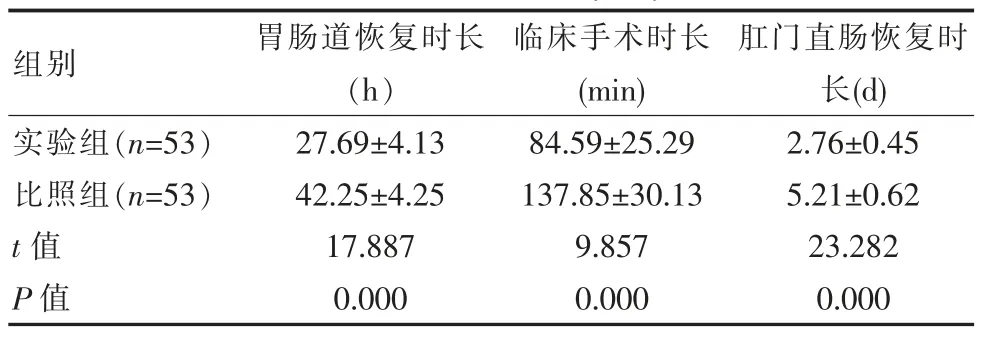
表1 两组结肠息肉患者胃肠道恢复时长、临床手术时长、肛门直肠恢复时长临床对比(±s)
组别 胃肠道恢复时长(h)临床手术时长(min)肛门直肠恢复时长(d)实验组(n=53)比照组(n=53)t 值P 值27.69±4.13 42.25±4.25 17.887 0.000 84.59±25.29 137.85±30.13 9.857 0.000 2.76±0.45 5.21±0.62 23.282 0.000
2.2 术后并发症发生率以及复发率对比
实验组穿孔患者1 例(1.89%);延迟出血患者1 例(1.89%);总并发症患者2 例(3.77%);比照组穿孔患者7例(13.21%);延迟出血患者6 例(11.32%);总并发症患者13 例(24.53%);实验组结肠息肉患者术后并发症发生率以及复发率均低于比照组明显, 差异有统计学意义 (χ2=9.396,10.609,P<0.05),见表2。

表2 两组结肠息肉患者术后并发症发生率以及复发率临床对比[n(%)]
3 讨论
对于结肠息肉患者而言, 其息肉大小同其病变程度表现为密切相关,随着息肉直径的逐渐增加,患者表现出癌变的概率呈现出明显增加, 对此针对息肉切除的彻底性做出保证,对于癌变的预防表现出显著价值[4-6]。 临床对于结肠息肉患者在治疗期间, 在超声內镜下确定息肉大小,深度以及周围血管情况后有利于增加手术成功率,降低并发症,无痛肠镜下患者处于睡眠壮态,肠管松驰,进镜容易有利于ESD 方法的成功有效应用,呈现出有效、安全、创伤小以及可靠的特点。 其可以将消化道黏膜下肿块一次性安全切除,从而可获得理想治疗效果[7-8]。
观察该次研究结果发现, 实验组穿孔患者1 例(1.89%);延迟出血患者1 例(1.89%);总并发症患者2 例(3.77%);比照组穿孔患者7 例(13.21%);延迟出血患者6例(11.32%);总并发症患者13 例(24.53%);最终发现,实验组结肠息肉患者胃肠道恢复时长、 临床手术时长以及肛门直肠恢复时长均短于比照组明显; 实验组结肠息肉患者术后并发症发生率以及复发率均低于比照组明显,从而证明结肠息肉患者在接受治疗期间, 无痛肠镜下ESD 方法的有效应用, 其可以将病变组织一次性并且完整切除,防止呈现出疾病复发的现象,此外,于缩短胃肠道恢复时长、 临床手术时长以及肛门直肠恢复时长方面可获得对应效果,并且表现出完整彻底剥除,出血、穿孔并发症少,创伤小,不易复发以及患者恢复快的特点,进而获得上述结果,同相关学者[9]在《无痛肠镜下行肠息肉高频电凝切除术40 例临床疗效观察》一文中表现出一致研究结论,此文中术后无并发症患者398 例(93.6%),存在并发症患者27 例(6.4%);充分说明对结肠息肉患者实施无痛肠镜下ESD 治疗的可行性, 以对患者快速康复做出保证。
综上所述, 结肠息肉患者于临床接受无痛肠镜下ESD 治疗后,对于胃肠道恢复时长、临床手术时长以及肛门直肠恢复时长的缩短, 术后并发症发生率以及复发率的降低,效果显著,最终充分促进结肠息肉患者康复状态的提升。

