下肢动脉硬化闭塞症腔内治疗后支架内再狭窄的治疗
高金辉 徐 立 蔡铭智 林小雷 林文明 林文晓 李文献
福建医科大学附属漳州市医院血管外科,漳州 363000
随着中国人口老龄化及饮食结构变化,下肢动脉硬化闭塞症的发生率逐年升高,球囊扩张成形术联合支架植入的腔内治疗方法凭借其微创、疗效显著的优势已经成为其主要的治疗方法[1]。文献报道下肢动脉硬化闭塞症腔内治疗后40%~60% 发生支架内再狭窄(in-stent restenosis,ISR),严重影响了患者的疗效及生活质量,成为下肢动脉硬化闭塞症治疗的热点及难点[2]。目前,治疗下肢动脉硬化闭塞症ISR 的方法主要包括:单纯球囊扩张血管成形术联合置管溶栓、覆膜支架植入、近距放射治疗、斑块旋切、药物涂层球囊扩张或药物涂层支架植入等,术后出现不同ISR 发生率[3-5]。本研究探讨下肢股动脉支架植入术后ISR 的患者临床资料,总结其治疗方法,现报道如下。
1 资料与方法
1.1 一般资料
选取福建医科大学附属漳州市医院2017 年6 月至2018年6 月诊治的10 例下肢动脉硬化闭塞症腔内治疗后支架内ISR 患者,共13 条肢体。共10 例患者,男性7 例,女性 3 例;年龄62~79 岁,平均(71.6±2.6)岁。10 例患者均合并高血压病,合并2 型糖尿病6 例,冠心病3 例,5 例患者有长期吸烟病史。症状表现为间歇性跛行5 条肢体,静息痛6 条肢体,足趾发黑坏死2 条肢体。所有病例均行CT 血管造影(CT anjiography,CTA)检查,狭窄病变5 条肢体,闭塞病变8 条肢体,病变长度7.3~25.4 cm,平均(13.2±3.5)cm。再次出现缺血时间6~21 个月,平均(8.4±1.3)月。术前所有患肢均行踝肱指数(ankle brachial index,ABI)为(0.48±0.19)。
1.2 治疗方法
所有患者CTA 检查证实病变段(图1),均采用介入治疗,行对侧股动脉穿刺,置入5F 美敦力鞘管,静脉推注肝素0.5~1.0 mg/kg,每小时追加10 mg。导管、导丝翻山选入对侧股总动脉后更换6 FCOOK 长鞘,造影证实病变段(图2),跟进导管、导丝通过病变段,造影证明远端真腔后导入相应直径球囊进行扩张(英泰克球囊),扩张后再次造影根据造影显示是否存在残余血栓以决定是否置管溶栓,本组患者球囊扩张后均存在不同程度的残余血栓(图3),均行置管溶栓。溶栓期间主要泵入尿激酶及肝素(尿激酶80~100 万U/d,注意监测D-D 聚体及纤维蛋白原,肝素根据凝血功能调节,部分活化凝血酶原时间(active partial thromboplastin ATPP 延长至原正常值1.5~2.5 倍)。溶栓后再次造影所有病例均成功再通(图4)。
出院后所有患者均口服拜阿司匹林100 mg/d 抗血小板治疗及华法林或拜瑞妥抗凝治疗,华法林根据监测凝血指标决定剂量,凝血酶原时间国际标准化比值(prothrombin time-international normalized ratio PT-INR 保持于2~3 之间,拜瑞妥10 mg/d,抗凝时间3~6 个月,终生抗血小板治疗。
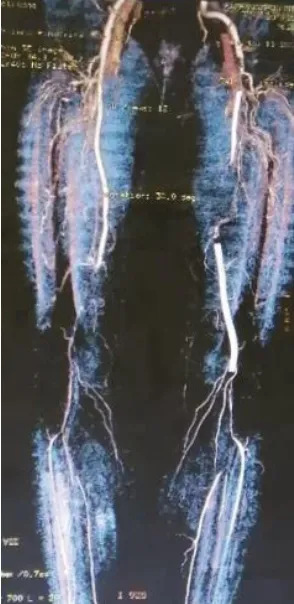
图1 CT 血管造影

图2 造影提示支架内狭窄
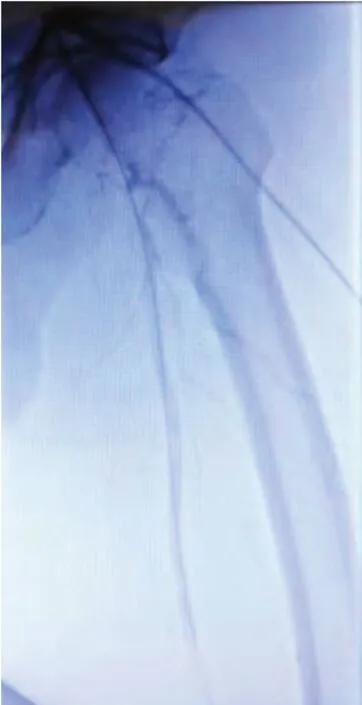
图3 球囊扩张后造影
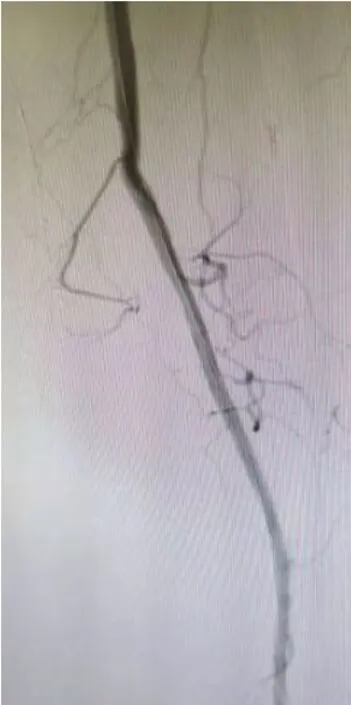
图4 溶栓后造影
1.3 观察指标
采用门诊随诊,术后每3 个月返院门诊随诊,视情况进行体检、下肢动脉彩超检查及ABI 检查,对于出现下肢疼痛、溃疡等缺血表现、远端动脉搏动减弱或者消失、ABI 明显下降者进行CTA 检查评估血管情况。
1.4 统计学方法
采用SPSS 19.0 软件进行统计学分析,计数资料以n(%)表示,计量资料以(±s)表示,组内比较采用配对t检验,P<0.05 时为差异有统计学意义。
2 结果
2.1 术后临床疗效
本组病例中10 例患者,13 条患肢中,所有患肢均行球囊扩张血管成形术,球囊扩张后造影发现支架内仍有残余血栓存在予行置管溶栓,溶栓时间48~72 h 后再次造影,血栓完全清除,无残余狭窄。术后所有患肢症状均不同程度缓解,间歇性跛行消失或跛行距离增大,静息痛消失或缓解,肢端皮温升高。2 条肢体足趾坏死术后3 天行截趾术,术后创面愈合良好,疼痛缓解。术后复查ABI(0.76±0.18)高于术前ABI(0.48±0.19),差异有统计学意义(t=3.85,P <0.05)。术后出现大腿血肿1 例,患肢缺血再灌注损伤2 例,均保守治疗,术后未出现心梗、脑梗、脑出血等并发症,术后3~7 d 出院。
2.2 随访结果
本组病例中没有失访病例,随访7~16 个月,平均(9.2±1.5)个月,3 条肢体ISR 发生率为23.1%(3/13),1 条患肢术后4 个月出现静息性疼痛,远端动脉搏动消失,ABI 检查0.31,1 条患肢术后5 个月出现静息性疼痛,远端动脉搏动消失,ABI 检查0.37,1 条患肢术后7 个月出现间歇性跛行,跛行距离约100 m,ABI 检查0.58,均行CTA 检查提示支架内再次血栓形成,均再次行球囊扩张成形术和置管溶栓,术后症状缓解,继续抗凝、抗血小板治疗。所有病例均未出现再次截肢及死亡病例。
3 讨论
腔内介入治疗具有微创、安全和效果明显等优势,成为下肢动脉硬化闭塞症的首选治疗方式,然而支架置入术后出现ISR 的发生率较高,ISR 原因很多,球囊扩张导致血管内膜损伤后其修复过程中引起内膜增生被认为是ISR 主要原因[6-7],也有研究认为由于血管活性物质及血流动力学改变引起血管壁重塑导致ISR,其他因素包括糖尿病、高脂血症、高血压、运动锻炼、吸烟、服药依从性等[8]。本组10 例患者中3 条患肢出现术后再狭窄,追问病史,1 例长期吸烟未进行戒烟,劝阻无效。1 例依从性差,自行停药治疗,而术后3~6 个月加强抗血小板药物及抗凝药物能降低ISR 发生率[9]。1 例考虑流出道条件差血流缓慢导致血栓形成。这3 例患者均合并高血压、糖尿病。
治疗ISR 主要包括,普通球囊扩张联合置管溶栓、药涂球囊扩张、斑块旋切或吸栓、球囊扩张后再放置支架、腔内短距离放射治疗。其中普通球囊扩张成形联合置管溶栓是最常用手术方式,其操作简单、经济有效、可重复操作,然而其再次狭窄率高。药涂球囊用于治疗支架内狭窄效果明确,1 年再狭窄率为19.5%,明显低于普通球囊扩张的71.8%[10]。而药涂球囊扩张后再植入支架,1 年再狭窄率约17%,也明显低于普通球囊扩张后支架植入的47.33%[11]。研究报道肝素涂层的Viabahn 支架治疗ISR1年通畅率为74.8%,显著高于单纯球囊扩张的28.0%[12]。斑块旋切、机械吸栓等 “血管减容” 后再应用药涂球囊扩张支架内狭窄段的治疗是一种较为合适的治疗方式,6 个月狭窄率为6.9%,明显低于目前其他单一方法的随访结果[13]。药涂球囊、斑块旋切、机械吸栓及Viabahn 支架植入术后通畅率较高,效果较为明确,但其费用高昂,广泛应用相对困难。有文献报道接受腔内短距离放射治疗的患者拥有较少的管腔丢失、较好的平均最小管腔同时也拥有较低的再狭窄率[14],但长期结果有待进一步证实。本组所有病例均行普通球囊扩张连置管溶栓,随访期间出现3例再狭窄,术后所有患肢症状均不同程度缓解,间歇性跛行消失或跛行距离增大,静息痛消失或缓解,肢端皮温升高。2 条肢体足趾坏死术后3 天行截趾术,术后创面愈合良好,疼痛缓解。术后复查ABI(0.76±0.18)高于术前ABI(0.48±0.19),差异有统计学意义。术后出现大腿血肿1 例,患肢缺血再灌注损伤2 例,均保守治疗,术后未出现心梗、脑梗、脑出血等并发症,术后3~7 d 出院。但长期结果有待进一步随访明确。
因此, 根据急性下肢动脉硬化闭塞症患者及个体病情的不同特点, 采取最佳的治 疗策略, 权衡利弊, 相互弥补, 最大限度减少或避免潜在并发症的发生, 弥补单一腔内介入再通术的缺陷和不足, 显著提高了急性下肢动脉硬化闭塞性疾病的再通率。球囊扩张成形联合置管溶栓术应用于下肢动脉硬化闭塞症介入术后ISR,表明安全且有效,经济适用不增加经济负担,可重复性强, 同时规范化应用抗凝、抗血小板药物治疗,患者坚持随诊,能取得满意效果,也可广泛应用于基层医院。

