妊娠晚期合并子宫肌瘤妇女的分娩情况分析
王妍婷 张红玲 李晓庆
山西省忻州市人民医院(034000)
子宫肌瘤是女性最常见的良性肿瘤,多发于生育年龄[1]。妊娠期和分娩期合并子宫肌瘤的处理受到产科医生关注。本文回顾分析相关临床资料,探讨子宫肌瘤对妊娠的影响及妊娠合并子宫肌瘤孕妇合适的分娩方式。
1 资料与方法
1.1 一般资料
回顾性收集2014年1月—2016年12月本院住院治疗晚期妊娠合并子宫肌瘤孕妇109例(观察组)及同期住院晚期妊娠未合并子宫肌瘤孕妇100例(对照组)临床资料,均为单胎妊娠。统计子宫肌瘤分类及特点,包括肌瘤的部位、类型、大小、肌瘤数目及妊娠合并子宫肌瘤的诊断情况和出现的并发症;依据分娩方式分为剖宫产组和阴道分娩组,观察组剖宫产分为单纯剖宫产和剖宫产+肌瘤剔除,统计产程时间、手术时间、产时出血、术中出血、新生儿体重、新生儿窒息、住院时间及住院费用等指标。
1.2 统计学分析
利用 SPSS19.0软件完成统计学处理,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
本院共收治孕妇6856例,晚期妊娠合并子宫肌瘤109例,发生率1.6%。两组一般临床资料比较无差异(P>0.05),见表1。

表1 两组孕妇一般资料比较
2.2 观察组子宫肌瘤分类及妊娠并发症
观察组109例中术前超声诊断86例(78.9%)。发生胎膜早破21例、前置胎盘2例、肌瘤变性19例(红色样变16例、囊性变3例)、胎位异常12例(臀位11例、横位1例)、产后出血8例、早产7例、胎儿窘迫5例、新生儿窒息11例(均为轻度窒息),见表2。
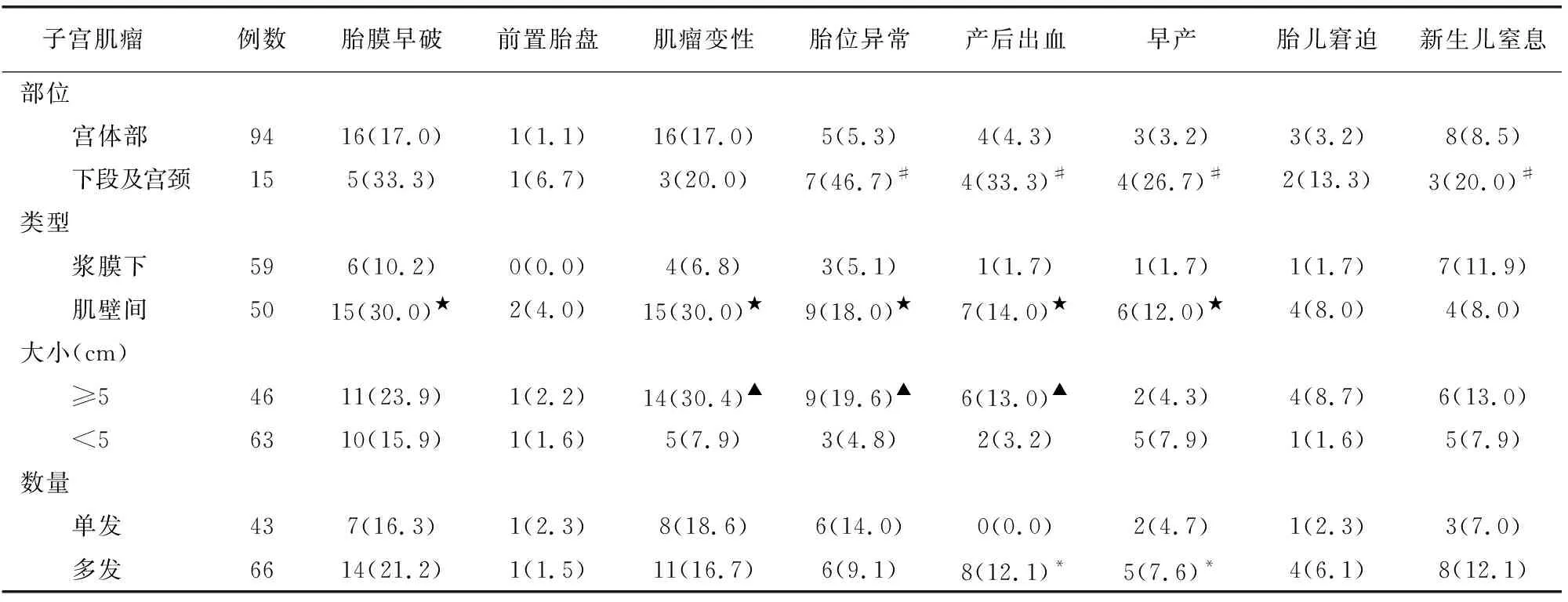
表2 观察组不同子宫肌瘤妊娠及分娩并发症发生情况[例(%)]
#与宫体肌瘤者相比★与浆膜下肌瘤相比▲与肌瘤<5 cm者相比*与单发肌瘤相比P<0.05
2.3 分娩情况
观察组,经阴道分娩40例(36.7%),单纯剖宫产术11例(10.1%),剖宫产并子宫肌瘤剔除术58例(53.2%);对照组,经阴道分娩40例(40.0%),剖宫产60例(60.0%)。阴道分娩中产程进展、产后出血、新生儿体重、新生儿窒息的发生观察组与对照组比较无差异(P>0.05)。见表3。观察组剖宫产+肌瘤剔除手术时间、术中出血量、新生儿体重、住院费用与对照组剖宫产相比有差异(P<0.05),而新生儿窒息、住院时间比较无差异(P>0.05)。见表4。
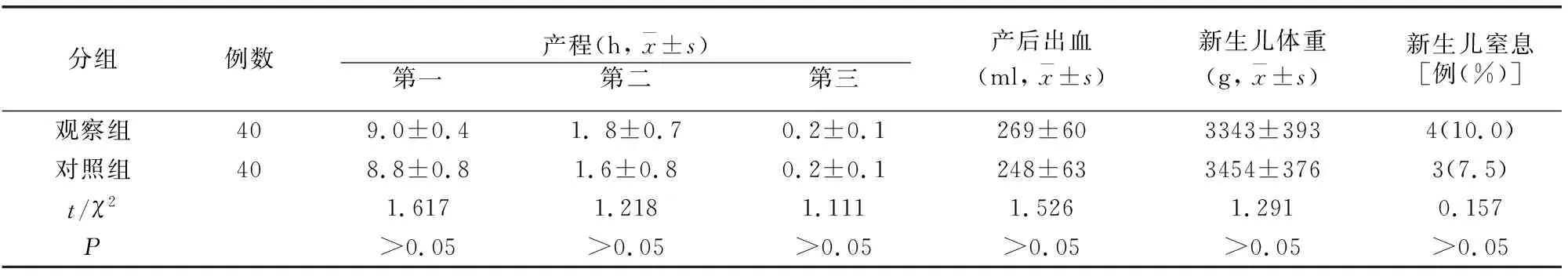
表3 两组阴道分娩情况比较
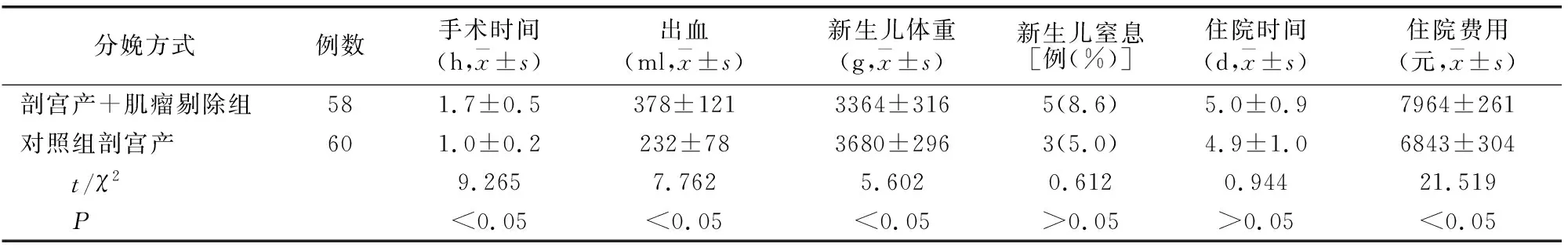
表4 两组剖宫产情况比较
2.4 观察组剖宫产情况
剖宫产+肌瘤剔除组与单纯剖宫产组相比手术时间、术中出血量及住院费用有差异(P<0.05),而新生儿体重、新生儿窒息、住院时间相比无差异(P>0.05)。见表5。
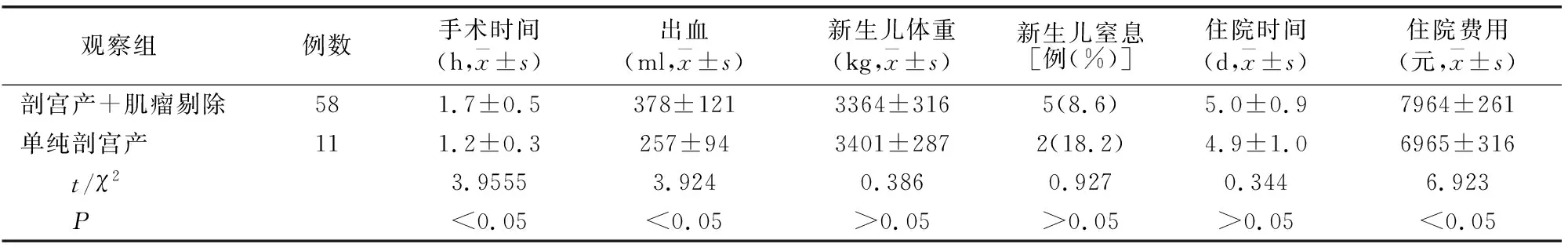
表5 观察组剖宫产情况比较
3 讨论
3.1 妊娠合并子宫肌瘤发病
妊娠合并子宫肌瘤是高危妊娠,文献报道为0.1%~12.5%[2],本组病例发病率为1.6%。
3.2 妊娠合并子宫肌瘤临床特点和并发症
妊娠合并子宫肌瘤对妊娠可造成影响[3-5],于孕早中期可引发流产,孕晚期引发早产;影响胎盘着床与发育,发生胎盘低置或前置;孕中晚期会影响胎儿的体位,导致胎位异常;子宫下段或宫颈部的肌瘤可能阻碍产道、影响胎先露下降,造成难产;肌瘤的血供受影响时会导致肌瘤变性;部分子宫肌瘤也会影响子宫收缩,引起产后出血。本文资料中妊娠合并子宫肌瘤者子宫下段和宫颈部肌瘤胎位异常、早产、产后出血、新生儿窒息发生率高于宫体部肌瘤者;肌壁间肌瘤胎膜早破、肌瘤变性、胎位异常、早产、产后出血发生率高于浆膜下肌瘤;肌瘤直径≥5cm者肌瘤变性、胎位异常、产后出血率均高于肌瘤直径<5cm者;多发肌瘤者早产、产后出血发生率高于单个肌瘤者。由此可见,肌壁间子宫肌瘤、位于子宫下段和宫颈部位、较大和较多的子宫肌瘤会对孕妇、胎儿及新生儿产生影响,更易发生并发症。
3.3 妊娠合并子宫肌瘤诊断
子宫肌瘤诊断常需借助超声检查。本组术前借助超声检查诊断86例,有11例术中探查并未发现明显的子宫肌瘤,说明诊断有一定难度。分析其原因可能:原有子宫肌瘤较小,妊娠后子宫增大,肌瘤组织被牵拉变长,加之充足的血供使得肌瘤组织质地更接近于正常肌组织,超声检查和触诊均不能显示其本来的特征;超声医生检查时更多地注意了胎儿、胎盘、羊水情况而忽视了对子宫的检查。为此,需加强对孕妇妊娠早期超声检查宣教,尽早确诊妊娠合并子宫肌瘤;同时提醒超声医生需要全面细致检查,注意观察子宫肌瘤的位置、大小、类型以及数目,提高妊娠合并子宫肌瘤的诊断率。
3.4 妊娠合并子宫肌瘤的分娩
对妊娠合并子宫肌瘤者,只要肌瘤不阻挡胎头下降和产程进展可以选择经阴道分娩。本文观察组经阴道分娩者产程进展、产后出血、新生儿体重、新生儿窒息的发生与对照组未见差异。妊娠合并子宫肌瘤不是剖宫产的绝对手术指征,这类孕妇一旦决定剖宫产,在选择手术方法时应根据术中探查、术者经验及手术技巧水平、抢救条件等决定,及时与患者和家属沟通,做好充分的术前准备。剖宫产术中子宫肌瘤剔除应以产妇安全为前提,实施个体化处理,条件不成熟的可暂不行肌瘤剔除。
3.5 妊娠合并子宫肌瘤的处理
传统理论认为[6-7]剖宫产不宜行子宫肌瘤剔除术。这是因为妊娠期子宫血运丰富,子宫肌瘤常常变软或变性,与周围肌层界限不清,剖宫产时行子宫肌瘤剔除会增加手术难度、术中出血和术后感染可能,且产后激素降低会使子宫肌瘤变小,因而不主张剖宫产手术中剔除肌瘤。本文剖宫产+肌瘤剔除手术时间、术中出血、住院费用等均高于单纯剖宫产。分析原因:①手术技巧与熟练程度;②剔除肌瘤时肌瘤大小、数目、位置使子宫切口或创面增加出血量;③术中促子宫收缩药物种类相同,为减少术中出血适当增加缩宫素使用量。对妊娠合并子宫肌瘤选择剖宫产+肌瘤剔除术时,要做好充分术前准备、认真评估病情、结合术中探查情况采取个性化手术方案,不可将剖宫产+肌瘤剔除术作为妊娠合并子宫肌瘤的常规处理方案。另有学者认为[8-11],剖宫产术中施行肌瘤剔除术是可行的,此术式并不增加手术难度、也不增加术中出血及术后感染的发生,还可以减少患者二次手术的痛苦、减轻经济负担,减少日后子宫切除的可能。本研究结果与之不相符,可能与统计数据为回顾性收集,病例记录不够全面有关。需增加样本量深入探讨。
综上所述,妊娠合并子宫肌瘤会对孕产妇、胎婴儿造成影响。对于妊娠合并子宫肌瘤的孕妇只要肌瘤不影响胎头下降和产程进展,可以选择阴道试产。但子宫肌瘤较大、生长部位特殊、影响胎头下降或产程进展者要适当放宽剖宫产指征。剖宫产术中同时行子宫肌瘤剔除术会增加手术并发症,因此剖宫产+肌瘤剔除术不是妊娠合并子宫肌瘤的常规处理方法。产科医生应当对妊娠合并子宫肌瘤孕妇做好孕期保健,帮助其选择最佳的分娩方式,以减少不良妊娠结局的发生。

