脉搏门控非增强快速MR成像与增强MR成像对主动脉夹层的诊断价值研究
主动脉夹层(aortic dissection,AD)是一种最危险的难治性急性主动脉疾病之一,病死率非常高[1]。随着人口老龄化以及高血压病人的增多,AD在我国的发病率也越来越高,早期进行临床诊治可为挽救病人生命赢得时间。形态学和血流动力学变化是影响AD进展的最重要因素,为此在诊断中准确显示AD的病变类型、范围等情况,对病人治疗和预后改善具有重要的意义[2-4]。不过AD的临床表现具有多样性和复杂性,不仅要明确有无夹层,而且要明确夹层的范围等,因此临床上常易漏诊或误诊[5-6]。磁共振(MR)成像对心血管疾病解剖形态和血流动力学的研究有很好的效果,特别是增强MR成像可以测定真腔和假腔内的血流流速和方向,但是很难探究血流动力学变化的根源[7-8]。随着MR软硬件技术的发展及计算机三维重建技术的不断提高,脉搏门控非增强快速MR成像及其后处理技术在血管性病变的诊断中应用越来越多[9-11]。本研究对比脉搏门控非增强快速MR成像与增强MR成像对AD的诊断价值,现报道如下。
1 资料与方法
1.1 研究对象 收集2012年2月—2017年1月在我院临床拟诊断AD的36例病人作为研究对象,纳入标准:临床经其他影像学检查首次确诊或高度怀疑AD病人,临床以胸背疼痛、胸闷为最常见症状;性别、年龄不限;研究得到医院伦理委员会的批准。排除标准: 对磁共振检查有禁忌证者;合并心肾功能不全者; 含碘造影剂过敏者;妊娠与哺乳期妇女。其中男20例,女16例;年龄25~78(56.22±5.22)岁;病程最短1个月,最长30个月,平均(6.33±1.92)个月;体质指数(24.11±2.94)kg/m2。
1.2 MR检查方法 所有病人给予脉搏门控非增强快速MR成像与增强MR成像检查。检查设备为西门子1.5T磁共振扫描仪(Siemens),采用高压注射系统。病人取仰卧位,头先进,扫描范围从胸口入口至耻骨联合水平,剑突下缘为中心点放置表面线圈。在增强MR成像中,扫描参数:反转角度(FA)25°,TR 2.61 ms,TE 0.94 ms,视野(FOV)345 mm×460 mm,层厚1.40 mm,空间分辨率为1.4 mm×1.4 mm×1.4 mm,时间分辨率为2~3 s。造影对比剂为钆喷酸葡胺(Gd-DTPA),剂量采用0.2 mmol/kg,通过肘静脉团注法注射,先以3.0 mL/s速率注射A管内对比剂GD-DTPA 30 mL,然后以3.0 mL/s的速率注射B管内生理盐水冲管,行增强前、增强后动脉期及静脉期3次扫描。
在脉搏门控非增强快速MR成像中,行心脏及主动脉轴、冠、斜矢状面成像,扫描参数:层厚2.0 mm,TTR 2.90 ms,TE 1.00 ms,FOV 390 mm×330 mm,螺距0.20,扫描间隔0.45 mm,FA 25°,时间分辨率为21 s,采用无间隔采集。不同方法扫描所得图像机器进行自动减影处理,所得到的数据传送至西门子后处理工作站(MR Workplace),对所有图像进行最大密度投影(maximum intensity projection,MIP)和多平面重组(multiplanar reconstruction,MPR)处理。
1.3 观察指标 由3名具有副主任医师以上职称的放射科医生进行双盲法独立阅片与评价,取协商一致的结果。①图像质量:1分:图像质量差,图像明显模糊或解剖结构边缘出现重影;2分:图像质量尚可,稍有模糊但仍可评价;3分:图像质量好,无运动或阶梯伪影。②主动脉分支:包括腹腔干动脉、肠系膜上动脉、双肾动脉、左颈总动脉、左锁骨下动脉等。③对比MPR、MIP两种后处理方式对显示病变细节的效果分析。④记录不同方法显示的始破裂口位置、大小等指标。

2 结 果
2.1 图像质量对比 脉搏门控非增强快速MR成像与增强MR成像的图像评分分别为(2.86±0.12)分和(2.91±0.08)分,均满足诊断要求,两组图像质量有很好的一致性,对比差异无统计学意义(Kappa值=0.653,P>0.05)。
2.2 破裂口情况对比 脉搏门控非增强快速MR成像显示,34例能清晰显示破裂口(见图1),其中5例位于升主动脉中部,20例位于主动脉弓部与降部交界处,9例位于腹主动脉;2例未能明确破裂口位置。
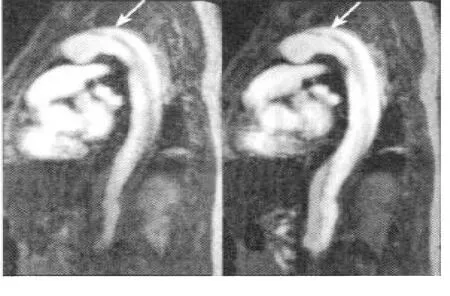
图1 脉搏门控非增强快速MR成像显示破裂口情况
增强MR成像显示,35例能清晰显示破裂口(见图2),见对比剂逐渐进入假腔并充盈假腔,21例位于主动脉弓部与降部交界处,4例位于升主动脉根部,4例位于主动脉弓部,7例位于腹主动脉。

图2 增强MR成像显示破裂口情况
2.3 主动脉分支受累情况对比 两种MR成像方法显示AD分支血管受累主要为髂总动脉、肾动脉、肠系膜上动脉等,受累部位分布对比差异均无统计学意义(P>0.05)。详见表1。

表1 不同MR成像方法对AD主动脉分支受累情况显示对比 例(%)
注:χ2=1.023,P>0.05
2.4 后处理情况对比 MPR后处理对于夹层破裂口、撕裂内膜片、真假腔形态的显示能力高于MIP(P<0.05),在不同MR成像中的显示情况对比差异无统计学意义(P>0.05)。详见表2。

表2 不同MR成像的MIP与MPR后处理技术对病变的显示情况对比 例(%)
与MIP检测相比,以P<0.05
2.5 诊断价值对比 在36例病人中,病理诊断为AD 35例,脉搏门控非增强快速MR成像与增强MR成像分别诊断AD为34例与35例,诊断敏感性分别为97.1%与100.0%,特异性分别为50.0%与100.0%。详见表3。

表3 脉搏门控非增强快速MR成像与增强MR成像对AD的诊断价值对比 例
3 讨 论
AD是由于血管内膜破裂后血液进入血管中层或中层滋养动脉破裂产生血肿,并形成真假两腔的危重疾病,致死率比较高[12]。目前认为导致AD发生的病因比较复杂,病因包括高血压、损伤、妊娠、遗传因素和结缔组织代谢异常等,可能为多种病因交互作用的结果[13]。
AD发病急骤,临床误诊和漏诊率极高,为此加强早期诊断意义重大。随着影像设备的发展和诊断水平的不断提高,影像学在AD的诊治中发挥着重要作用。MR检查已成为该病检查的优良方法,增强MR造影在明确AD破口位置、夹层累及范围、真假腔的位置及形态方面具有一定的优势,但是检查时间比较长,对病人也会造成创伤[14]。脉搏门控非增强快速MR成像能够提高检查的时间分辨率,病人无须屏气检查,一次自然呼吸周期内可以实现一期或多期扫描,从而获得多组不同时相的血管影像,能反映靶血管的血流情况,从而提高检查的成功率[15-16]。本研究显示脉搏门控非增强快速MR成像与增强MR成像的图像评分分别为(2.86±0.12)分与(2.91±0.08)分,均满足诊断要求,两组图像质量具有较好的一致性,对比差异无统计学意义(P>0.05);脉搏门控非增强快速MR成像显示34例能清晰显示破裂口,增强MR成像显示35例能清晰显示破裂口。相关研究也表明脉搏门控非增强快速MR成像可多角度、多方位显示主动脉初始破裂口的位置及大小,对于AD的诊断及临床治疗方案的制定均具有重要价值[17]。
AD组织学可见主动脉中膜呈退行性改变、平滑肌细胞减少、弹力纤维减少断裂等变化。说明AD的根本原因在于中膜的损伤[18]。在增强MR成像中,注射对比剂后图像采集时间的选择较为重要,扫描过早容易产生边界差,形成环行伪影;延时启动扫描将使得静脉显示更好。脉搏门控非增强快速MR成像是利用血液流动的流入效应或相位漂移效应,使血流和静止组织产生对比而成像[19];其能清晰显示升主动脉瓣至腹主动脉分叉的主动脉全长,能确定AD的类型及其邻近动脉分支的关系[20]。本研究显示两种MR成像方法均显示AD分支血管受累主要为髂总动脉、肾动脉、肠系膜上动脉等,受累部位分布对比均无统计学意义(P>0.05)。不过也有研究表明非增强快速MR成像是对AD病人成像受到限制,由于AD病人管腔粗细不均,可出现假阳性现象。增强MR成像可选用快速梯度回波技术不受血流速度、方向的影响,使含对比剂的血液呈现高信号而与背景组织产生对比,因而得到更高分辨率的MR血管图像[21]。
MR常用的后处理技术为MIP和MPR,MIP是按照观察者观察物体的方向作一投影线,该投影线经过的最大密度体素作为该结果图像的像素值;MPR可以多方位观察,是对三维容积数据任意平面重构而产生的二维断面图像,有助于显示破裂口、真假腔及假腔内血栓的细节[22]。本研究显示,MPR后处理对于夹层破裂口、撕裂内膜片、真假腔形态的显示能力高于MIP(P<0.05),在不同MR成像中的显示情况对比差异无统计学意义(P>0.05)。也有研究表明MIP可显示真假腔信号差异及排列关系;MPR可任意平面重建,显示真假腔、主动脉分支起源及假腔内血栓。并且非增强快速MR成像可以多层次多角度充分显示AD病变特征,能准确测量临床诊治所需的各种数据,也能立体直观地为手术显示主动脉解剖结构及其病变细节。不过各项后处理技术均有优缺点,应该根据实际情况综合运用[23]。
本研究显示脉搏门控非增强快速MR成像与增强MR成像对AD的诊断敏感性分别为97.1%和100.0%,特异性分别为50.0%和100.0%,表明两种诊断方法均有很好的效果。增强MR成像可任意方位采集及多角度显示,但是需用对比剂,不能显示形成血栓的AD结构的全貌。非增强快速MR成像是一种无创、快速、准确的检查方法,可为手术或血管腔内术提供较准确的解剖信息,能够帮助临床制定方案。本研究受限于病种和纳入研究的病例数限制,可能存在一定的研究偏差。
脉搏门控非增强快速MR成像与增强MR成像对AD的诊断均有很好的价值,能显示AD形态学改变。
——以渤海A 油藏为例

