胆红素及糖化血红蛋白与老年症状性颅内动脉狭窄支架置入术后再狭窄的相关性
吴磊 庞燕 尹博文 汪洋 韩莹 华红果 陈兴河 赵建华
(秦皇岛市第一医院神经外科,河北 秦皇岛 066000)
症状性颅内动脉狭窄是缺血性脑卒中的主要病因之一,也是脑卒中复发的危险因素。研究表明,颅内动脉狭窄严重程度每提高10%,缺血性脑血管疾病发生风险则增加26%〔1〕。我国是脑卒中高发国之一,每年约新增280万病例,且约140万例死于脑卒中〔2〕。且经治疗后,亦有15%患者发生颅内动脉再狭窄〔3〕。随着医学技术的发展,越来越多的对于药物治疗无效的中重度颅内外动脉狭窄患者开始采取血管内支架治疗,但长期随访结果显示,再狭窄是影响患者预后的主要因素之一,而导致再狭窄的发病机制及病因目前尚不清楚〔4〕。以往研究往往集中于高血压、糖尿病等代谢异常,而随着研究的深入,发现传统研究发现的危险因素往往难以解释全部的病例〔5〕。胆红素是一类具有潜在毒性的血红素终末代谢产物。近年研究发现,血清总胆红素还具有天然抗氧化活性,血清总胆红素水平过低时,机体抗氧化能力降低,进而间接导致动脉粥样硬化的形成〔6〕。临床上,糖化血红蛋白可作为评价糖尿病患者血糖水平控制的指标之一,而有研究表明,高糖化血红蛋白水平是缺血性脑卒中的独立危险因素之一,糖化血红蛋白水平与脑梗死存在一定关联性〔7〕。但目前关于胆红素及糖化血红蛋白水平与支架置入术后再狭窄相关性研究仍较少。本研究旨在探讨胆红素及糖化血红蛋白水平与症状性颅内动脉狭窄支架置入术后再狭窄的相关性以及术后再狭窄的影响因素。
1 资料与方法
1.1一般资料 选取2014年1月至2017年1月秦皇岛市第一医院收治的52例老年症状性颅内动脉狭窄并行支架置入术患者为研究对象。男46例,女6例,年龄61~72〔平均(67.79±4.32)〕岁。所有患者在术前经过全脑血管造影确诊。纳入标准为:①经全脑血管造影证实颅内动脉狭窄≥70%;②随访资料完整;③患者及其家属知情,并签署知情同意书。排除标准:合并有其他严重性疾病,包括心血管疾病、恶性肿瘤、严重感染、其他颅内疾病等。
1.2治疗方法 ①术前2~3 d,给予双联抗血小板聚集药物治疗。②手术当日禁食,并持续给予双联抗血小板聚集药物治疗。全身麻醉,经股动脉穿刺置入6F血管鞘,导引导管置于病变部位近端动脉,并提供足够的支撑可供支架系统的传送,并对病变侧行造影以确定合适的工作角度。选择合适的微导丝,通过病变节段到达病变以远,并沿微导丝输送支架系统,释放支架,推出传送装置,使用导引导管再次行血管造影,测量可能存在的残余狭窄并予以记录。③术后24 h内对患者进行心电图、血压及神经系统功能监测,严格控制血压,若患者出现神经功能缺损,需进一步通过头部CT或磁共振成像(MRI)检测,并给予相应的治疗,除非残留狭窄严重,一般不行球囊后扩张。④术后拔除动脉鞘后给予低分子肝素、皮下注射抗凝72 h,并给予双联抗血小板聚集药物治疗3个月,之后改为单服阿司匹林100 mg/d,1次/d,持续终生。
1.3分组 术后1年随访,行全脑血管造影,并根据患者是否出现症状性颅内动脉狭窄分为再狭窄组(14例)和非再狭窄组(38例)。再狭窄标准为狭窄≥50%〔3〕。
1.4观察指标 收集患者一般资料,包括年龄、性别、高血压史、糖尿病史、吸烟史、饮酒史、冠心病史、体质量指数、入院美国国立卫生研究院脑卒中量表(NIHSS)评分等。收集两组患者清晨静脉血5 ml,常规分离血清后,-4℃保持,并于0.5 h内进行生化指标分析。
1.5统计分析 采用SPSS19.0进行χ2、t检验,多因素分析采用Logistic回归分析。
2 结 果
2.1两组胆红素及糖化血红蛋白水平比较 再狭窄组总胆红素、间接胆红素、结合胆红素水平及糖化血红蛋白水平与非再狭窄组比较差异均有统计学意义(P<0.05)。见表1。
2.2两组一般资料比较 两组在高血压、糖尿病、吸烟史上比较差异有统计学意义(P<0.05),而在性别比、年龄、冠心病史、饮酒史及入院NIHSS评分上比较差异无统计学意义(P>0.05)。见表2。两组在餐后2 h血糖水平比较差异有统计学意义(P<0.05),而在白细胞计数、红细胞计数、中性粒细胞百分比、血小板计数、总蛋白、球蛋白、白蛋白、总胆固醇、三酰甘油、同型半胱氨酸、低密度脂蛋白、高密度脂蛋白、尿酸、空腹血糖方面差异无统计学意义(P>0.05)。见表3。
2.3术后再狭窄多因素分析 以高血压、糖尿病、吸烟史、餐后2 h血糖水平、总胆红素及糖化血红蛋白水平作为自变量,再狭窄作为因变量进行多因素Logistic回归分析,结果显示,高血压、糖尿病及糖化血红蛋白与症状性颅内动脉狭窄支架置入术后再狭窄呈正相关,而总胆红素与症状性颅内动脉狭窄支架置入术后再狭窄呈负相关。见表4。
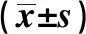
表1 两组胆红素及糖化血红蛋白水平比较
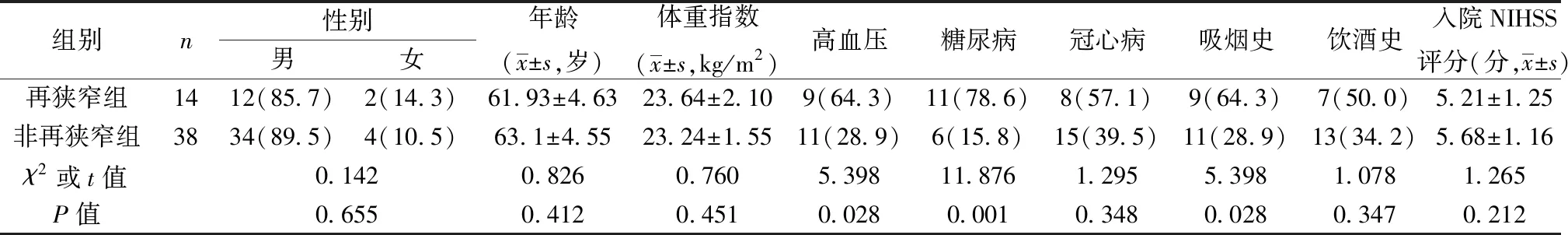
表2 两组一般资料比较〔n(%)〕
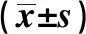
表3 两组生化指标比较
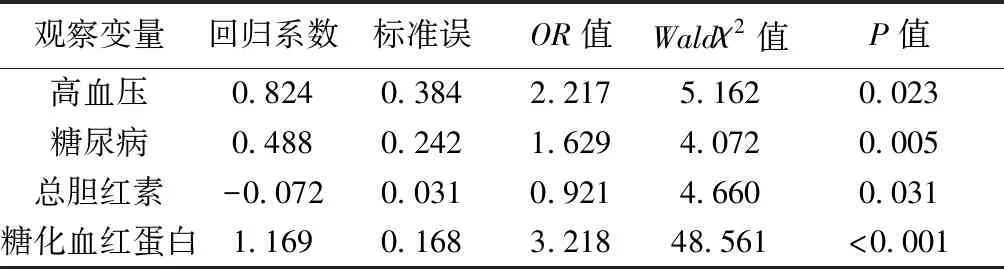
表4 术后再狭窄多因素Logistic回归分析
3 讨 论
缺血性脑疾病具有高致死率,高致残率及高复发率的特点,给家庭乃至社会都带来了极大负担〔8〕。而颅内动脉狭窄占缺血性脑疾病的10%~20%〔9〕。目前支架血管形成术已成为治疗颅内动脉狭窄的主要方式之一,但依旧存在着再狭窄的缺点。有研究发现,早期药物支架再狭窄发生率为15%,而金属裸支架再狭窄发生率为30%,最新的DES再狭窄发生率也达7%~12%〔10〕。因此术后再狭窄发生情况不容忽视。
支架术后再狭窄是指支架内狭窄程度超过50%,或残余狭窄程度达30%~50%时病变血管管径绝对值减少超过20%。支架术后再狭窄发生机制目前尚不清楚,但有研究认为主要包括以下几个方面〔10〕:①血管壁弹性回缩;②附壁血栓形成;③内膜增生及血管重建;④支架内动脉粥样硬化。
胆红素是一类具有潜在毒性的血红素终末代谢产物,但近年来研究发现其还具有抗氧化作用〔11〕。血管平滑肌细胞过度增生是形成支架内再狭窄重要病理过程之一,而研究认为胆红素对血管平滑肌细胞的增生具有一定的抑制作用〔11〕。有研究学者发现,结合胆红素和间接胆红素均具有抗氧化作用,因此在正常值内,胆红素水平越高,其发生支架内再狭窄风险越低〔4〕。本研究结果与上述研究结果相一致。糖尿病被公认为是影响支架内再狭窄主要危险因素之一〔12〕。研究发现,糖尿病患者由于血糖水平过高,体内血管内皮细胞功能及生长因子功能出现异常,其平滑肌过度增生现象普遍存在,这可能是其导致再狭窄的主要机制之一〔13〕。糖化血红蛋白作为评价糖尿病患者血糖控制情况的指标之一,主要反映患者在6~8 w中平均血糖水平,当其水平过高时,往往表示患者血糖控制不佳,血糖水平过高,其发生再狭窄风险也随之增加〔7〕。高血压也被认为是导致再狭窄的危险因素之一,但二者之间并非因果关系,有研究认为,其可能是因为二者均涉及血管内皮功能障碍〔14〕。本研究结果显示,高血压、糖尿病及糖化血红蛋白与症状性颅内动脉狭窄支架置入术后再狭窄呈正相关,而总胆红素与症状性颅内动脉狭窄支架置入术后再狭窄呈负相关。这也与上述研究结果相一致。综上所述,血清总胆红素偏低、糖化血红蛋白水平过高、高血压及糖尿病均是导致老年症状性颅内动脉狭窄支架置入术后再狭窄的独立危险因素。但本研究由于纳入病例数较少,随访时间较短,可能存在一定偏倚,因此,仍需大样本的长时间随访研究加以证实。

